Clear Sky Science · it
Predizione di lesione renale acuta nei pazienti con avvelenamento acuto da pesticidi usando il punteggio PKIP
Perché il danno renale è importante dopo un’esposizione a veleni
Quando una persona ingerisce una quantità tossica di pesticida, i medici si concentrano innanzitutto sul mantenere in vita il paziente. Ma un danno nascosto ai reni può svilupparsi silenziosamente nel giro di ore o giorni e aumentare notevolmente il rischio di morte. Questo studio pone una domanda pratica rilevante per pazienti e familiari: è possibile usare le informazioni raccolte nelle prime due ore in pronto soccorso per individuare chi è più probabile che sviluppi problemi renali gravi e potrebbe necessitare di un monitoraggio più stretto o di un trattamento anticipato?
Come il corpo e i veleni sovraccaricano i reni
I reni fungono da potenti filtri che rimuovono scorie e numerose sostanze chimiche dal sangue. Nell’avvelenamento acuto da pesticidi, questo sistema filtrante può essere sopraffatto. Tossine, pressione sanguigna bassa e stress su altri organi possono combinarsi per causare lesione renale acuta, un improvviso calo della funzione renale. Studi precedenti hanno mostrato che tale lesione è associata a degenze ospedaliere più lunghe e a una maggiore probabilità di morte, ma i medici non disponevano di regole specifiche per il contesto dell’avvelenamento né di strumenti per prevedere chi sarebbe stato più colpito.
Regole standard testate su pazienti reali
Per colmare questa lacuna, i ricercatori hanno esaminato le cartelle di 877 adulti trattati per avvelenamento da pesticidi non da paraquat in un ospedale coreano tra il 2015 e il 2020. Hanno applicato le regole largamente usate KDIGO (Kidney Disease: Improving Global Outcomes), che definiscono e classificano la lesione renale acuta in base alle variazioni della creatinina sierica, della diuresi e della necessità di dialisi. Usando le misurazioni effettuate dopo l’arrivo, hanno monitorato lo stato renale per una settimana. I pazienti che hanno sviluppato lesione renale secondo questi criteri avevano un tasso di mortalità del 16,6%, rispetto al 4,7% di coloro i cui reni sono rimasti stabili. Stadi più gravi di lesione renale erano associati in modo graduale a una mortalità maggiore, suggerendo che la definizione KDIGO è significativa anche in questo contesto di avvelenamento. 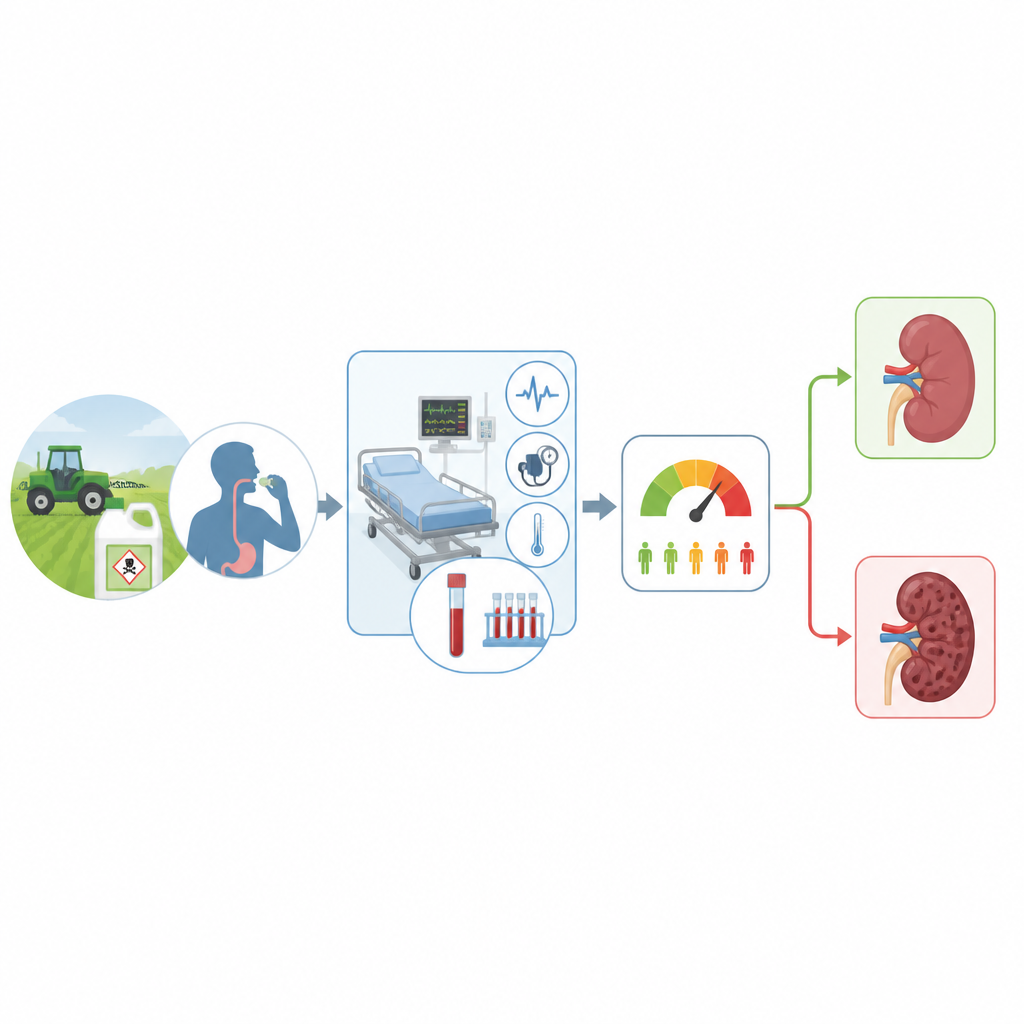
Costruzione di un semplice punteggio di allerta precoce
Il gruppo ha poi sviluppato un modello di allerta precoce chiamato Prediction of acute Kidney Injury in Pesticide intoxication, o PKIP. Si sono concentrati sulle informazioni disponibili entro le prime due ore in pronto soccorso: età, corporatura, temperatura corporea, pressione arteriosa e frequenza cardiaca, livello di coscienza, esami del sangue come conta dei globuli bianchi, emoglobina, creatinina, bicarbonato, fosfato, livelli degli enzimi epatici, oltre alla presenza di ipossia o di malattia renale cronica. Hanno incluso anche il tipo generale di pesticida e i primi riscontri nelle urine, come la presenza di sangue. Usando tecniche moderne di apprendimento automatico, hanno confrontato diversi algoritmi e strategie di selezione delle caratteristiche, scegliendo infine un modello CatBoost addestrato su 14 delle caratteristiche più informative. 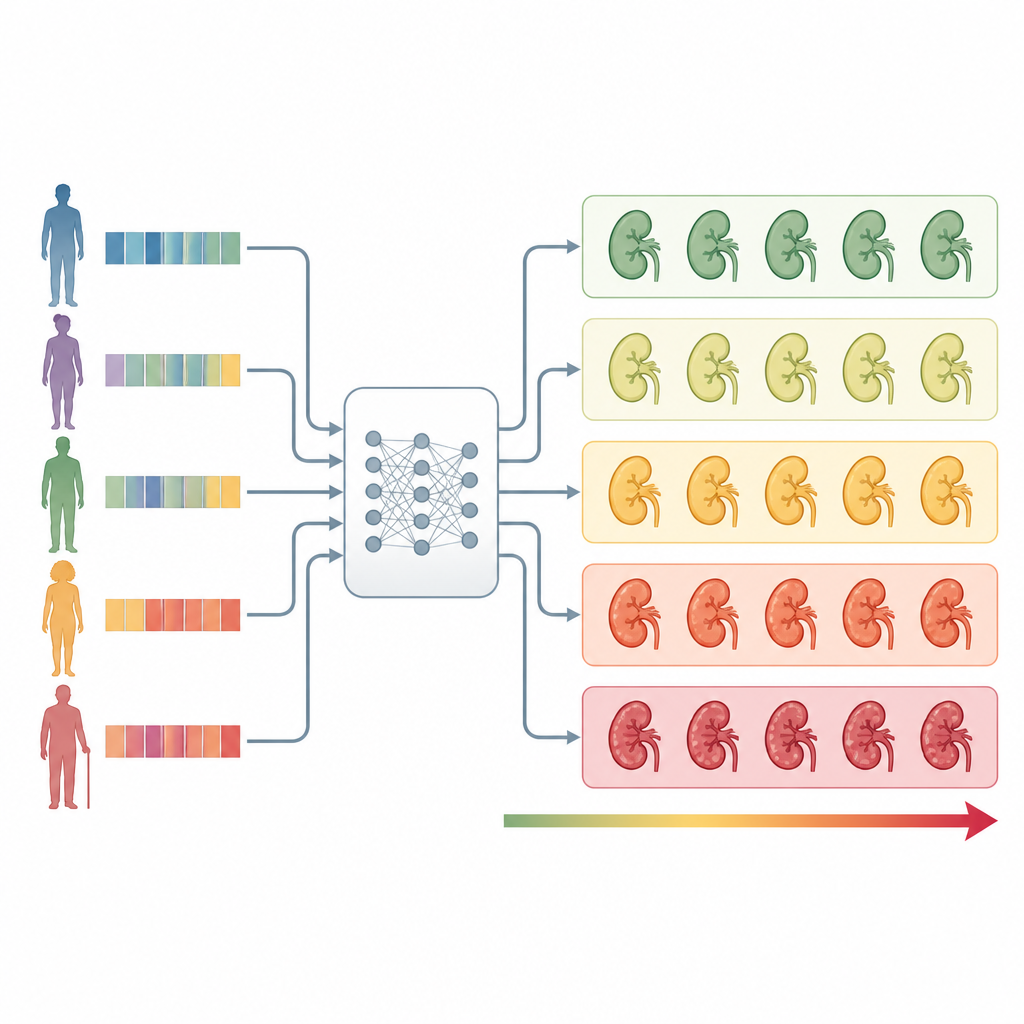
Quanto bene il punteggio PKIP discrimina il rischio
Le previsioni di PKIP hanno mostrato un’accuratezza moderata nel prevedere chi avrebbe sviluppato lesione renale, con un’area sotto la curva ROC di 0,72, una misura comune di discriminazione. È importante che, raggruppando i pazienti in cinque fasce di rischio da minimo a grave in base all’output di PKIP, gli esiti divergevano nettamente. Solo circa il 5% di chi era nella fascia a rischio minimo ha sviluppato lesione renale, rispetto a circa il 61% nella fascia a rischio grave. I pazienti a rischio grave non solo avevano maggior probabilità di riportare danni renali, ma anche di progredire allo stadio peggiore e di morire; la loro mortalità raggiungeva circa il 30%, mentre non si sono registrati decessi nel gruppo a rischio minimo. PKIP ha anche superato un punteggio generale di terapia intensiva, l’APACHE II, nel separare questi livelli di rischio, pur usando meno variabili raccolte routinariamente.
Cosa significa per i pazienti e per i team di cura
Per le persone con avvelenamento acuto da pesticidi, questo lavoro suggerisce che le regole standard per la lesione renale possono identificare chi ha maggior rischio di morte e che uno strumento PKIP precoce, accessibile via web, può aiutare a segnalare i pazienti vulnerabili molto prima che compaia un’insufficienza renale conclamata. In pratica, un punteggio PKIP alto potrebbe indurre i medici a monitorare più da vicino urine ed esami del sangue, evitare farmaci nefrotossici, ottimizzare la terapia di liquidi e consultare prima gli specialisti renali. Gli autori sottolineano che PKIP non è perfetto, è stato sviluppato in un singolo ospedale e necessita di validazione in altri Paesi e con differenti schemi di uso dei pesticidi. Ciononostante, rappresenta un passo concreto verso una cura più personalizzata, trasformando le prime due ore in pronto soccorso in un’opportunità per prevenire alcune delle conseguenze più pericolose dell’avvelenamento.
Citazione: Kim, Y., Ahn, SJ., Cho, NJ. et al. Prediction of acute kidney injury in patients with acute pesticide poisoning using the PKIP score. Sci Rep 16, 15086 (2026). https://doi.org/10.1038/s41598-026-41334-4
Parole chiave: lesione renale acuta, avvelenamento da pesticidi, predizione del rischio, supporto alle decisioni cliniche, apprendimento automatico