Clear Sky Science · fr
Association entre la pharmacothérapie et la mortalité toutes causes confondues chez les patients atteints du syndrome de l’intestin irritable
Pourquoi cela compte pour les patients au quotidien
Le syndrome de l’intestin irritable (SII) n’est pas qu’un « estomac sensible » : c’est une affection chronique qui peut perturber le travail, la vie sociale et la santé mentale de millions de personnes. Beaucoup de patients dépendent de traitements médicamenteux prolongés pour contrôler les douleurs abdominales, la diarrhée ou la constipation. Pourtant, la plupart d’entre nous supposent que si un médecin prescrit un comprimé, sa sécurité à long terme a été soigneusement évaluée. Cette étude pose une question simple mais cruciale : chez les personnes atteintes de SII, certains des médicaments les plus utilisés sont-ils discrètement associés à un risque accru de décès plusieurs années plus tard ?
Un regard plus précis sur le SII et ses traitements
Le SII touche environ 10 à 15 % de la population mondiale et est particulièrement fréquent chez les jeunes adultes et les femmes. Les symptômes vont de crampes et ballonnements à des épisodes de diarrhée (SII-D), de constipation (SII-C) ou un mélange des deux. Pour gérer ces troubles, les médecins peuvent choisir parmi une longue liste de médicaments. Certains ciblent directement l’intestin — comme les antispasmodiques qui calment les muscles intestinaux, ou les traitements de la constipation et de la diarrhée. D’autres, en particulier les antidépresseurs, agissent sur le système nerveux et sont souvent utilisés pour atténuer les signaux douloureux entre l’intestin et le cerveau. Si les études à court terme montrent que beaucoup de ces médicaments soulagent les symptômes, on sait beaucoup moins ce qu’il advient des patients qui les prennent pendant de nombreuses années.
Comment les chercheurs ont utilisé des données du monde réel
Pour combler ce vide, les auteurs ont exploité un vaste réseau américain de dossiers de santé électroniques comprenant environ 143 millions de personnes dans les 50 États. Ils en ont extrait plus de 669 000 adultes atteints de SII entre 2005 et 2023. Ils ont ensuite comparé ceux à qui un médicament lié au SII avait été prescrit avec des patients similaires n’ayant jamais reçu ces traitements. Des techniques avancées d’appariement ont été utilisées pour équilibrer l’âge, le sexe, le poids, les comorbidités et de nombreux autres facteurs susceptibles d’influencer la santé et la survie. L’équipe a ensuite suivi les personnes jusqu’à 10–15 ans après l’initiation d’un traitement, en examinant la mortalité toutes causes confondues plutôt qu’une maladie isolée. Cette approche par « big data » ne peut pas prouver la causalité, mais elle peut révéler des signes préoccupants qui resteraient invisibles dans des essais cliniques plus courts et plus petits.
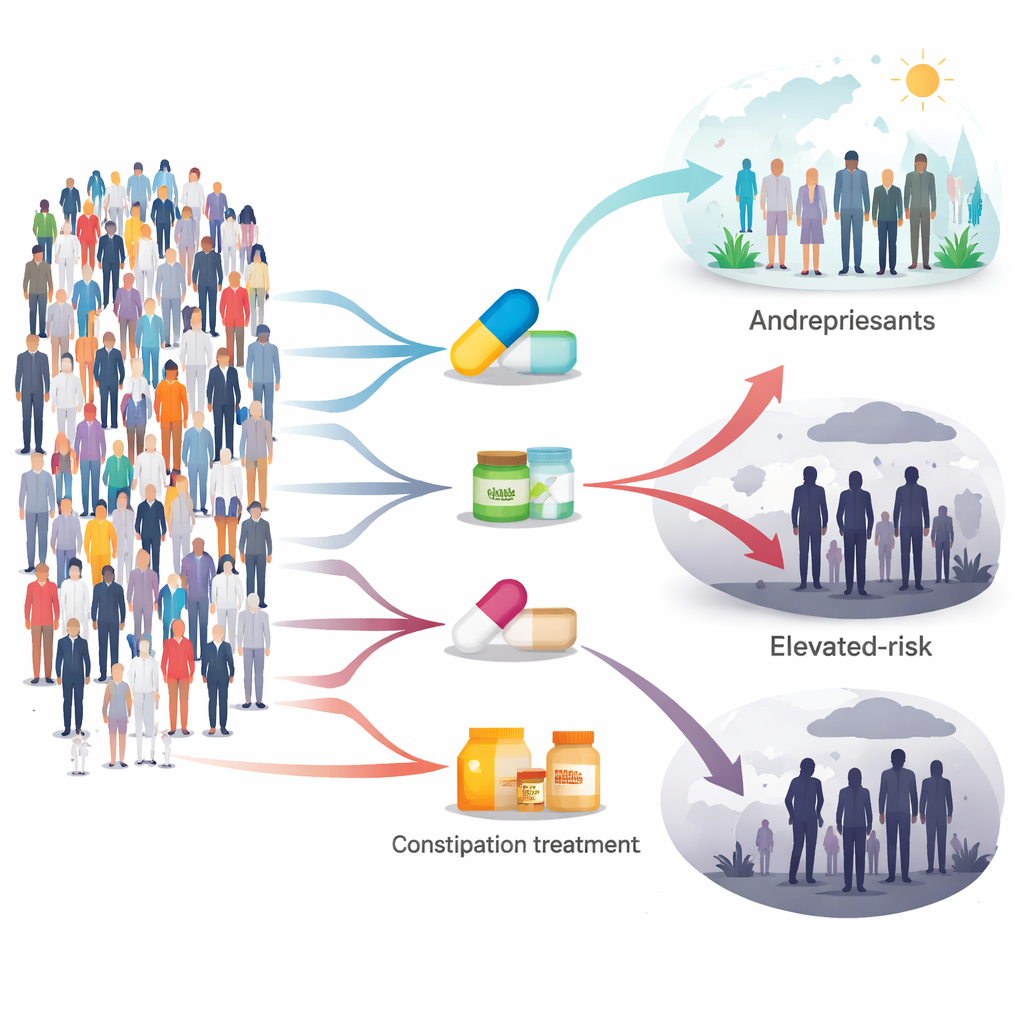
Ce qu’ils ont trouvé concernant les antidépresseurs et les médicaments pour le SII
Le signal le plus marqué concernait les antidépresseurs. Chez les personnes atteintes de SII, celles prenant des antidépresseurs présentaient un risque de décès plus élevé au cours du suivi que des patients soigneusement appariés qui n’en prenaient pas. Ce schéma était valable pour de nombreux types d’antidépresseurs — y compris des classes fréquemment prescrites comme les ISRS, les IRSN et les tricycliques, ainsi que la mirtazapine — et à travers différents âges, sexes, corpulences et groupes raciaux ou ethniques. Plus les patients renouvelaient fréquemment leurs ordonnances d’antidépresseurs, plus le risque observé augmentait, ce qui suggère qu’une exposition prolongée pourrait avoir de l’importance. En revanche, les antispasmodiques — médicaments qui détendent l’intestin — étaient largement utilisés mais n’ont pas été associés à une augmentation du risque de décès.
Risques différents selon les types diarrhéiques et constipés
Lorsqu’ils ont examiné des types spécifiques de SII, le portrait est devenu plus nuancé. Parmi les patients atteints de SII à prédominance diarrhéique, deux anciens antidiarrhéiques agissant sur des récepteurs de type opioïde dans l’intestin, le lopéramide et le diphénoxylate, ont été associés à un risque de décès plus élevé au fil du temps. D’autres traitements de la diarrhée, y compris la rifaximine, l’eluxadoline et les résines liant les acides biliaires, n’ont pas montré ce signal. Pour le SII à prédominance constipative, des laxatifs couramment utilisés comme le polyéthylène glycol et des médicaments récents qui attirent le liquide dans le côlon ou stimulent la sécrétion n’ont pas montré de lien significatif avec une mortalité accrue. Cependant, là encore, les patients SII-C prenant des antidépresseurs semblaient présenter un risque supérieur par rapport à des patients similaires qui n’en prenaient pas.
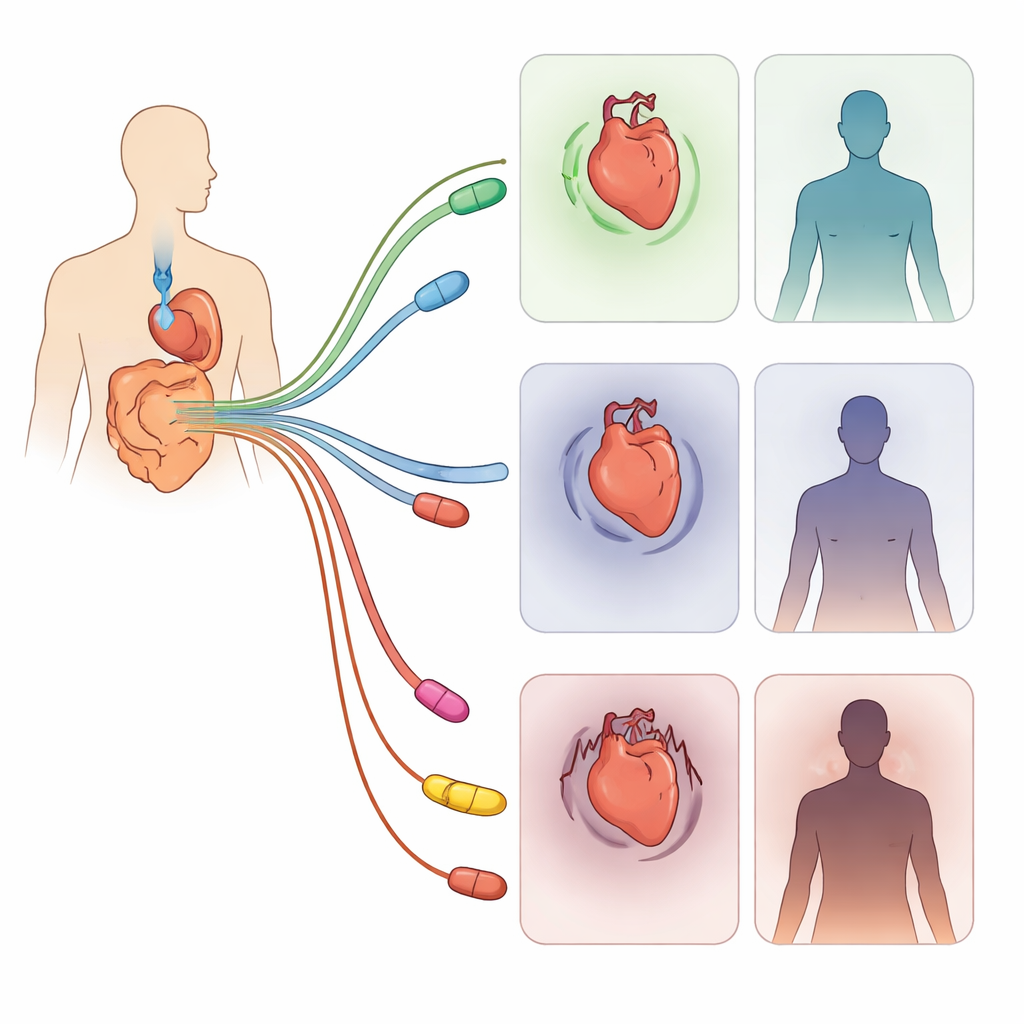
Causes possibles et mises en garde importantes
Pourquoi les antidépresseurs et certains antidiarrhéiques pourraient-ils être liés à des taux de mortalité plus élevés dans cette population ? Les auteurs évoquent des effets connus de ces médicaments : certains peuvent perturber le rythme cardiaque, augmenter la pression artérielle, accroître le risque d’accident vasculaire cérébral, favoriser la prise de poids ou contribuer à des chutes, des saignements et des troubles respiratoires. Dans leurs données, les patients avec SII sous antidépresseurs présentaient également plus de maladies cardiaques, d’AVC, d’hypertension, d’obésité et même d’idées suicidaires que les non-utilisateurs. Les antidiarrhéiques de type opioïde, surtout en cas d’usage inapproprié ou de doses élevées, ont été associés à des troubles graves du rythme cardiaque. Néanmoins, l’étude est observationnelle, ce qui signifie que des facteurs non mesurés pourraient en partie expliquer ces risques. La base de données ne permet pas non plus de déterminer de manière fiable la cause exacte du décès ni si les patients prenaient leurs médicaments comme prescrits.
Ce que cela signifie pour les personnes vivant avec un SII
Pour les patients et les cliniciens, le message n’est pas de paniquer ni d’arrêter brutalement les traitements, mais de repenser la façon et le moment de les utiliser. L’étude suggère que, dans le SII, les antidépresseurs et certains antidiarrhéiques de type opioïde peuvent comporter un risque à long terme plus élevé qu’on ne le pensait auparavant, alors que de nombreux médicaments ciblant l’intestin semblent plus rassurants à cet égard. Étant donné que le SII est chronique et débute souvent jeune, même de petits changements de risque peuvent avoir de l’importance lorsqu’ils se cumulent sur des décennies. Les auteurs préconisent que les stratégies thérapeutiques s’appuient davantage sur des options soutenues par des données de sécurité à long terme rassurantes, et que les antidépresseurs soient prescrits avec une vigilance particulière, en pesant bien les bénéfices potentiels face à ces préoccupations émergentes. Des études futures, idéalement avec des informations cliniques plus détaillées, seront essentielles pour confirmer ces résultats et orienter une prise en charge du SII plus sûre et mieux personnalisée.
Citation: Mehravar, S., Yeo, Y.H., Pimentel, M. et al. Association of pharmacotherapy with all-cause mortality among patients with irritable bowel syndrome. Commun Med 6, 176 (2026). https://doi.org/10.1038/s43856-026-01498-6
Mots-clés: syndrome de l’intestin irritable, sécurité des antidépresseurs, antidiarrhéiques, risque des traitements à long terme, dossiers de santé électroniques