Clear Sky Science · fr
Interaction entre la protéine C‑réactive ultra‑sensible et le volume plaquettaire moyen pour les événements cardiovasculaires indésirables majeurs à 1 an chez les patients atteints de coronaropathie stable
Pourquoi cette étude cardiaque est importante
Beaucoup de personnes vivent des années avec une « coronaropathie stable », où les artères coronaires sont rétrécies sans obstruction aiguë. Même avec les traitements modernes, elles gardent un risque constant d’infarctus, d’accident vasculaire cérébral ou d’aggravation soudaine de la douleur thoracique. Cette étude pose une question pratique aux implications cliniques réelles : deux analyses sanguines simples, déjà disponibles dans la plupart des hôpitaux, peuvent‑elles être combinées pour identifier lesquels de ces patients présentent un risque particulièrement élevé au cours de l’année suivante ?
Deux indices simples dans le sang
Les chercheurs se sont concentrés sur deux marqueurs. Le premier, la protéine C‑réactive ultra‑sensible (hs‑CRP), reflète une inflammation de faible intensité dans l’organisme. Le second, le volume plaquettaire moyen (MPV), rend compte de la taille moyenne des plaquettes, ces petites cellules sanguines impliquées dans la formation des caillots. Les plaquettes plus volumineuses sont généralement plus réactives et plus susceptibles de contribuer à la formation de caillots pouvant obstruer une artère. Plutôt que d’examiner chaque marqueur séparément, l’équipe a testé si la présence simultanée d’une inflammation élevée et de plaquettes volumineuses définissait un groupe de patients particulièrement vulnérable.
Comment l’étude a été menée
L’étude a analysé 1 463 adultes atteints de coronaropathie stable pris en charge dans cinq centres médicaux en Chine. Tous présentaient au moins une artère coronaire rétrécie de 50 % ou plus, sans être en phase aiguë d’infarctus. Au départ, on a prélevé du sang à chaque personne pour mesurer la hs‑CRP et le MPV. Les chercheurs ont ensuite classé les patients en quatre groupes : les deux marqueurs bas, seul la hs‑CRP élevée, seul le MPV élevé, ou les deux marqueurs élevés. Pendant l’année suivante, ils ont suivi les événements cardiovasculaires majeurs, incluant décès cardiovasculaires, infarctus, AVC, procédures urgentes de réouverture des artères et hospitalisations pour angine instable. 
Ce que les chercheurs ont trouvé
Dans l’ensemble, un peu moins de 5 % des patients ont présenté un événement majeur dans l’année. Mais ce risque n’était pas réparti de façon homogène. Les patients présentant à la fois une faible inflammation et des plaquettes plus petites avaient un taux d’événement d’environ 4 %. Ceux ayant seulement une hs‑CRP élevée ou seulement un MPV élevé avaient des taux étonnamment similaires, autour de 4 % également. Le groupe remarquable était le sous‑ensemble relativement restreint chez qui les deux marqueurs étaient élevés : près de 10 % d’entre eux ont connu un événement cardiaque grave dans l’année. Après ajustement sur l’âge, le sexe, la pression artérielle, le diabète, la fonction rénale et d’autres facteurs, la présence simultanée des deux marqueurs élevés était associée à plus du double d’odds (cotes) d’un événement majeur par rapport au fait d’avoir les deux marqueurs bas.
Inflammation et coagulation agissant de concert
Pour approfondir, les chercheurs ont examiné si l’effet combiné de l’inflammation et des plaquettes volumineuses dépassait ce qui serait attendu en additionnant simplement leurs risques individuels. Les tests statistiques ont suggéré une véritable « interaction » : quand une hs‑CRP élevée et un MPV élevé coexistaient, le risque excédentaire dépassait la somme de leurs contributions individuelles. Il est important de noter que ce groupe à haut risque n’avait pas simplement des obstructions artérielles plus étendues ni des antécédents lipidiques plus défavorables que les autres, et l’association persistait après prise en compte du nombre de globules blancs, de l’usage de statines, d’infarctus antérieurs et de diverses définitions alternatives. Le schéma était similaire que les patients soient sous un ou deux antiplaquettaires. 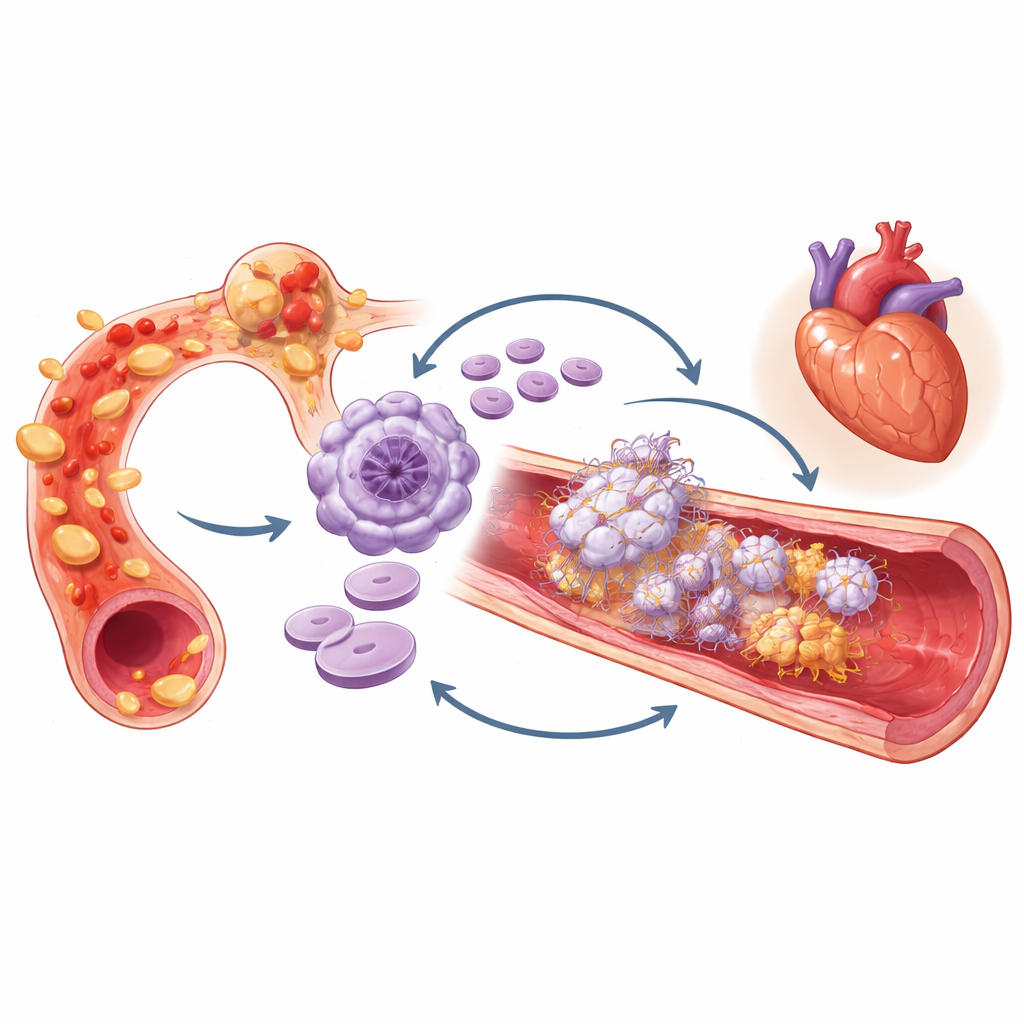
Ce qui pourrait se passer à l’intérieur des artères
Les auteurs interprètent leurs résultats à travers la notion d’« immunothrombose », c’est‑à‑dire le lien étroit entre inflammation et formation de caillots. Une inflammation persistante peut stimuler la moelle osseuse à produire des plaquettes plus grosses et plus réactives. Ces plaquettes peuvent alors s’agréger avec des cellules immunitaires et la paroi vasculaire, libérer des signaux inflammatoires et contribuer à tisser des réseaux adhésifs qui piègent des cellules et des protéines, favorisant la croissance du thrombus. Dans ce tableau, une hs‑CRP élevée associée à un MPV élevé signale une boucle auto‑renforçante où le sang enflammé et des plaquettes hyperactives s’amplifient mutuellement, poussant une artère apparemment « stable » vers une occlusion brutale.
Ce que cela signifie pour les patients et les médecins
Pour les personnes vivant avec une coronaropathie stable, le message de l’étude est à la fois avertisseur et porteur d’espoir. Il suggère que deux mesures sanguines routinières et peu coûteuses — la hs‑CRP et le MPV — peuvent aider à repérer un sous‑groupe dont le risque à court terme d’infarctus ou d’événements apparentés est sensiblement supérieur à la moyenne. Dans le même temps, les patients n’ayant qu’un seul marqueur élevé n’ont pas montré de risque supplémentaire sur un horizon d’un an, ce qui laisse penser que l’intensification du traitement pourrait être plus utilement réservée à ceux présentant les deux marqueurs élevés. Les auteurs soutiennent que, si des recherches ultérieures confirment ces résultats et testent des thérapies ciblées, ce profil simple à deux marqueurs pourrait devenir un outil pratique pour orienter des stratégies de prévention plus personnalisées en cardiologie de routine.
Citation: Hu, L., Peng, J., Meng, Y. et al. Interaction between high-sensitivity C-reactive protein and mean platelet volume for 1-year major adverse cardiovascular events in stable coronary artery disease. Sci Rep 16, 10702 (2026). https://doi.org/10.1038/s41598-026-46587-7
Mots-clés: maladie coronarienne, protéine C‑réactive, plaquettes, risque cardiovasculaire, inflammation