Clear Sky Science · fr
Plate‑forme intégrée pour les combinaisons de linézolide contre Mycobacterium tuberculosis résistant à la rifampicine : synergie, apoptose des macrophages et modulation immune
Pourquoi cette recherche compte pour la santé quotidienne
La tuberculose reste l’une des maladies infectieuses les plus meurtrières au monde, et les souches résistantes aux traitements standards sont particulièrement difficiles à guérir. Cette étude examine comment rendre un médicament clé contre la TB, le linézolide, plus efficace et plus sûr en l’associant à d’autres médicaments et en comprenant comment ces combinaisons non seulement tuent les bactéries, mais aident aussi les propres cellules immunitaires de l’organisme à riposter.
Trouver de meilleurs partenaires pour un antibiotique essentiel contre la TB
La tuberculose résistante à la rifampicine est notoirement difficile à traiter et tue encore une grande part des personnes qui en sont atteintes. Le linézolide, un antibiotique synthétique désormais considéré comme une option de première ligne pour la TB résistante aux médicaments, a amélioré les résultats mais reste loin d’être parfait seul. Les auteurs ont cherché à tester systématiquement quels médicaments compagnons renforcent le mieux l’action du linézolide contre des bactéries TB résistantes cultivées en laboratoire. Ils se sont concentrés sur cinq médicaments de deuxième ligne couramment utilisés et ont posé la question : quelles associations fonctionnent véritablement mieux que chaque médicament pris séparément ?
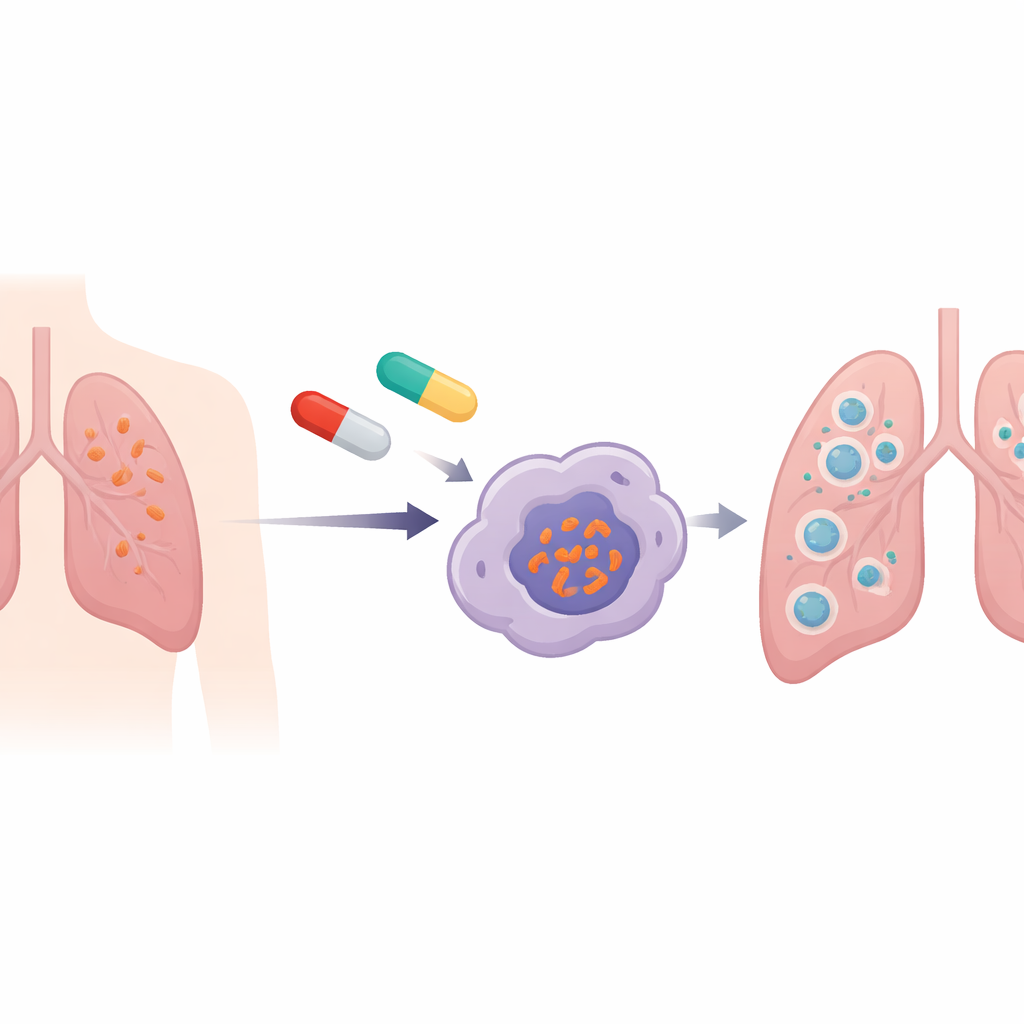
Tester le travail d’équipe entre antibiotiques
À l’aide d’un test de croissance colorimétrique en plaques 96 puits, l’équipe a mesuré quelle quantité de chaque médicament était nécessaire pour arrêter la croissance bactérienne. Ils ont ensuite appliqué la méthode standard dite « checkerboard » pour évaluer les interactions du linézolide avec chaque partenaire. Deux médicaments seulement — la cyclosérine et la clofazimine — ont montré une réelle synergie avec le linézolide, c’est‑à‑dire que l’effet combiné était plus fort que la somme des effets individuels. En revanche, les combinaisons avec le bédaquiline ou avec deux fluoroquinolones courantes n’ont pas donné de meilleurs résultats que l’usage isolé de ces médicaments, une constatation importante car de telles associations sont souvent employées dans les schémas thérapeutiques actuels.
Observer la bataille à l’intérieur des cellules immunitaires
Les bactéries de la tuberculose vivent et se multiplient à l’intérieur des macrophages, des cellules immunitaires qui ingèrent et détruisent normalement les microbes envahisseurs. Pour déterminer si les paires médicamenteuses prometteuses fonctionnaient aussi dans ce contexte plus réaliste, les chercheurs ont infecté des cellules humaines de type macrophage avec la TB, puis les ont traitées par linézolide associé à la cyclosérine ou à la clofazimine. Les deux combinaisons ont nettement réduit le nombre de bactéries vivantes à l’intérieur de ces cellules sur deux jours, le duo linézolide‑clofazimine montrant une éradication bactérienne légèrement plus prononcée. L’effet augmentait avec les doses, mais même aux doses standards les combinaisons faisaient une différence nette, ce qui suggère que des associations judicieuses pourraient permettre un traitement efficace sans pousser les doses vers des niveaux plus toxiques.
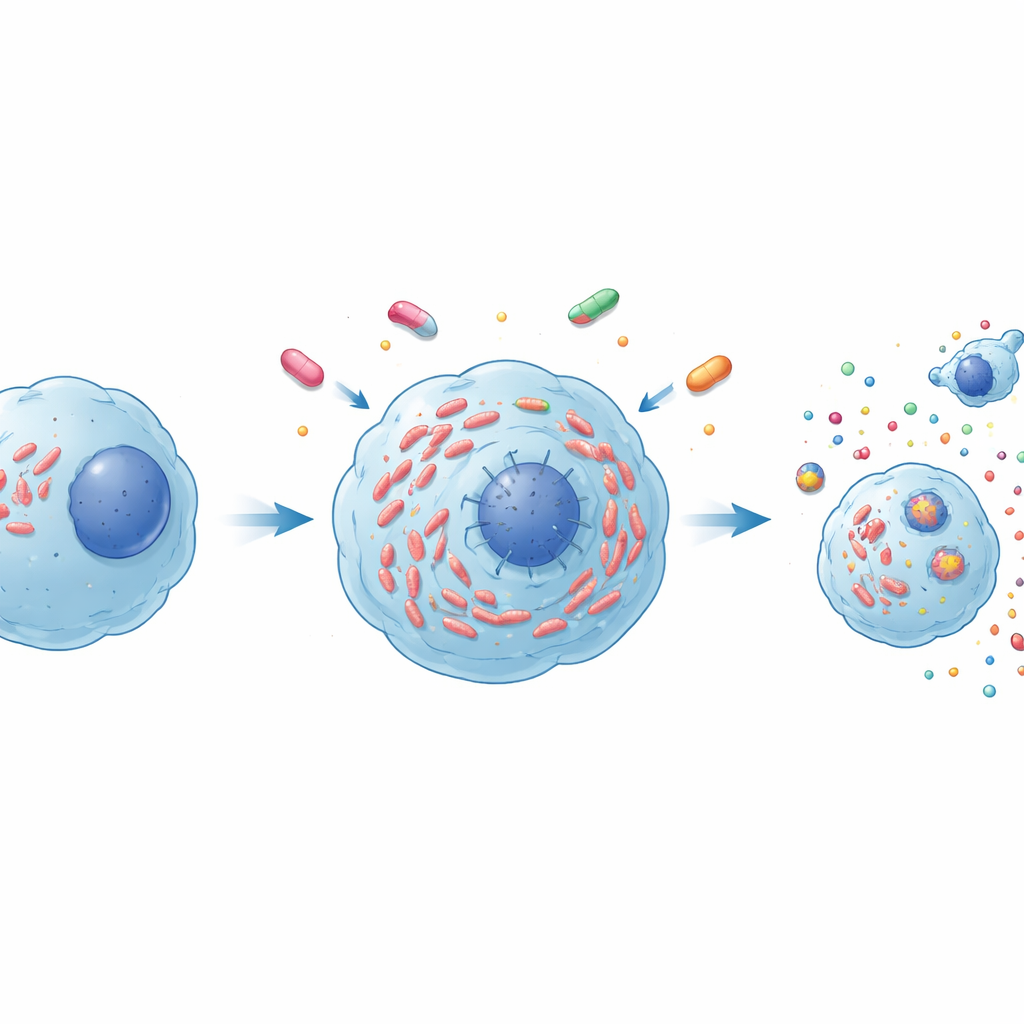
Modifier la mort cellulaire et les signaux immunitaires
L’étude a également examiné comment ces paires médicamenteuses influencent les macrophages infectés eux‑mêmes. Les deux combinaisons ont déclenché l’apoptose des cellules infectées, une forme contrôlée de mort cellulaire qui peut limiter la dissémination bactérienne. Le linézolide associé à la cyclosérine a provoqué une vague précoce d’apoptose plus rapide et plus prononcée, tandis que la combinaison avec la clofazimine agissait de façon plus progressive. Parallèlement, les deux associations ont orienté les molécules de signalisation immunitaire dans une direction favorable : elles ont augmenté les niveaux de facteurs liés aux réponses protectrices tout en diminuant IL‑6, une cytokine associée à une inflammation délétère. Notamment, le linézolide plus cyclosérine a aussi réduit IL‑10, une molécule qui tend à atténuer l’immunité protectrice et à aider la persistance des bactéries TB, créant ainsi un environnement plus hostile pour le pathogène.
Équilibrer bénéfices et risques pour les patients
Parce que le linézolide peut provoquer des effets indésirables graves pendant des traitements prolongés, les chercheurs ont aussi analysé des dossiers médicaux de patients traités par ce médicament. Ils ont constaté que des troubles nerveux, des anomalies sanguines et d’autres réactions indésirables étaient fréquents, en particulier chez les personnes âgées, les femmes, celles recevant des doses plus élevées, les patients ayant d’autres maladies et ceux traités sur de plus longues périodes. Ces observations renforcent la nécessité d’associer le linézolide avec discernement, afin d’en obtenir les bénéfices sans augmenter les doses ou la durée au point où les risques dépasseraient les avantages.
Ce que cela signifie pour la prise en charge future de la TB
En termes simples, ce travail montre que toutes les associations avec le linézolide ne se valent pas. La cyclosérine et la clofazimine se détachent comme des partenaires qui non seulement aident le linézolide à tuer plus efficacement les bactéries de la TB résistantes à la rifampicine, y compris à l’intérieur des cellules immunitaires, mais orientent aussi la réponse immune vers une élimination de l’infection plutôt que son maintien. En fournissant une plate‑forme de laboratoire intégrée qui mesure simultanément l’éradication bactérienne, la mort cellulaire et les signaux immunitaires, l’étude offre une voie pratique pour concevoir et affiner des traitements combinés à la fois plus puissants contre la TB et plus sûrs pour les patients.
Citation: Cui, D., Li, N. & Ren, X. Integrated platform for linezolid combinations against rifampicin-resistant Mycobacterium tuberculosis: synergy, macrophage apoptosis, and immune modulation. Sci Rep 16, 14591 (2026). https://doi.org/10.1038/s41598-026-44422-7
Mots-clés: tuberculose, TBC résistante aux médicaments, combinaisons avec linézolide, réponse immunitaire de l’hôte, synergie antibiotique