Clear Sky Science · fr
Cibler la mort cellulaire dans la maladie de Crohn : des mécanismes aux médicaments
Pourquoi cela compte pour les personnes atteintes de Crohn
La maladie de Crohn n’est pas qu’un « mauvais estomac ». C’est une affection chronique dans laquelle la muqueuse intestinale est endommagée de façon répétée, souvent malgré les traitements modernes. Cette revue explique comment différentes manières dont les cellules intestinales vivent et meurent peuvent soit aggraver, soit apaiser la maladie de Crohn. En comprenant ces choix cellulaires de « vie ou de mort », les chercheurs espèrent concevoir des médicaments plus intelligents qui contrôlent l’inflammation, protègent la barrière intestinale et surmontent la résistance aux traitements.
Quand la mort cellulaire sort du scénario
Nos organismes éliminent en permanence les cellules usées ou endommagées via des programmes d’autodestruction ordonnés. Dans la maladie de Crohn, nombre de ces programmes deviennent déséquilibrés. Les auteurs décrivent au moins une douzaine de formes distinctes de mort cellulaire régulée impliquées dans Crohn, y compris le suicide cellulaire ordonné (apoptose), la mort inflammatoire explosive (pyroptose), la mort de type rupture (nécroptose) et les dommages liés au fer ou au cuivre (ferroptose et cuproptose), entre autres. Plutôt que de renouveler discrètement la muqueuse intestinale, ces processus perturbés perçent la barrière intestinale, libèrent des signaux inflammatoires et contribuent aux ulcères chroniques, aux cicatrices et à des complications comme les sténoses et les fistules.
Cellules qui font le ménage et intestin atteint par Crohn
Un processus appelé autophagie fait office de ménage cellulaire : il empaquette les matériaux et micro‑organismes indésirables dans de petites vésicules qui sont ensuite dégradées et recyclées. La génétique relie fortement une autophagie défaillante à la maladie de Crohn. Des gènes de risque tels qu’ATG16L1, IRGM et NOD2 affaiblissent la capacité d’une cellule à éliminer les bactéries et à contrôler l’inflammation. Des commutateurs hyperactifs comme la voie mTOR peuvent bloquer davantage ce système de nettoyage. Dans l’intestin, cela signifie que les cellules de Paneth et d’autres cellules spécialisées perdent leur capacité à soutenir les cellules souches, à sécréter des substances protectrices et à contenir des bactéries nocives telles que Escherichia coli adhérente‑invasive. La revue soutient que régler finement l’autophagie à la hausse ou à la baisse, plutôt que de simplement l’augmenter, pourrait être une stratégie clé pour restaurer l’équilibre intestinal.
Morts cellulaires inflammatoires et par rupture
D’autres formes de mort cellulaire sont particulièrement inflammatoires. La pyroptose perce des pores dans la membrane cellulaire, déversant des molécules d’alerte qui attirent les cellules immunitaires et amplifient les lésions intestinales. Les structures appelées inflammasomes, ainsi que les protéines gasdermine, sont des acteurs centraux ici et sont étroitement régulés par des gènes et de petits ARN modifiés dans la maladie de Crohn. La nécroptose, une autre forme de mort violente, fait éclater les cellules lorsque la voie de suicide plus ordonnée est bloquée. Chez les patients atteints de Crohn et dans les modèles animaux, des protéines clés de la nécroptose sont très actives dans l’intestin grêle, en particulier dans les cellules de Paneth. Ensemble, ces voies de mort agressives aggravent les lésions de la barrière et alimentent une inflammation sourde.
Rouille, cuivre et stress oxydatif
La revue met également en lumière la ferroptose, dans laquelle une « rouille » induite par le fer des membranes lipidiques tue les cellules intestinales. Des enzymes protectrices telles que GPX4, qui détoxifient normalement ces peroxydes lipidiques, sont supprimées dans la maladie de Crohn, en particulier lors d’infections par certaines souches d’E. coli ou dans le cadre de régimes fortement pro‑inflammatoires. Des données préliminaires suggèrent aussi un rôle pour la cuproptose, liée au métabolisme du cuivre dans les mitochondries, ainsi que pour des voies sensibles à l’oxygène comme la parthanatose et l’oxeiptose. Nombre de ces routes de mort partagent une étincelle commune : un excès d’espèces réactives de l’oxygène, ou « stress oxydatif » cellulaire, qui endommage simultanément les mitochondries, active des machines inflammatoires et pousse les cellules vers l’un ou l’autre destin fatidique.
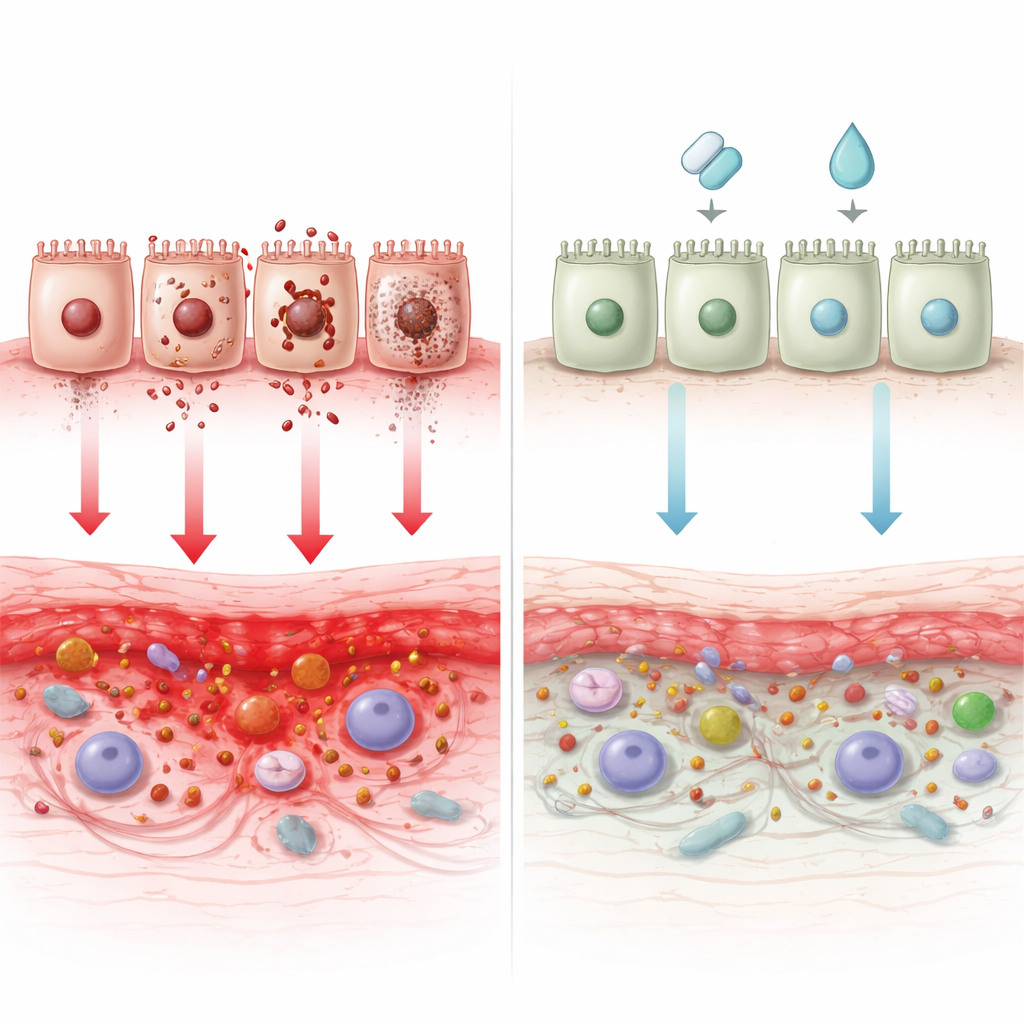
Transformer la mort cellulaire en médicament
Étant donné que tant de programmes de mort sont déréglés dans la maladie de Crohn, des médicaments qui les ramènent à l’équilibre suscitent un vif intérêt. Les auteurs répertorient une large gamme d’approches expérimentales : des agents qui restaurent l’autophagie et l’élimination bactérienne (comme la rapamycine, l’évérolimus, la glutamine et certains composés d’origine végétale), des traitements qui protègent les cellules intestinales d’une apoptose excessive (comme le losartan, les thérapies par cellules souches et plusieurs molécules naturelles), et des candidats novateurs qui atténuent la nécroptose, la pyroptose ou la ferroptose. Certains traitements déjà utilisés pour la maladie de Crohn ou des affections apparentées — tels que l’azathioprine et les inhibiteurs de JAK — pourraient agir en partie en remodelant ces voies de mort. Reste que des défis subsistent : beaucoup de médicaments manquent de ciblage précis, peuvent blesser les cellules saines ou perdre de leur efficacité à mesure que microbes et tissus s’adaptent.
Ce que cela signifie pour les patients
Les auteurs concluent que la maladie de Crohn et la mort cellulaire sont enfermées dans un cercle vicieux : l’inflammation persistante perturbe les programmes de mort cellulaire, et ces perturbations approfondissent à leur tour les lésions tissulaires. Briser cette boucle exigera probablement des stratégies combinées qui ajustent plusieurs formes de mort cellulaire à la fois tout en épargnant les cellules bénéfiques. Les recherches futures visent à cartographier ces voies entrelacées avec plus de précision, développer des biomarqueurs indiquant quelles mécanismes de mort dominent chez un patient donné, et concevoir des systèmes d’administration plus sûrs et plus ciblés. Si elles réussissent, ces approches pourraient faire évoluer la prise en charge de Crohn au‑delà de l’immunosuppression générale vers des thérapies personnalisées axées sur le « destin cellulaire » pour réparer l’intestin de l’intérieur.
Citation: Zhang, Y., Zhou, Y., Gao, J. et al. Targeting cell death in Crohn’s disease: from mechanisms to medicines. Cell Death Discov. 12, 141 (2026). https://doi.org/10.1038/s41420-026-03005-1
Mots-clés: Maladie de Crohn, mort cellulaire, autophagie, inflammation intestinale, ferroptose