Clear Sky Science · es
Intervención coronaria percutánea de precisión
Haciendo que los procedimientos de stent sean más personales
Las obstrucciones de las arterias cardíacas son una causa principal de infartos y dolor torácico, y millones de personas cada año reciben un stent mediante un procedimiento llamado intervención coronaria percutánea (ICP). Este artículo de revisión explica cómo la ICP está pasando de un tratamiento uniforme a un enfoque más personalizado y de “precisión”. Al combinar imágenes avanzadas, herramientas informáticas inteligentes, genética y una planificación cuidadosa antes y después del procedimiento, los médicos buscan que los tratamientos con stent sean más seguros, eficaces y cómodos para cada paciente individual.
Mirando al paciente en su conjunto antes del procedimiento
La ICP tradicional a menudo comenzaba una vez que se detectaba una obstrucción en una angiografía. La ICP de precisión empieza antes, planteando la pregunta: ¿quién necesita realmente un stent y cómo debe prepararse su procedimiento? Los autores describen cómo los modernos TAC cardíacos combinados con modelos por ordenador pueden estimar cuánto restringe realmente el estrechamiento el flujo sanguíneo, evitando a veces pruebas invasivas. Los sistemas de inteligencia artificial (IA) entrenados con miles de imágenes pueden resaltar placas preocupantes o depósitos de calcio y ayudar a trazar qué segmentos de la arteria deben tratarse. Al mismo tiempo, los médicos individualizan pasos básicos como las normas de ayuno y la gestión de los anticoagulantes en lugar de seguir rutinas rígidas. Por ejemplo, algunos estudios muestran que muchos pacientes pueden comer de forma segura antes de una cateterización de bajo riesgo, y que continuar ciertos anticoagulantes durante el procedimiento puede reducir la estancia hospitalaria sin aumentar el sangrado.
Ajustando finamente lo que ocurre en el laboratorio de hemodinámica
Durante la propia ICP, la atención de precisión significa adaptar cada decisión a la anatomía del paciente, la función cardíaca y su perfil de riesgo. La sedación se ajusta para equilibrar comodidad y seguridad y para evitar fármacos que interfieran con medicamentos antiplaquetarios vitales. Siempre que es posible, los médicos usan una arteria en la muñeca en lugar de la ingle, guiados por ecografía y apoyados por “cócteles” personalizados para prevenir el espasmo vascular y la formación de coágulos. Para personas con corazón débil o lesiones muy complejas, el equipo puede elegir entre varios dispositivos de soporte mecánico para ayudar la circulación durante el procedimiento, sopesando los beneficios y las complicaciones de bombas de balón, pequeñas bombas cardíacas o soporte cardiopulmonar completo. En pacientes que han recibido una válvula aórtica artificial, se seleccionan catéteres e imágenes especiales para acceder con seguridad a las arterias coronarias a través o alrededor del marco de la válvula.
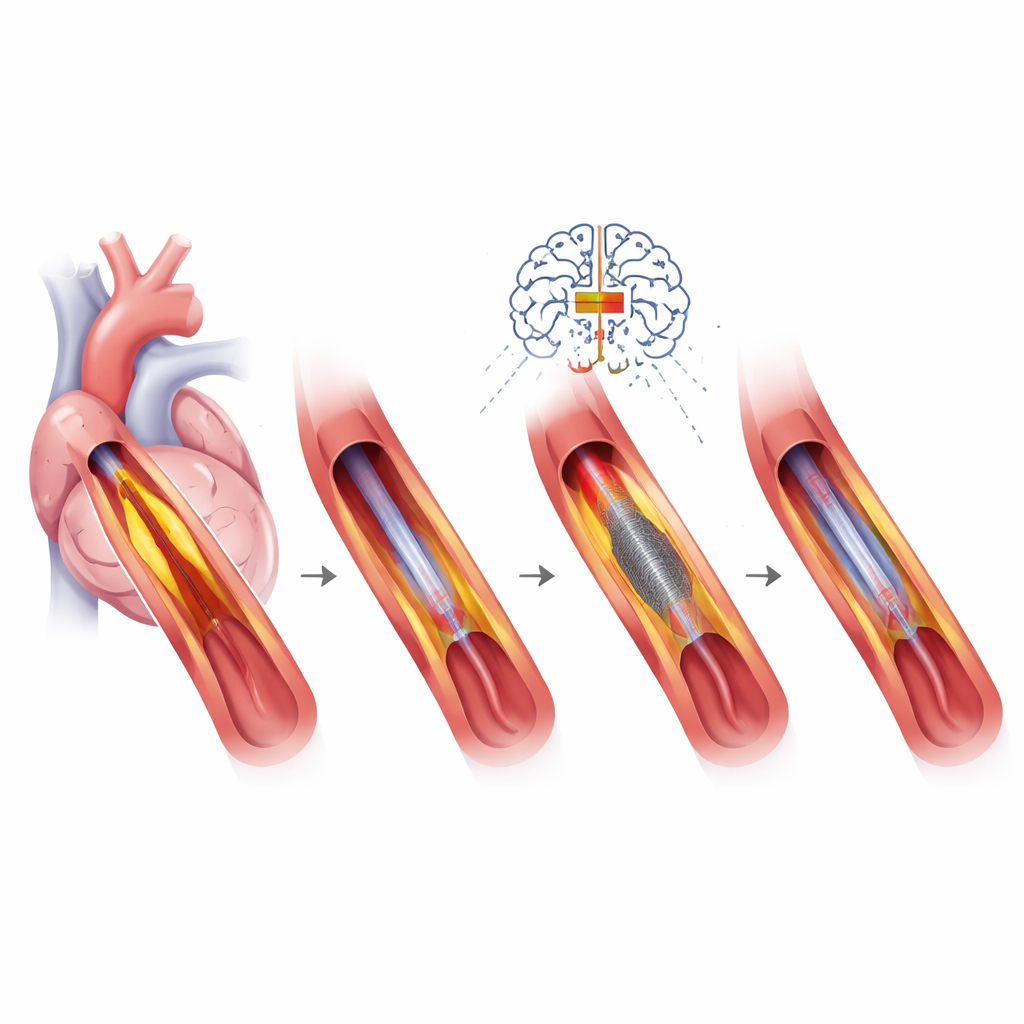
Ver dentro de la arteria y elegir las herramientas correctas
Una piedra angular de la ICP de precisión es la imagen de alta resolución desde dentro de la arteria, usando ultrasonido o cámaras basadas en luz. Estas herramientas revelan la longitud y el grado de calcificación de una obstrucción, cómo se expande un stent y por qué un stent previo pudo haber fallado. Esa información guía la elección entre varias herramientas para modificar la placa, como pequeños dispositivos abrasivos o balones que fracturan el calcio con ondas sonoras antes de colocar un nuevo stent. Los diseños de stents mismos se han refinado—con struts metálicos más delgados, recubrimientos especializados o incluso “andamios” temporales—y se ajustan al riesgo de sangrado del paciente, al tamaño del vaso y a la complejidad de la lesión. En algunas situaciones, especialmente en vasos pequeños o en pacientes con alto riesgo de sangrado, pueden preferirse balones recubiertos con fármaco que no dejan metal.
Medicamentos, recuperación y pistas genéticas
La ICP de precisión continúa después de colocar el stent. El artículo revisa cómo los anticoagulantes durante y después del procedimiento pueden seleccionarse y dosificarse según la función renal, el riesgo general de sangrado e incluso la genética. Algunas personas portan variantes genéticas que hacen que fármacos estándares como el clopidogrel sean menos efectivos, exponiéndolas a un mayor riesgo de trombosis; para estos pacientes, las pruebas pueden apoyar el cambio a medicamentos más potentes, mientras que otros pueden permanecer con una terapia menos intensiva y evitar sangrados adicionales. Tras el procedimiento, la gestión cuidadosa del sitio de acceso en la muñeca ayuda a mantener la arteria abierta minimizando los hematomas. Muchos pacientes estables pueden ahora irse a casa el mismo día, mejorando el confort y reduciendo costes, siempre que exista un plan claro de seguimiento. Las pruebas de esfuerzo de rutina se reservan para casos de mayor riesgo en lugar de emplearse automáticamente.
El camino hacia una atención cardíaca más inteligente y más justa
En términos sencillos, este artículo concluye que el futuro de los procedimientos con stent reside en hacer la cantidad correcta de tratamiento para la persona adecuada en el momento justo. Eso implica combinar imágenes detalladas, guía informática e información genética con decisiones meditadas sobre vías de acceso, dispositivos y fármacos a lo largo de todo el recorrido—antes, durante y después de la ICP. Los autores también subrayan que el coste, la formación y el acceso a la tecnología siguen siendo obstáculos importantes, y que no todos los hospitales pueden aún ofrecer el paquete completo de “precisión”. Con más investigación, mejor infraestructura digital y financiación más equitativa, imaginan laboratorios de cateterismo donde los procedimientos con stent no sean solo reparaciones rutinarias, sino intervenciones altamente individualizadas que mejoren los resultados mientras reducen complicaciones y atención innecesaria.
Cita: Wilson, T.M., Munaf, U., Shaikh, N. et al. Precision percutaneous coronary intervention. npj Cardiovasc Health 3, 10 (2026). https://doi.org/10.1038/s44325-026-00111-y
Palabras clave: cardiología de precisión, stents coronarios, imagen intravascular, inteligencia artificial en ICP, terapia antiplaquetaria personalizada