Clear Sky Science · es
Interacción entre la proteína C reactiva de alta sensibilidad y el volumen plaquetario medio para eventos cardiovasculares adversos mayores a 1 año en enfermedad de las arterias coronarias estable
Por qué importa este estudio cardiológico
Mucha gente vive años con una enfermedad de las arterias coronarias “estable”, en la que las arterias del corazón están estrechadas pero no bloqueadas de forma aguda. Incluso con medicamentos modernos, siguen afrontando un riesgo constante de infarto, accidente cerebrovascular o empeoramiento súbito del dolor torácico. Este estudio plantea una pregunta práctica con implicaciones reales: ¿pueden combinarse dos pruebas de sangre simples, ya disponibles en la mayoría de los hospitales, para identificar qué pacientes tienen un riesgo especialmente alto en el próximo año?
Dos pistas sencillas en la sangre
Los investigadores se centraron en dos marcadores. El primero, la proteína C reactiva de alta sensibilidad (hs‑CRP), refleja inflamación de bajo grado en el organismo. El segundo, el volumen plaquetario medio (MPV), mide el tamaño medio de las plaquetas, las pequeñas células sanguíneas que ayudan a formar coágulos. Las plaquetas más grandes tienden a ser más activas y más propensas a contribuir a coágulos que pueden bloquear una arteria. En lugar de analizar cada marcador por separado, el equipo preguntó si tener tanto inflamación alta como plaquetas grandes a la vez señalaba a un grupo de pacientes particularmente vulnerable.
Cómo se realizó el estudio
El estudio analizó a 1.463 adultos con enfermedad de las arterias coronarias estable atendidos en cinco centros médicos de China. Todos presentaban al menos una arteria coronaria estrechada en un 50% o más, pero no estaban en medio de un infarto. Al inicio, a cada persona se le extrajo sangre para medir hs‑CRP y MPV. Los investigadores clasificaron luego a los pacientes en cuatro grupos: ambos marcadores bajos, solo hs‑CRP alto, solo MPV alto, o ambos marcadores altos. Durante el año siguiente, registraron eventos cardiacos mayores, incluyendo muerte cardiovascular, infarto, ictus, procedimientos urgentes para reabrir arterias e ingresos por dolor torácico inestable. 
Qué encontraron los investigadores
En todo el conjunto, algo menos del 5% de los pacientes experimentó un evento mayor en el plazo de un año. Pero ese riesgo no se distribuyó de forma uniforme. Los pacientes con baja inflamación y plaquetas más pequeñas tuvieron una tasa de eventos de aproximadamente el 4%. Aquellos con solo hs‑CRP alta o solo MPV alta resultaron sorprendentemente similares, con tasas de eventos también alrededor del 4%. El grupo destacado fue el subconjunto relativamente pequeño en el que ambos marcadores estaban elevados: aproximadamente el 10% de ellos sufrieron un problema cardiaco serio en el plazo de un año. Tras ajustar por edad, sexo, presión arterial, diabetes, función renal y otros factores, tener ambos marcadores altos se asoció con más del doble de probabilidades de un evento mayor en comparación con tener ambos bajos.
Inflamación y coagulación actuando en conjunto
Para profundizar, los investigadores examinaron si el efecto combinado de la inflamación y las plaquetas grandes era mayor de lo que cabría esperar sumando sus riesgos por separado. Las pruebas estadísticas sugirieron una verdadera “interacción”: cuando coexistían hs‑CRP alta y MPV alta, el exceso de riesgo era superior a la suma de sus contribuciones individuales. Es importante señalar que este grupo de alto riesgo no tenía simplemente obstrucciones arteriales más extensas ni peores antecedentes de colesterol que los demás, y la asociación se mantuvo incluso tras tener en cuenta el recuento de glóbulos blancos, el uso de estatinas, infartos previos y varias definiciones alternativas. El patrón fue similar tanto si los pacientes tomaban uno como dos fármacos antiplaquetarios. 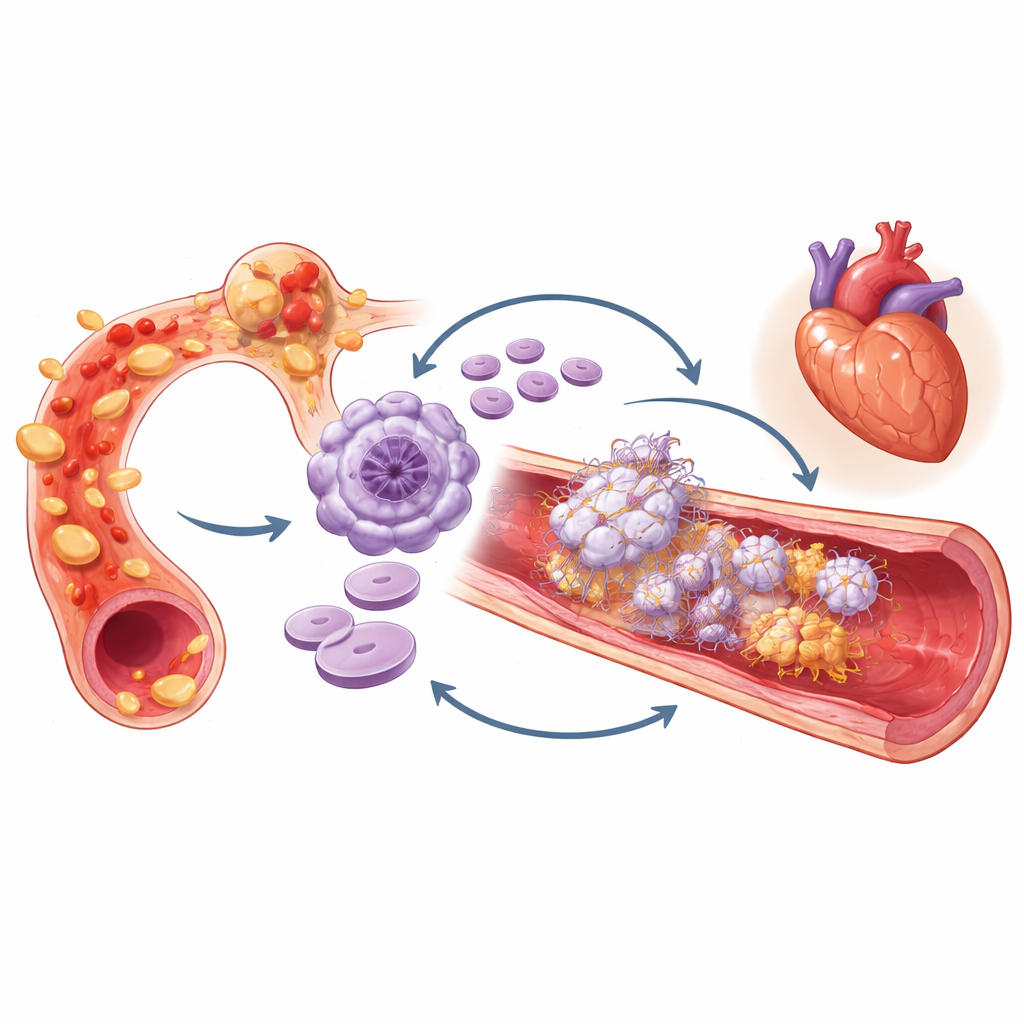
Qué podría estar ocurriendo dentro de las arterias
Los autores interpretan sus hallazgos a través del prisma de la “inmuntrombosis”, el estrecho diálogo entre inflamación y formación de coágulos. La inflamación persistente puede estimular a la médula ósea a producir plaquetas más grandes y reactivas. Estas plaquetas, a su vez, pueden adherirse a células inmunitarias y a la pared vascular, liberar señales inflamatorias y contribuir a tejer redes pegajosas de material que atrapan más células y proteínas, favoreciendo el crecimiento del coágulo. En este escenario, hs‑CRP alta y MPV alta juntas señalan un bucle auto‑reforzador en el que la sangre inflamada y las plaquetas hiperactivas se amplifican mutuamente, empujando una arteria aparentemente “estable” hacia un bloqueo abrupto.
Qué significa para pacientes y médicos
Para las personas con enfermedad coronaria estable, el mensaje del estudio es a la vez cauteloso y esperanzador. Sugiere que dos medidas sanguíneas rutinarias y económicas —hs‑CRP y MPV— pueden ayudar a identificar a un subgrupo cuyo riesgo a corto plazo de infarto u otros eventos es considerablemente mayor que la media. Al mismo tiempo, los pacientes con un solo marcador elevado no mostraron un riesgo adicional en un horizonte de un año, lo que sugiere que la intensificación del tratamiento podría reservarse con mayor provecho para quienes tienen ambos marcadores altos. Los autores sostienen que, si futuras investigaciones confirman estos resultados y prueban terapias dirigidas, este sencillo perfil de dos marcadores podría convertirse en una herramienta práctica para orientar estrategias de prevención más personalizadas en la atención cardiológica cotidiana.
Cita: Hu, L., Peng, J., Meng, Y. et al. Interaction between high-sensitivity C-reactive protein and mean platelet volume for 1-year major adverse cardiovascular events in stable coronary artery disease. Sci Rep 16, 10702 (2026). https://doi.org/10.1038/s41598-026-46587-7
Palabras clave: enfermedad de las arterias coronarias, proteína C reactiva, plaquetas, riesgo cardiovascular, inflamación