Clear Sky Science · es
Desarrollo y validación de un modelo interpretable para predecir el riesgo de reintervención no planificada en pacientes sometidos a cirugía de tumor intracraneal
Por qué sigue importando otra cirugía cerebral
Para las personas que afrontan una cirugía por tumor cerebral, la operación es solo el comienzo de una recuperación larga y delicada. Uno de los contratiempos más graves es tener que volver inesperadamente al quirófano poco después del primer procedimiento. Este estudio procedente de un gran hospital en China plantea una pregunta práctica con consecuencias humanas reales: ¿pueden los médicos usar la información que ya recopilan para identificar, con antelación, qué pacientes tienen más probabilidades de necesitar una segunda cirugía cerebral no planificada y actuar con la suficiente rapidez para evitarla?
Problemas tras la cirugía de tumor cerebral
Los cánceres del cerebro y del sistema nervioso central están entre las enfermedades más devastadoras a nivel mundial, con cientos de miles de casos nuevos y muertes cada año. La cirugía suele ser el paso clave del tratamiento, ya que permite a los médicos extirpar tanto tumor como sea seguro. Sin embargo, incluso cuando la intervención transcurre bien, complicaciones graves como hemorragia, infección, acumulación de líquido o edema pueden obligar a los cirujanos a operar de nuevo en el plazo de un mes. Estas reintervenciones no planificadas son estresantes, peligrosas y costosas, y se emplean internacionalmente como medida de calidad quirúrgica. Las tasas reportadas en pacientes con tumores cerebrales oscilan aproximadamente entre el 3 y el 17 por ciento, pero hasta ahora los médicos solo disponían de herramientas toscas para estimar quién corre más riesgo.
Convertir los registros hospitalarios en alertas
El equipo de investigación examinó los registros electrónicos de 825 adultos sometidos a cirugía de tumor intracraneal en el Primer Hospital Afiliado de la Universidad Xi’an Jiaotong entre principios de 2023 y principios de 2024. Tras aplicar criterios de inclusión estrictos, permanecieron 567 pacientes, de los cuales 49 (alrededor del 9 por ciento) requirieron una segunda operación no planificada dentro de los 30 días. Los científicos dividieron este conjunto en un grupo de entrenamiento más grande y un grupo de prueba más pequeño, y luego introdujeron docenas de detalles clínicos de uso rutinario en varios métodos de predicción informáticos. Estos detalles incluían edad, sexo, otras enfermedades como hipertensión y diabetes, un breve índice de fragilidad que refleja la resiliencia general, tipo y localización del tumor en el cerebro, y características de la propia cirugía, como su duración y si el paciente ingresó en cuidados intensivos.
Encontrar las pistas más reveladoras
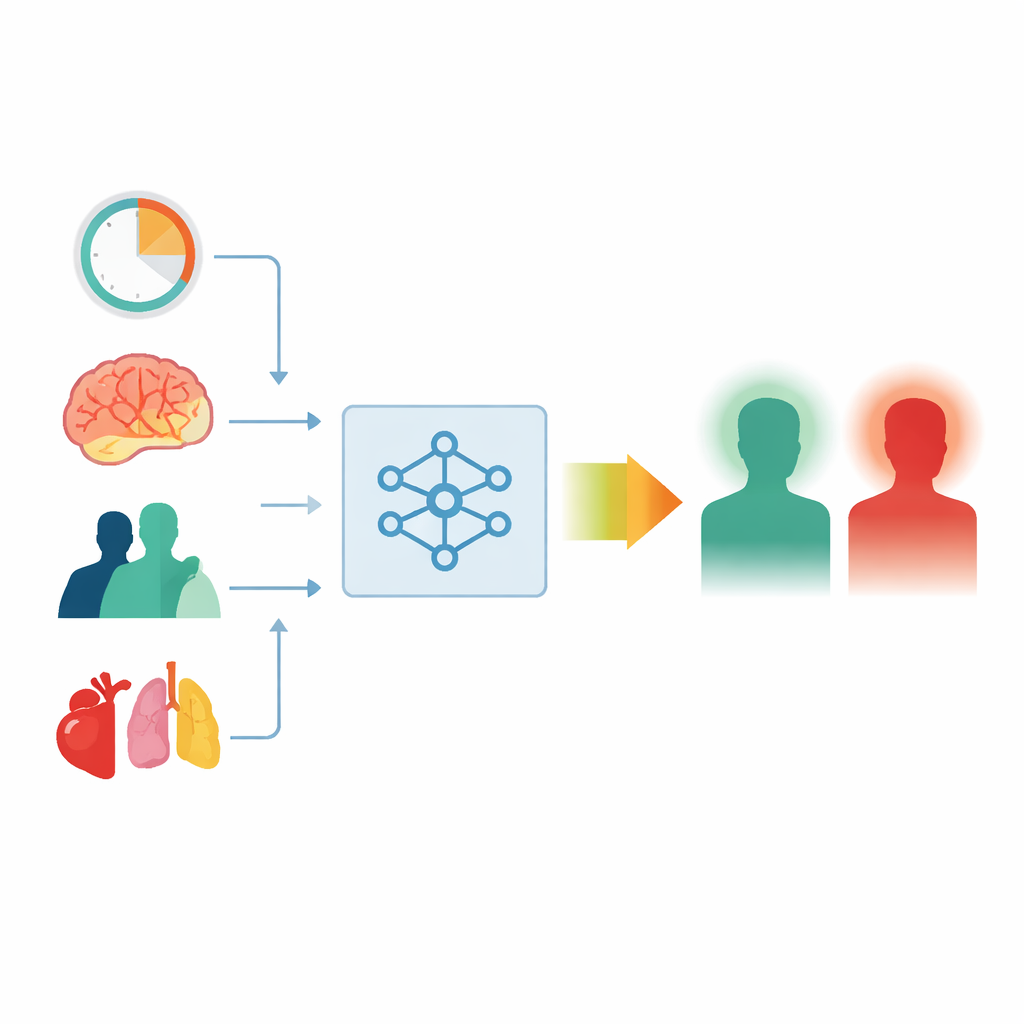
Para evitar sobrecargar sus modelos con señales débiles, el equipo empleó primero un método estadístico llamado LASSO para filtrar los predictores más informativos. Esto dejó 11 factores clave, entre ellos la duración de la cirugía, la localización del tumor, el tipo de tumor, si el tumor era benigno o maligno, el índice de fragilidad, diabetes, insuficiencia cardíaca y la necesidad de cuidados intensivos. A continuación se construyeron y compararon cinco enfoques de predicción diferentes, que iban desde la conocida regresión logística hasta técnicas más complejas de aprendizaje automático como bosques aleatorios y gradient boosting. Sorprendentemente, el modelo más sencillo, la regresión logística, fue el que mejor rendimiento ofreció. Distinguió correctamente entre pacientes de alto y bajo riesgo con una medida de precisión (AUC) de 0,84 en el grupo de entrenamiento y 0,77 en el grupo de prueba, con riesgos predichos que coincidían estrechamente con lo observado.
Haciendo comprensibles las cajas negras
Los médicos desconfían con razón de los sistemas informáticos que ofrecen respuestas sin explicaciones. Para abrir esta «caja negra», los investigadores emplearon un método conocido como SHAP, que muestra cómo cada factor incrementa o reduce el riesgo de un paciente individual. En todo el grupo, las cirugías más largas, ciertas localizaciones de tumor de difícil acceso, puntuaciones de fragilidad más altas y los tumores malignos fueron las señales más fuertes de problemas futuros. En el punto de atención, los diagramas SHAP para pacientes concretos revelaron, por ejemplo, cómo una operación breve y una baja fragilidad pueden compensar otras preocupaciones, o cómo la combinación de cirugía prolongada, diabetes e ingreso en cuidados intensivos puede elevar mucho el riesgo. Para llevar esto a la práctica diaria, el equipo integró el modelo final en una sencilla herramienta web: los clínicos pueden introducir las 11 características al salir el paciente del quirófano y recibir una estimación instantánea del riesgo junto con un desglose visual de sus motivos.
Qué significa esto para pacientes y equipos de atención
El estudio demuestra que la información ya recogida en la atención hospitalaria cotidiana puede convertirse en una puntuación de riesgo clara y comprensible para la necesidad de una segunda operación cerebral inesperada. Aunque el trabajo procede de un único centro y aún necesita validación en otros hospitales y países, sugiere un futuro en el que los equipos quirúrgicos puedan identificar rápidamente a los pacientes vulnerables, vigilarles de forma más estrecha y ajustar los planes de tratamiento para evitar complicaciones graves. Para pacientes y familias, eso podría traducirse en menos sorpresas tras una cirugía ya de por sí desalentadora, estancias hospitalarias más cortas y una mayor probabilidad de que una sola intervención cerebral sea suficiente.
Cita: Ye, X., Li, H., Zhang, X. et al. Development and validation of an interpretable prediction model for the risk of unplanned reoperation in patients underwent intracranial tumor surgery. Sci Rep 16, 14448 (2026). https://doi.org/10.1038/s41598-026-43594-6
Palabras clave: cirugía de tumor cerebral, reintervención no planificada, predicción de riesgo, aprendizaje automático, fragilidad