Clear Sky Science · es
GOT1 inhibe la progresión del carcinoma hepatocelular regulando la apoptosis mitocondrial dependiente de SLC25A5
Por qué importa este estudio sobre cáncer de hígado
El cáncer de hígado es uno de los cánceres más mortales a nivel mundial, y muchos pacientes se diagnostican demasiado tarde para la cirugía o para que los fármacos actuales funcionen bien. Este estudio explora una enzima hepática natural, GOT1, y muestra que puede frenar el crecimiento del tumor hepático y provocar que las células cancerosas se autodestruyan. Comprender cómo funciona esta defensa intrínseca podría abrir la puerta a nuevos tratamientos que hagan que los cánceres de hígado difíciles de tratar sean mucho más manejables.
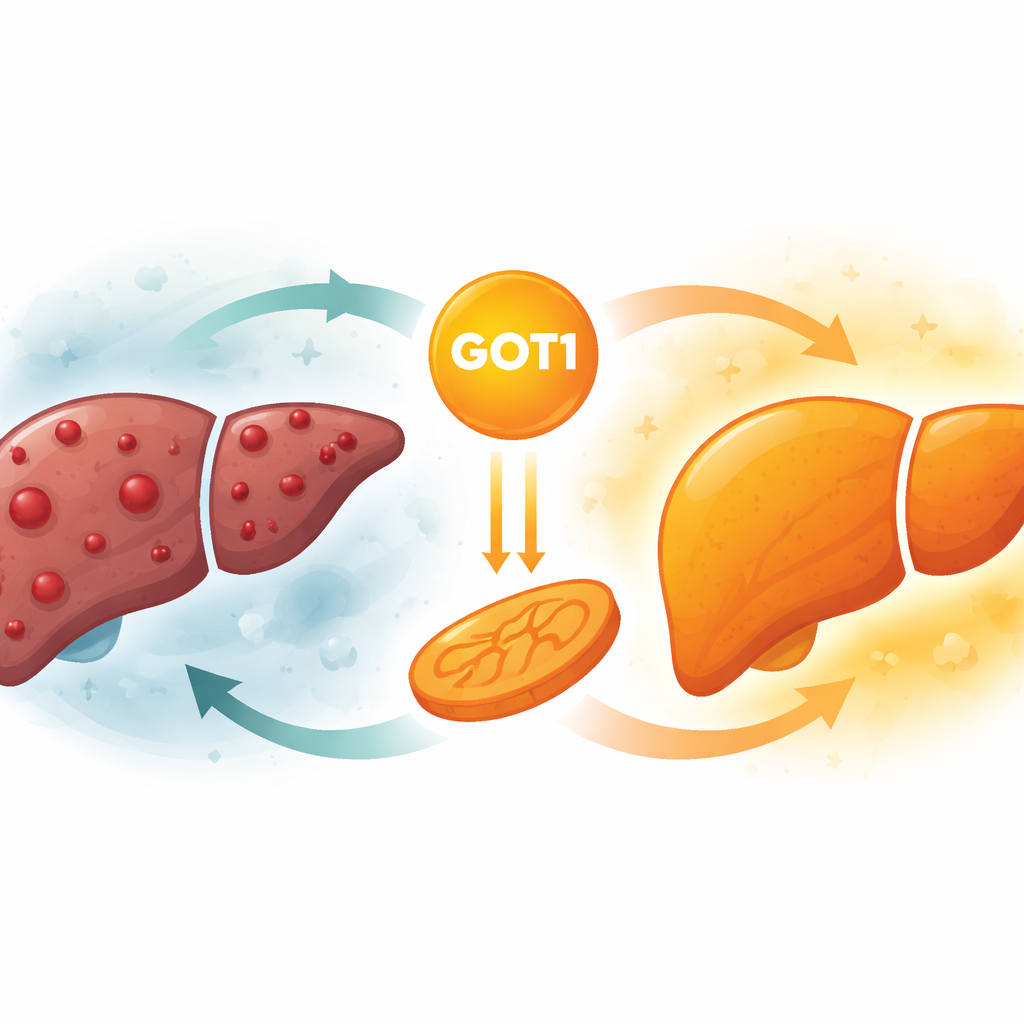
Un protector sorprendente en el hígado
La enzima GOT1 normalmente ayuda a las células a manejar los aminoácidos y mantener su equilibrio químico interno. En varios otros cánceres, como los tumores pancreáticos y colorrectales, niveles altos de GOT1 en realidad ayudan al tumor a crecer apoyando su metabolismo alterado. En el carcinoma hepatocelular—la forma más común de cáncer de hígado—los investigadores encontraron lo contrario. Al analizar bases de datos públicas de cáncer y múltiples cohortes de pacientes, descubrieron que los niveles de GOT1 eran consistentemente más bajos en los tumores hepáticos que en el tejido sano adyacente. Los pacientes cuyos tumores aún presentaban niveles relativamente más altos de GOT1 tendieron a vivir más, lo que sugiere que esta enzima se comporta más como un freno que como un acelerador en el cáncer de hígado.
Probando GOT1 en células y animales
Para ir más allá de las correlaciones, el equipo aumentó GOT1 en líneas celulares humanas de cáncer hepático cultivadas en el laboratorio. Cuando GOT1 se incrementó, estas células cancerosas se dividieron más lentamente y formaron menos colonias, señales claras de crecimiento reducido. Curiosamente, su capacidad de moverse y migrar no se vio fuertemente afectada, lo que apunta a un impacto específico sobre la multiplicación celular en lugar de la diseminación. Los investigadores implantaron luego células de cáncer hepático con o sin GOT1 adicional en ratones. Los tumores con mayor GOT1 crecieron mucho más despacio, pesaron menos y mostraron menos signos de comportamiento agresivo al microscopio. En un modelo separado en el que los tumores hepáticos surgen directamente en el hígado del ratón, aumentar GOT1 volvió a dar lugar a tumores menos numerosos y de menor tamaño, reforzando la visión de que GOT1 frena el cáncer de hígado en organismos vivos.
Cómo las células cancerosas son empujadas hacia la autodestrucción
La siguiente pregunta fue cómo GOT1 ejerce este efecto de detención tumoral. Al comparar la actividad génica global en células con GOT1 normal frente a alta, los investigadores observaron signos de desequilibrio redox—la delicada gestión de las especies reactivas de oxígeno (ROS), que pueden dañar componentes celulares cuando se producen en exceso. Las células con GOT1 extra acumularon más ROS y mostraron una caída en el potencial de membrana mitocondrial, una señal temprana de que las centrales energéticas de la célula están fallando. Estos cambios son marcas clásicas de células que entran en muerte celular programada, o apoptosis. Mediciones por citometría de flujo confirmaron que efectivamente más células morían cuando GOT1 estaba sobreexpresado, ligando la enzima directamente al suicidio de las células cancerosas.
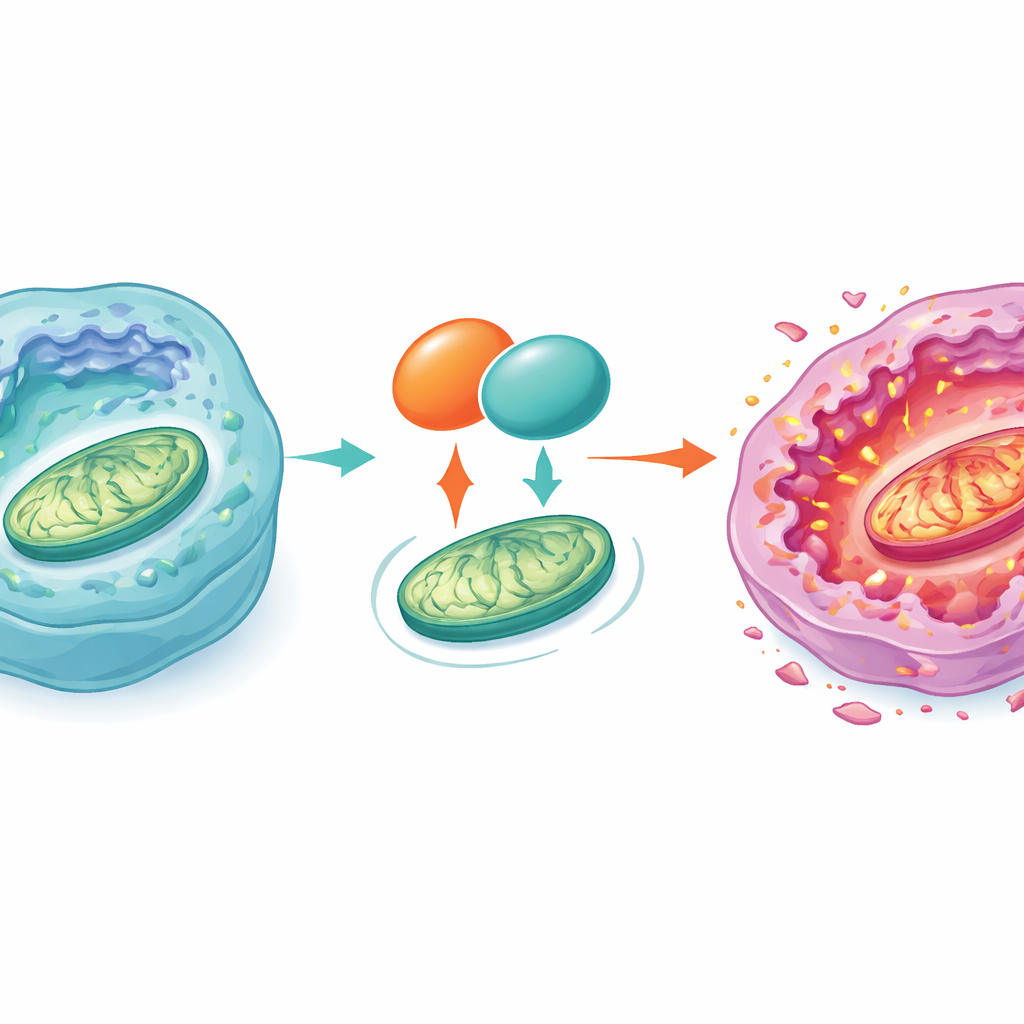
Un socio clave en las centrales de la célula
Para identificar a los actores moleculares implicados, los autores aislaron proteínas que se unen físicamente a GOT1 e identificaron una proteína de transporte mitocondrial llamada SLC25A5 como un socio principal. SLC25A5 ayuda a transportar moléculas energéticas hacia dentro y fuera de las mitocondrias y también influye en una estructura conocida como el poro de transición de permeabilidad mitocondrial, que puede abrirse y desencadenar la muerte celular. El equipo mostró que GOT1 y SLC25A5 coexisten en los mismos compartimentos celulares y que aumentar GOT1 incrementa tanto el ARNm como los niveles proteicos de SLC25A5, en parte protegiéndolo de la degradación. Cuando SLC25A5 se redujo deliberadamente, los efectos de bloqueo del crecimiento y de daño mitocondrial causados por GOT1 desaparecieron en gran medida. Esto indica que GOT1 actúa a través de SLC25A5 para desestabilizar las mitocondrias, aumentar el estrés dentro de la célula y empujar a las células de cáncer de hígado al límite hacia la apoptosis.
Hacia futuras terapias basadas en genes
Finalmente, los investigadores probaron si elevar GOT1 en el hígado podría funcionar como tratamiento en animales que ya desarrollaban tumores. Empaquetaron GOT1 en un virus adenoasociado, un vehículo de entrega génica de uso común, y lo inyectaron en ratones con cáncer de hígado. Seis semanas después, los ratones que recibieron el virus portador de GOT1 tenían una menor carga tumoral, ratios hígado-peso corporal más bajos y menos células en división activa en sus tumores, mientras que las pruebas sanguíneas de rutina no mostraron signos claros de daño hepático o renal. Estos hallazgos sugieren que aumentar los niveles de GOT1, y con ello activar la muerte celular mitocondrial mediada por SLC25A5, podría formar la base de un nuevo enfoque dirigido para tratar el cáncer de hígado.
Qué significa esto para los pacientes
En términos sencillos, este trabajo muestra que una enzima hepática natural, GOT1, se comporta como un supresor tumoral interno en el cáncer de hígado. Cuando está presente en niveles saludables, se asocia con un socio mitocondrial, SLC25A5, para sobrecargar las células cancerosas con estrés y desencadenar su autodestrucción controlada, mientras que en las pruebas en animales se respeta el tejido normal. Aunque queda mucho trabajo antes de que esto pueda usarse en la clínica, incluido comprender la seguridad a largo plazo y afinar la entrega a hígados humanos, el estudio destaca a GOT1 tanto como un marcador de mejor pronóstico como un objetivo prometedor para futuras terapias basadas en genes o fármacos en el carcinoma hepatocelular.
Cita: Zong, W., Cheng, C., Zhang, Y. et al. GOT1 inhibits hepatocellular carcinoma progression by regulating SLC25A5-dependent mitochondrial apoptosis. Oncogene 45, 1930–1940 (2026). https://doi.org/10.1038/s41388-026-03769-x
Palabras clave: carcinoma hepatocelular, GOT1, apoptosis mitocondrial, SLC25A5, terapia génica