Clear Sky Science · de
Präzisions-Perkutane Koronarintervention
Stent‑Behandlungen am Herzen persönlicher gestalten
Verschlüsse der Herzkranzgefäße sind eine führende Ursache für Herzinfarkte und Brustschmerzen; Millionen von Menschen erhalten jedes Jahr einen Stent im Rahmen einer perkutanen koronaren Intervention (PCI). Dieser Übersichtsartikel erklärt, wie sich die PCI von einer Einheitsbehandlung zu einem stärker zugeschnittenen, „präzisionsmedizinischen“ Ansatz wandelt. Durch die Kombination fortschrittlicher Bildgebung, intelligenter Computerwerkzeuge, genetischer Informationen sowie sorgfältiger Planung vor und nach dem Eingriff wollen Ärztinnen und Ärzte Stentbehandlungen für jede Patientin und jeden Patienten sicherer, wirksamer und verträglicher machen.
Den ganzen Patienten vor dem Eingriff betrachten
Bei der traditionellen PCI begann das Vorgehen oft, sobald auf einer Angiographie eine Verengung sichtbar war. Präzisions‑PCI setzt früher an und fragt: Wer braucht tatsächlich einen Stent, und wie sollte der Eingriff vorbereitet werden? Die Autorinnen und Autoren beschreiben, wie moderne Herz‑CT‑Scans kombiniert mit Computermodellen abschätzen können, wie stark eine Verengung den Blutfluss wirklich einschränkt, wodurch invasive Tests manchmal entbehrlich werden. Künstliche Intelligenz‑Systeme, die mit Tausenden von Bildern trainiert wurden, können bedenkliche Plaques oder Kalkablagerungen markieren und helfen, jene Gefäßsegmente zu kartieren, die behandelt werden sollten. Gleichzeitig individualisieren Ärztinnen und Ärzte Grundmaßnahmen wie Nüchternheitsregeln und das Management von Blutverdünnern anstatt starrer Routinen zu folgen. So zeigen einige Studien, dass viele Patientinnen und Patienten vor risikoarmen Katheteruntersuchungen sicher essen können, und dass das Weiterführen bestimmter Blutverdünner während des Eingriffs Aufenthaltsdauern verringern kann, ohne die Blutungsrate zu erhöhen.
Feinabstimmung im Herzkatheterlabor
Während der PCI bedeutet präzise Versorgung, jede Entscheidung an Anatomie, Herzfunktion und Risikoprofil der Patientin bzw. des Patienten anzupassen. Die Sedierung wird so gewählt, dass Komfort und Sicherheit ausgeglichen sind und Medikamente vermieden werden, die mit wichtigen Gerinnungshemmern interagieren. Wann immer möglich, verwenden Ärzte eine Schlagader am Handgelenk statt in der Leiste, unterstützt durch Ultraschall und maßgeschneiderte „Cocktails“, um Gefäßkrämpfe und Thrombosen zu verhindern. Bei Menschen mit schwacher Herzfunktion oder sehr komplexen Verschlüssen kann das Team aus mehreren mechanischen Unterstützungssystemen wählen, um während des Eingriffs die Zirkulation zu stützen und Nutzen sowie Komplikationen von Ballonpumpen, kleinen Herzpumpen oder vollständiger Herz‑Lungen‑Unterstützung abzuwägen. Bei Patientinnen und Patienten mit biologischem oder künstlichem Aortenklappenersatz werden spezielle Katheter und Bildgebungsverfahren ausgewählt, um die Koronararterien sicher durch oder um den Klappenrahmen zu erreichen.
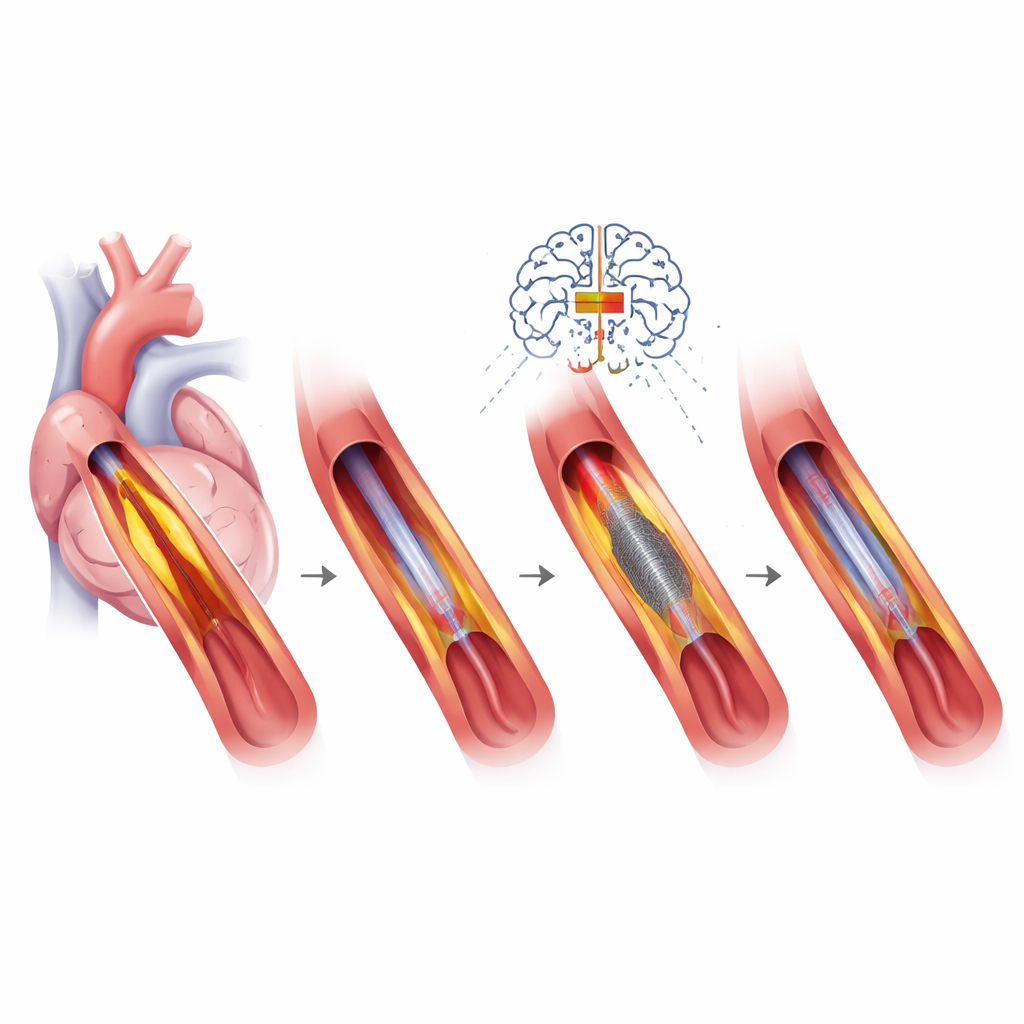
Ins Innere der Arterie sehen und die richtigen Werkzeuge wählen
Ein Grundpfeiler der Präzisions‑PCI ist die hochauflösende Bildgebung aus dem Gefäßinneren, etwa mittels Ultraschall oder lichtbasierter Kameras. Diese Instrumente zeigen, wie lang und wie stark verkalkt eine Läsion ist, wie gut sich ein Stent entfaltet und warum ein früherer Stent versagt haben könnte. Diese Informationen leiten die Wahl zwischen verschiedenen plaque‑modifizierenden Werkzeugen, etwa winzigen Fräsen oder Ballons, die Kalk mit Stoßwellen aufbrechen, bevor ein neuer Stent gesetzt wird. Auch die Stent‑Designs sind verfeinert worden — mit dünneren Metallstreben, spezialisierten Beschichtungen oder temporären „Gerüsten“ — und werden an das Blutungsrisiko, die Gefäßgröße und die Komplexität der Läsion angepasst. In bestimmten Situationen, insbesondere bei kleinen Gefäßen oder Patientinnen und Patienten mit hohem Blutungsrisiko, können medikamentenbeschichtete Ballons, die kein Metall hinterlassen, bevorzugt werden.
Medikamente, Erholung und genetische Hinweise
Präzisions‑PCI setzt sich nach dem Stent‑Einbau fort. Der Artikel gibt einen Überblick, wie Antithrombotika während und nach dem Eingriff basierend auf Nierenfunktion, generellem Blutungsrisiko und sogar genetischen Faktoren ausgewählt und dosiert werden können. Manche Menschen tragen Genvarianten, die Standardmedikamente wie Clopidogrel weniger wirksam machen und das Thromboserisiko erhöhen; bei diesen Patienten kann ein Test den Wechsel zu stärkeren Wirkstoffen begründen, während andere sicher mit weniger intensiver Therapie verbleiben und so zusätzliche Blutungen vermeiden. Nach dem Eingriff sorgt ein sorgfältiges Management der Handgelenkszugangsstelle dafür, dass die Arterie offenbleibt und Blutergüsse minimiert werden. Viele stabile Patientinnen und Patienten können heute noch am selben Tag nach Hause, was Komfort erhöht und Kosten senkt, sofern klare Nachsorgepläne bestehen. Routinemäßige Belastungstests werden nicht automatisch durchgeführt, sondern für höher‑risikobehaftete Fälle vorbehalten.
Der Weg zu klügerer, gerechterer Herzversorgung
Kurz gesagt kommt der Artikel zu dem Schluss, dass die Zukunft der Stent‑Eingriffe darin liegt, die richtige Behandlung für die richtige Person zur richtigen Zeit durchzuführen. Das bedeutet, detaillierte Bildgebung, computergestützte Anleitung und genetische Informationen mit durchdachten Entscheidungen zu Zugangswegen, Geräten und Medikamenten über den gesamten Verlauf — vor, während und nach der PCI — zu verbinden. Die Autorinnen und Autoren betonen außerdem, dass Kosten, Ausbildung und Zugang zu Technologie nach wie vor große Hürden sind und nicht jedes Krankenhaus bereits das volle „Präzisions“-Paket anbieten kann. Mit weiterer Forschung, besserer digitaler Infrastruktur und gerechterer Finanzierung stellen sie sich Katheterlabore vor, in denen Stent‑Eingriffe nicht nur routinemäßige Reparaturen, sondern hochgradig individualisierte Interventionen sind, die Ergebnisse verbessern und Komplikationen sowie unnötige Behandlungen reduzieren.
Zitation: Wilson, T.M., Munaf, U., Shaikh, N. et al. Precision percutaneous coronary intervention. npj Cardiovasc Health 3, 10 (2026). https://doi.org/10.1038/s44325-026-00111-y
Schlüsselwörter: Präzisionskardiologie, Koronarstents, intravaskuläre Bildgebung, Künstliche Intelligenz in der PCI, personalisierten Thrombozytenaggregationshemmung