Clear Sky Science · de
Metformin bietet überlegene neuroprotektive Potenziale gegenüber Semaglutid bei der Verhinderung von diabetes‑assoziierter Alzheimer‑Erkrankung durch doppelte Wirkmechanismen
Warum Diabetes‑Medikamente für die Gehirngesundheit wichtig sind
Typ‑2‑Diabetes bewirkt mehr als einen hohen Blutzucker; er erhöht auch die Wahrscheinlichkeit, eine Alzheimer‑Erkrankung zu entwickeln, eine führende Ursache für Gedächtnisverlust bei älteren Menschen. Viele Menschen mit Diabetes nehmen bereits Medikamente wie Metformin oder neuere injizierbare Präparate zur Gewichtsreduktion wie Semaglutid. Diese Studie stellt eine für Patienten und Ärztinnen/Ärzte direkt relevante Frage: Welche Diabetes‑Medikamente schützen das Gehirn am besten vor Alzheimer und warum?
Verknüpfung von Blutzuckerproblemen mit Gedächtnisverlust
Alzheimer‑Erkrankung und Typ‑2‑Diabetes teilen mehrere schädliche Prozesse, darunter gestörte Insulinsignalisierung, chronische Entzündung und oxidativen Stress. Wegen dieser Überschneidungen wird Alzheimer manchmal als „Typ‑3‑Diabetes“ bezeichnet. Menschen mit Typ‑2‑Diabetes entwickeln häufiger kognitive Beeinträchtigungen und Demenz, aber die genauen biologischen Verknüpfungen sind noch Gegenstand der Forschung. Die Autorinnen und Autoren dieses Papiers argumentierten, dass, wenn Diabetes den Hirnabbau über gemeinsame Pfade fördert, Medikamente, die diese Pfade am besten korrigieren, auch den stärksten Schutz gegen Alzheimer bieten könnten.
Netzwerke statt einzelner Ziele
Anstatt sich auf ein Molekül nach dem anderen zu konzentrieren, bauten die Forschenden eine umfassende Karte der miteinander verknüpften biologischen Signalwege, die sowohl bei Diabetes als auch bei Alzheimer eine Rolle spielen. Sie begannen damit, Hunderte von Proteinen zu sammeln, die mit jeder Erkrankung in öffentlichen Datenbanken verknüpft sind, und fragten, zu welchen zellulären Signalwegen diese Proteine gehören. Anschließend verbanden sie diese Signalwege zu einem „Komorbiditätsnetzwerk“, in dem jeder Knoten ein Signalweg und jede Kante eine funktionelle Verbindung darstellt. Signalwege, die von beiden Krankheiten geteilt werden, erhielten zusätzliches Gewicht, weil Veränderungen dort die Entwicklung von Alzheimer bei Menschen mit Diabetes eher beeinflussen dürften. Diese systemische Karte ermöglichte es ihnen, zu sehen, wo verschiedene Medikamente im größeren Krankheitsnetz wirken.
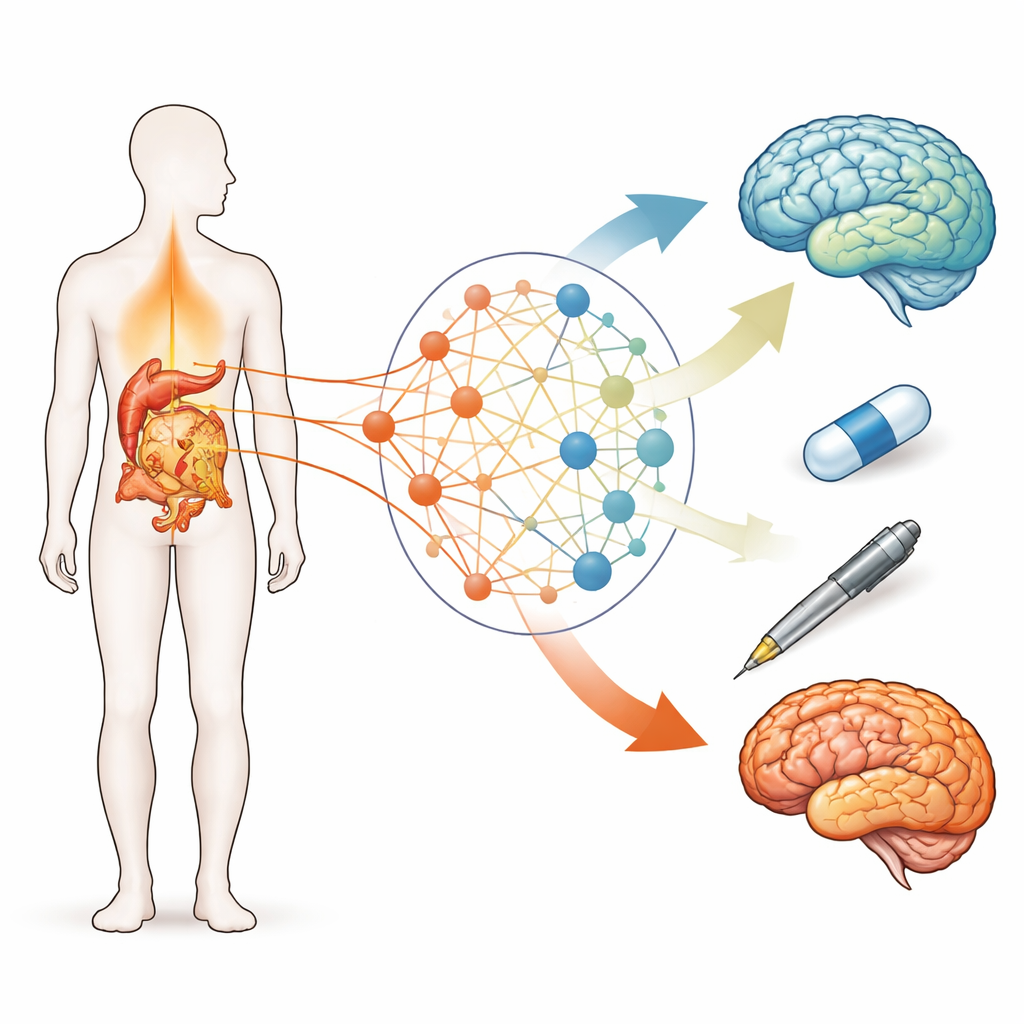
Bewertung von Diabetes‑Medikamenten nach ihrem Netzwerk‑Fußabdruck
Das Team untersuchte als Nächstes 39 häufig verwendete Therapieoptionen für Typ‑2‑Diabetes und identifizierte, welche der abgebildeten Signalwege jedes Medikament beeinflusst. Für jeden Signalweg berechneten sie seine Zentralität im Diabetes–Alzheimer‑Netzwerk, indem sie die Anzahl seiner Verbindungen, wie oft er auf den kürzesten Pfaden zwischen anderen Signalwegen liegt und wie nah er dem gesamten Netzwerk ist, kombinierten. Anschließend vergaben sie jedem Medikament einen „Impact‑Score“, basierend auf der summierten Wichtigkeit der von ihm beeinflussten Signalwege. Metformin erwies sich als bestplatziertes Medikament und wirkte auf zentrale Knoten wie AMPK‑, Insulin‑ und Adipozytokin‑Signalwege, die Stoffwechselkontrolle mit Zellüberleben, Altern und Gehirngesundheit verbinden. Einige Dualtherapien, die langwirksames Insulin mit anderen Wirkstoffen kombinieren, zeigten ähnlich hohe Werte, was darauf hindeutet, dass Wirkungen auf mehrere Pfade besonders vorteilhaft sein könnten.
Warum Semaglutid schlechter abschneidet
Im Gegensatz dazu landeten Semaglutid und andere GLP‑1‑Rezeptoragonisten im unteren Bereich der Rangliste. Diese Medikamente wirkten vorwiegend auf Signalwege, die an Hormon‑Signalgebung und Insulinfreisetzung beteiligt sind und in diesem Netzwerk schlecht mit den Kernprozessen in Verbindung stehen, die mit Alzheimer assoziiert sind. Um zu prüfen, ob ihr Modell mit biologischer Realität übereinstimmt, nutzten die Autorinnen und Autoren Blut‑Genexpressionsdaten von Menschen mit leichter kognitiver Beeinträchtigung, einem frühen Stadium von Alzheimer. Als sie ihre Impact‑Analyse in diesem unabhängigen Datensatz wiederholten, rangierten Metformin und eine kleine Gruppe anderer Medikamente erneut unter den höchsten, was die Robustheit der netzwerkbasierten Scores stützt. Die Forschenden betrachteten außerdem Metformins unmittelbare Nachbarn im Netzwerk genauer und fanden direkte Verknüpfungen zu Pfaden der Alzheimer‑Erkrankung, programmierten Zellsterbens, Stressantworten und Langlebigkeit, was die These stärkt, dass Metformin an einer Schnittstelle zwischen Stoffwechsel und Neurodegeneration steht.
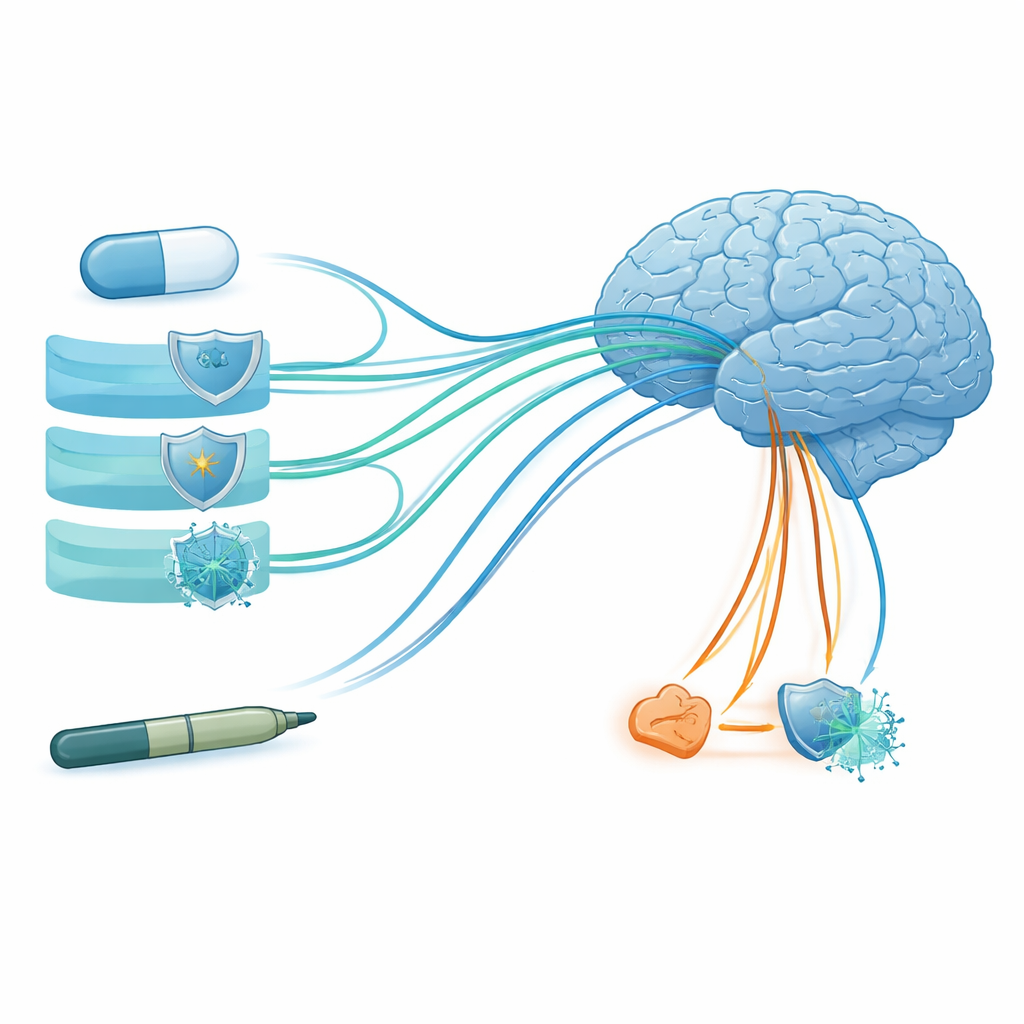
Hinweise auf antiviralen Schutz und genetische Grenzen
Ein weiterer interessanter Hinweis kam von Signalwegen im Zusammenhang mit Herpesviren, die als mögliche Mitverursacher von Alzheimer diskutiert werden. Das Netzwerk deutete an, dass Metformin indirekt mehrere Virusinfektions‑Signalwege über seine Hauptziele beeinflussen kann, was nahelegt, dass ein Teil seines Nutzens darin bestehen könnte, chronische virale Aktivität zu dämpfen, die dem Gehirn schadet. Als das Team jedoch eine genetische Methode namens Mendelsche Randomisierung verwendete, um zu prüfen, ob vererbbare Veränderungen in den Genen der Arzneimittelziele das Alzheimer‑Risiko verändern, fanden sie kein klares kausales Signal für Metformin oder Semaglutid. Das legt nahe, dass ein möglicher Schutzeffekt vermutlich über veränderbare biologische Zustände wie Insulinresistenz oder Entzündung wirkt und nicht über feste genetische Varianten.
Was das für Patienten und zukünftige Studien bedeutet
Für Laien lautet die Kernaussage: Nicht alle Diabetes‑Medikamente sind gleich, wenn es um mögliche Vorteile fürs Gehirn geht. In diesem umfassenden computergestützten Vergleich zeigte Metformin durchgängig das größte Potenzial, das diabetes‑assoziierte Alzheimer‑Risiko zu verringern, während Semaglutid trotz seiner beeindruckenden Wirkung auf Gewichtsverlust deutlich weniger mit den krankheitsrelevanten Gehirnwegen verknüpft zu sein schien. Die Autorinnen und Autoren betonen, dass ihre Arbeit klinische Studien nicht ersetzt, aber eine Roadmap liefert, welche Medikamente näher bei Menschen mit hohem Demenzrisiko untersucht werden sollten. Letztlich argumentieren sie, dass die Prävention von Alzheimer bei Menschen mit Diabetes Präzisionsmedizin erfordert – die Auswahl der Behandlung sollte sich nicht nur an der Blutzuckerkontrolle orientieren, sondern auch daran, wie jedes Medikament mit den Genen, dem Immunsystem, Infektionen und der gesamten Biologie einer Person interagiert.
Zitation: Georgiou, A., Zanos, P. & Onisiforou, A. Metformin provides superior neuroprotective potential compared to semaglutide in preventing diabetes-associated Alzheimer’s disease via dual actions. Commun Med 6, 196 (2026). https://doi.org/10.1038/s43856-026-01471-3
Schlüsselwörter: Typ‑2‑Diabetes, Alzheimer‑Erkrankung, Metformin, Semaglutid, Neuroprotektion