Clear Sky Science · de
Wechselwirkung zwischen hochsensitivem C‑reaktivem Protein und mittlerem Thrombozytenvolumen für 1‑Jahres‑schwere kardiovaskuläre Ereignisse bei stabiler koronarer Herzkrankheit
Warum diese Herzstudie wichtig ist
Viele Menschen leben über Jahre mit einer „stabilen“ koronaren Herzerkrankung, bei der die Herzkranzgefäße verengt, aber nicht akut verschlossen sind. Selbst mit modernen Medikamenten besteht weiterhin ein dauerhaftes Risiko für Herzinfarkt, Schlaganfall oder eine plötzliche Verschlechterung der Brustschmerzen. Diese Studie stellt eine praktische Frage mit realen Auswirkungen: Lassen sich zwei einfache Bluttests, die in den meisten Krankenhäusern bereits verfügbar sind, kombinieren, um diejenigen Patienten zu identifizieren, die im kommenden Jahr ein besonders hohes Risiko tragen?
Zwei einfache Hinweise im Blut
Die Forschenden konzentrierten sich auf zwei Marker. Der erste, hochsensitives C‑reaktives Protein (hs‑CRP), spiegelt eine niedriggradige Entzündung im Körper wider. Der zweite, das mittlere Thrombozytenvolumen (MPV), misst die durchschnittliche Größe der Thrombozyten, der kleinen Blutplättchen, die bei der Blutgerinnung eine Rolle spielen. Größere Thrombozyten sind tendenziell aktiver und eher an der Bildung von Gerinnseln beteiligt, die ein Gefäß verschließen können. Statt die Marker einzeln zu betrachten, prüfte das Team, ob das gleichzeitige Vorliegen von hoher Entzündung und großen Thrombozyten eine besonders gefährdete Patientengruppe kennzeichnet.
Wie die Studie durchgeführt wurde
Die Studie analysierte 1.463 Erwachsene mit stabiler koronarer Herzerkrankung, die an fünf medizinischen Zentren in China behandelt wurden. Alle hatten mindestens eine Koronararterie, die um die Hälfte oder mehr verengt war, befanden sich aber nicht in einem akuten Herzinfarkt. Zu Beginn wurde bei jeder Person Blut entnommen, um hs‑CRP und MPV zu messen. Die Forschenden teilten die Patienten dann in vier Gruppen ein: beide Marker niedrig, nur hs‑CRP hoch, nur MPV hoch oder beide Marker hoch. Im Verlauf des folgenden Jahres verfolgten sie schwere herzbezogene Ereignisse, darunter kardiovaskulären Tod, Herzinfarkt, Schlaganfall, dringende Revaskularisationsmaßnahmen und Krankenhausaufenthalte wegen instabiler Brustschmerzen. 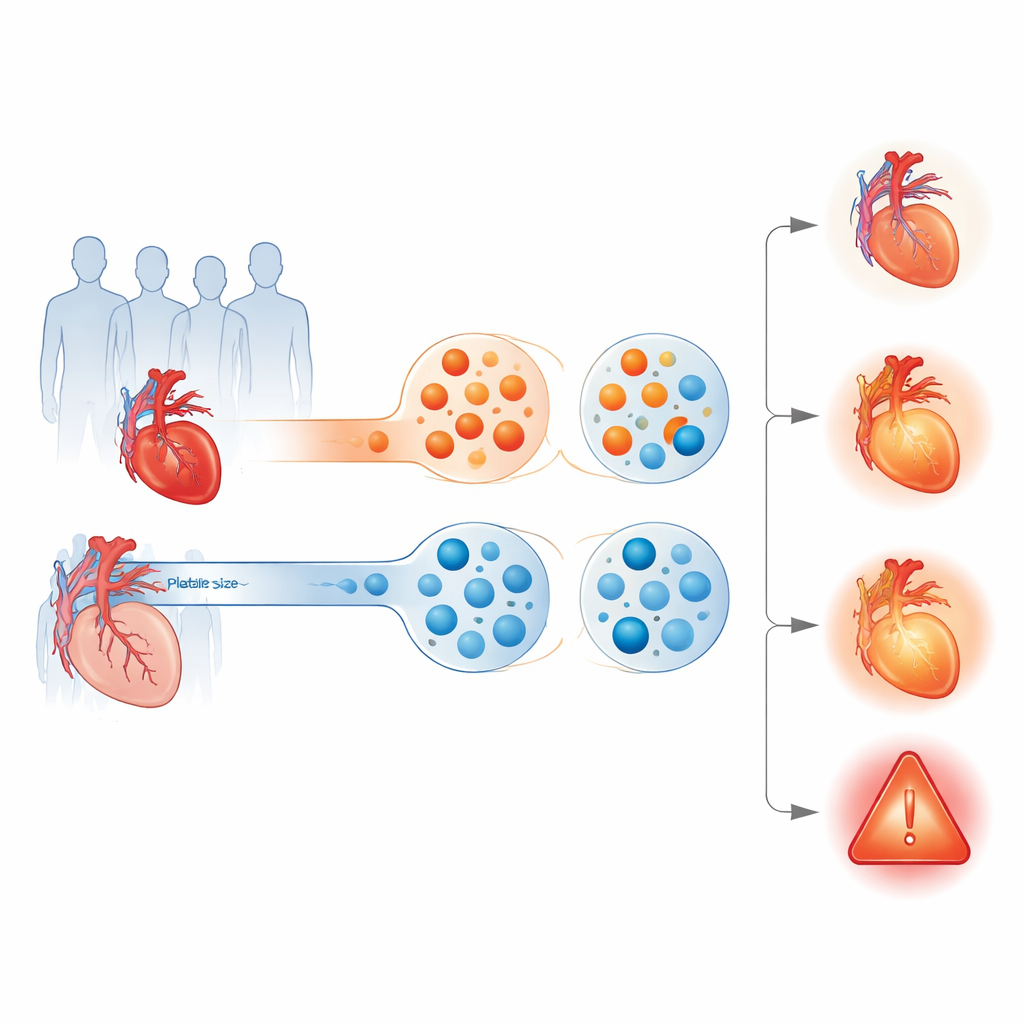
Was die Forschenden herausfanden
In der gesamten Gruppe erlebten knapp 5 % der Patienten innerhalb eines Jahres ein schweres Ereignis. Dieses Risiko war jedoch nicht gleichmäßig verteilt. Patienten mit sowohl niedriger Entzündung als auch kleineren Thrombozyten hatten eine Ereignisrate von etwa 4 %. Diejenigen mit nur erhöhtem hs‑CRP oder nur erhöhtem MPV ähnelten sich überraschend und zeigten ebenfalls Ereignisraten von rund 4 %. Auffällig war die relativ kleine Teilgruppe, in der beide Marker erhöht waren: Ungefähr 10 % von ihnen erlitten innerhalb eines Jahres ein schwerwiegendes herzbezogenes Ereignis. Nach Berücksichtigung von Alter, Geschlecht, Blutdruck, Diabetes, Nierenfunktion und weiteren Faktoren war das gleichzeitige Vorliegen beider erhöhter Marker mit mehr als verdoppelten Odds für ein schweres Ereignis im Vergleich zu Patienten mit beiden niedrigen Markern assoziiert.
Entzündung und Gerinnung wirken zusammen
Um tiefer zu untersuchen, prüften die Forschenden, ob der kombinierte Effekt von Entzündung und großen Thrombozyten größer war, als man erwarten würde, wenn man ihre separaten Risiken einfach addiert. Statistische Tests deuteten auf eine echte „Interaktion“ hin: Wenn hohes hs‑CRP und hohes MPV gemeinsam auftraten, war das überschüssige Risiko größer als die Summe ihrer Einzelbeiträge. Wichtig ist, dass diese Hochrisikogruppe nicht einfach umfangreichere Gefäßverschlüsse oder schlechtere Cholesterin‑Vorgeschichten hatte als andere, und der Zusammenhang blieb bestehen, selbst nachdem Leukozytenzahlen, Statin‑Einnahme, frühere Herzinfarkte und verschiedene alternative Definitionen berücksichtigt wurden. Das Muster war ähnlich, unabhängig davon, ob die Patienten ein oder zwei Thrombozytenhemmer einnahmen. 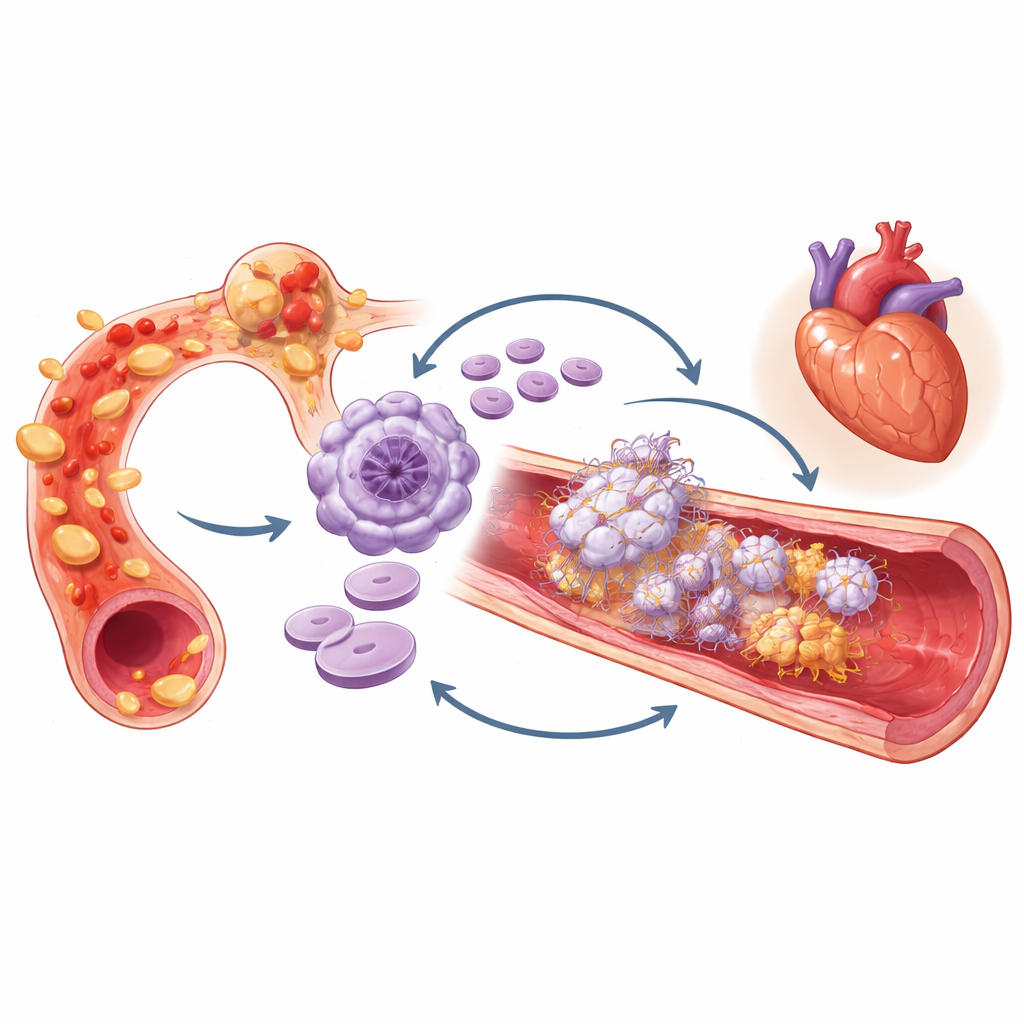
Was sich in den Arterien abspielen könnte
Die Autorinnen und Autoren deuten ihre Ergebnisse im Rahmen des Konzepts der „Immunothrombose“, also des engen Zusammenspiels zwischen Entzündung und Gerinnungsbildung. Anhaltende Entzündung kann das Knochenmark dazu anregen, größere, reaktivere Thrombozyten zu produzieren. Diese Thrombozyten können sich wiederum an Immunzellen und die Gefäßwand anlagern, entzündliche Signale freisetzen und klebrige Netze bilden, die weitere Zellen und Proteine einfangen und so das Gerinnselwachstum fördern. In diesem Bild signalisieren hohes hs‑CRP und hohes MPV zusammen eine sich selbst verstärkende Schleife, in der entzündetes Blut und überaktive Thrombozyten einander verstärken und eine scheinbar „stabile“ Gefäßverengung in Richtung eines abrupten Verschlusses treiben.
Was das für Patientinnen, Patienten und Ärztinnen und Ärzte bedeutet
Für Menschen mit stabiler koronarer Herzerkrankung ist die Botschaft der Studie zugleich mahnend und hoffnungsvoll. Sie legt nahe, dass zwei routinemäßige, kostengünstige Blutwerte — hs‑CRP und MPV — dabei helfen können, eine Untergruppe herauszufiltern, deren kurzfristiges Risiko für Herzinfarkt oder verwandte Ereignisse deutlich über dem Durchschnitt liegt. Zugleich zeigten Patienten mit nur einem erhöhten Marker innerhalb eines Jahres kein zusätzliches Risiko, was darauf hindeutet, dass eine Intensivierung der Behandlung am sinnvollsten für jene mit beiden erhöhten Markern reserviert bleiben könnte. Die Autorinnen und Autoren argumentieren, dass, falls künftige Forschung diese Ergebnisse bestätigt und gezielte Therapien geprüft werden, dieses einfache Zwei‑Marker‑Profil zu einem praktischen Instrument werden könnte, um in der alltäglichen Kardiologie personalisiertere Präventionsstrategien zu steuern.
Zitation: Hu, L., Peng, J., Meng, Y. et al. Interaction between high-sensitivity C-reactive protein and mean platelet volume for 1-year major adverse cardiovascular events in stable coronary artery disease. Sci Rep 16, 10702 (2026). https://doi.org/10.1038/s41598-026-46587-7
Schlüsselwörter: koronare Herzerkrankung, C‑reaktives Protein, Thrombozyten, kardiovaskuläres Risiko, Entzündung