Clear Sky Science · de
Genomische Konvergenz von Multiresistenz, Virulenz‑assoziierten Loci und Phagen‑Abwehrsystemen in Klebsiella pneumoniae aus Pharmaabwasser in Bangladesch
Warum Abwasser für Superkeime wichtig ist
Antibiotikaresistenz wird häufig in Krankenhäusern und Kliniken diskutiert, aber diese Studie zeigt, dass die Saat für die Superkeime von morgen weit stromaufwärts—in den Leitungen von Arzneimittelfabriken—gelegt werden kann. Die Forschenden untersuchten Abwasser aus Antibiotikaproduktionsanlagen in Bangladesch und entdeckten einen Klebsiella‑pneumoniae‑Stamm, der drei bedenkliche Merkmale gleichzeitig vereint: starke Resistenz gegen viele Wirkstoffe, genetische Merkmale, die mit schweren Erkrankungen in Verbindung stehen, und einen ungewöhnlich leistungsfähigen Schutz gegen Bakteriophagen. Zu verstehen, wie ein solcher Stamm in der Umwelt entsteht, ist entscheidend zum Schutz sowohl lokaler Gemeinschaften als auch der globalen Gesundheit.
Von Fabrikleitungen zu widerstandsfähigen Bakterien
Das Team entnahm Proben aus Zulauf- und Ablaufwasser von fünf Pharmafabriken in der Nähe von Dhaka. Die Standardbehandlung reduzierte organische Belastung und entfernte nachweisbare Rückstände zweier weit verbreiteter Antibiotika, Ciprofloxacin und Penicillin G. Dennoch enthielt das Wasser weiterhin große Mengen lebensfähiger Bakterien, von denen viele gegen mehrere Wirkstoffe resistent waren. Von 150 Isolaten waren die Resistenzraten gegenüber gängigen Antibiotika hoch, und etwa ein Fünftel der Stämme erfüllte die Kriterien für Multiresistenz. Klebsiella‑Arten waren unter diesen robusten Überlebenden am häufigsten, neben anderen bekannten Krankenhausproblemfällen wie Acinetobacter baumannii und Escherichia coli.
Treffen auf einen „Perfect‑Storm“‑Stamm
Ein Klebsiella pneumoniae‑Isolat mit der Bezeichnung JU‑BAEC‑01 stach als am weitesten resistente Variante hervor und wurde mittels Ganzgenomsequenzierung eingehend untersucht. Das Bakterium gehört zu einer eigenständigen genetischen Linie, die sich von typischen Ausbruchsstämmen unterscheidet, und trägt ein reiches Arsenal an Genen, das ihm hilft, in harten Umgebungen zu überdauern. Es ist gegen nahezu alle wichtigen Antibiotikaklassen resistent, mit Ausnahme von zwei Reservemedikamenten, Carbapenemen und Colistin. Diese Resistenz beruht weitgehend auf mobilen DNA‑Kreisen, sogenannten Plasmiden, die als austauschbare genetische Werkzeugkästen fungieren. Diese Plasmide tragen ein Gemisch aus Genen, die Wirkstoffe aus der Zelle pumpen, sie chemisch abbauen oder die zellulären Zielstrukturen so verändern, dass Antibiotika nicht mehr effektiv binden können.
Eingebaute Werkzeuge zur Verursachung schwerer Krankheiten
Über das Überleben unter Antibiotikatherapie hinaus trägt JU‑BAEC‑01 zahlreiche genetische Elemente, die zuvor mit besonders invasiven Klebsiella‑Formen in Verbindung gebracht wurden, welche Leberabszesse und andere schwere Infektionen bei ansonsten gesunden Menschen hervorrufen können. Das Genom kodiert leistungsfähige Eisen‑Raubsysteme, die dem Bakterium das Wachstum im Körper erleichtern, Strukturen wie Fimbrien und klebrige Zuckerhüllen, die ihm das Anhaften an Gewebe und die Bildung schwer entfernbarer Biofilme ermöglichen, sowie ein molekulares „Speer‑Gun“-System, das zur Attacke auf Wirtszellen und konkurrierende Mikroben dient. Obwohl diese Studie nicht experimentell bewertete, wie gefährlich der Stamm für Tiere oder Menschen ist, deutet die Anwesenheit dieser Kombination von Merkmalen auf ein erhebliches Potenzial für schwere Erkrankungen hin, falls solche Bakterien in klinische Umgebungen gelangen.
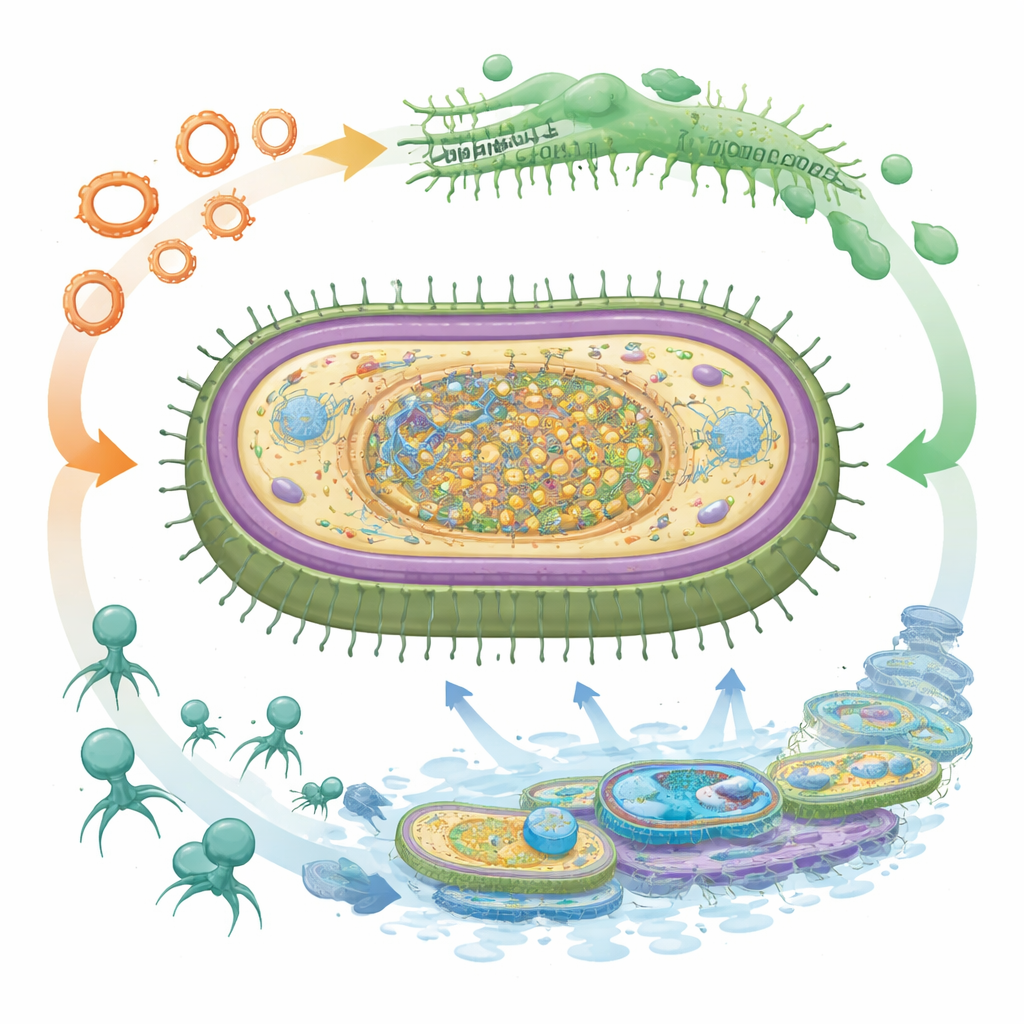
Eine phagenfeste Rüstung, die die Behandlung verkompliziert
Vielleicht die eindrücklichste Entdeckung ist die geschichtete Abwehr des Bakteriums gegen Bakteriophagen, die Viren, die Bakterien infizieren und als lebende Medikamente gegen resistente Infektionen erforscht werden. JU‑BAEC‑01 trägt mehrere Typen von CRISPR‑Cas‑Immunsystemen, die genetische „Mugshots“ früherer Virusangreifer speichern und bei erneutem Auftreten passende DNA zerschneiden. Es verfügt außerdem über mehrere Restriktions‑Modifikations‑ und BREX‑Systeme, die fremdes genetisches Material erkennen und blockieren, sowie über abortive‑Infection‑Systeme, die infizierte Zellen opfern, um die Virusverbreitung zu stoppen. Zugleich kodiert in das Genom eingebettete virale DNA Gegenwaffen, die Phagen helfen, diese Abwehrmechanismen zu umgehen, was ein andauerndes Wettrüsten offenbart. Dieser komplexe Schutz dürfte phagenbasierte Therapien gegen solche Stämme erschweren, während er dem Bakterium gleichzeitig ermöglicht, weiterhin nützliche Resistenz‑ und Virulenzgene aufzunehmen.
Was das für Menschen und Politik bedeutet
Insgesamt zeichnen die Befunde JU‑BAEC‑01 als einen „Perfect‑Storm“‑Erreger, der Multiresistenz, starke krankheitsbezogene Eigenschaften und ein fortgeschrittenes Anti‑Viren‑Werkzeugset vereint—und das aus einem Stamm, der in behandeltem Industrieabwasser und nicht auf einer Krankenhausstation gefunden wurde. Während seine tatsächliche Virulenz noch experimentell geprüft werden muss, warnt sein genetisches Profil davor, dass pharmazeutische Emissionen als Brutstätten und Reservoirs für risikoreiche Linien dienen können, die später Patienten erreichen. Die Studie unterstreicht die Dringlichkeit, die Kontrollen von Antibiotikaverschmutzung zu verschärfen, die Abwasserbehandlung zu verbessern, um sowohl resistente Bakterien als auch Resistenzgene zu entfernen, und die genomische Überwachung industrieller Einleitungen aufrechtzuerhalten. Dadurch könnte verhindert werden, dass heutige verborgene Umweltstämme zu den unbehandelbaren Infektionen von morgen werden.
Zitation: Ahmed, M.F., Sarkar, M.M.H., Mehzabin, K. et al. Genomic convergence of multidrug resistance, virulence-associated loci, and phage defense systems in Klebsiella pneumoniae from pharmaceutical wastewater in Bangladesh. Sci Rep 16, 14554 (2026). https://doi.org/10.1038/s41598-026-45102-2
Schlüsselwörter: antimikrobielle Resistenz, Pharmaabwasser, Klebsiella pneumoniae, multiresistente Bakterien, Bakteriophagen‑Abwehr