Clear Sky Science · de
Vorübergehende Adenovirus‑Cre‑Infektion verursacht langanhaltende Umgestaltung der Immunlandschaft der Brustdrüse
Warum das für die Brustkrebsforschung wichtig ist
Der Großteil dessen, was wir über den Beginn von Brustkrebs wissen, stammt aus Mäusestudien, in denen Forschende krebsassoziierte Gene in gezielt ausgewählten Zellen an- oder ausschalten können. Diese Arbeit zeigt, dass eine gängige Methode zum Umschalten dieser genetischen Schalter – die Verwendung eines harmlosen Laborvirus – stillschweigend das Immunsystem der Brustmonate lang umprogrammiert. Für alle, die sich dafür interessieren, wie Krebs entsteht oder wie man die Immunität zu ihrer Verhinderung nutzen kann, ist diese Studie eine Erinnerung daran, dass die Werkzeuge, mit denen wir Krankheit modellieren, die erzählte Geschichte selbst mitformen können.
Zwei verschiedene Wege zum gleichen Tumor
Um die frühesten Schritte des Brustkrebses zu untersuchen, löschen Forschungsgruppen oft ein starkes Tumorsuppressorgen namens p53 in den Milchgängen von Mäusen. Das Team verglich zwei Methoden dafür. Die eine nutzte ein Virus, das ein Enzym (Cre) trägt und nach der Einbringung in die Milchgänge p53 schnell in den Zielzellen eliminiert. Die andere verwendete das Medikament Tamoxifen, um eine schaltbare Form desselben Enzyms, die bereits in den Zellen vorhanden ist, zu aktivieren. Beide Ansätze führten letztlich zu ähnlichen Mammatumoren mit vergleichbarer zeitlicher Entwicklung. Auf den ersten Blick wirken sie austauschbar – doch die Autorinnen und Autoren fragten, ob die Art und Weise, wie p53 verloren geht, einen dauerhaften Abdruck auf die Immunzellen hinterlässt, die dieses Gewebe teilen.
Wenn ein kurzer Virusbesuch bleibende Immunerinnerung hinterlässt
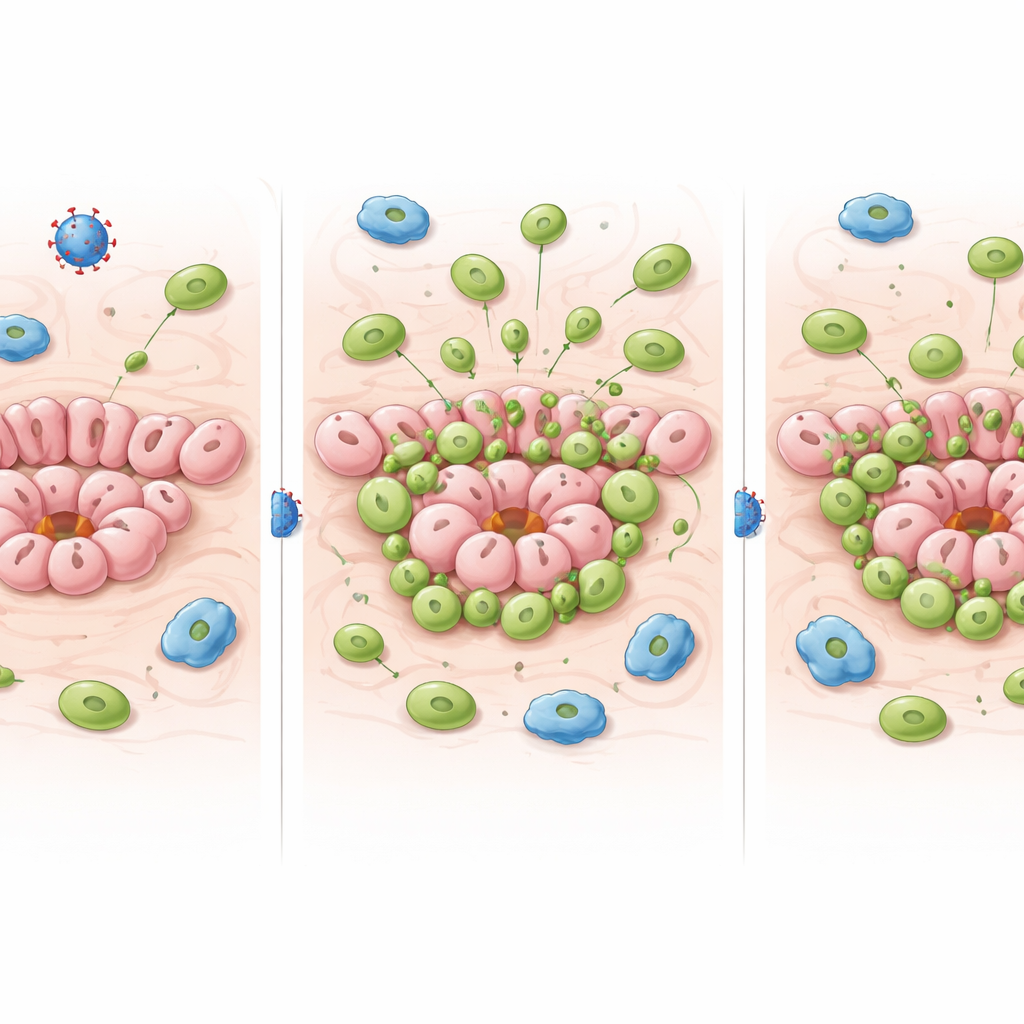
Kurz nach der Injektion des Adenovirus in die Milchgänge füllten sich die betroffenen Drüsen mit weißen Blutkörperchen, wie man es von einer klassischen antiviralen Reaktion erwartet. Überraschend war jedoch, wie dauerhaft dieser Effekt war. Monate später – lange bevor voll entwickelte Tumoren sichtbar wurden – enthielten die virusexponierten Drüsen immer noch deutlich mehr Immunzellen als die Tamoxifen‑behandelten oder unbehandelten Kontrolldrüsen. Detaillierte Zellprofilierungen zeigten, dass dieser anhaltende Anstieg vor allem von zytotoxischen T‑Zellen (CD8‑T‑Zellen) getragen wurde. Viele dieser Zellen zeigten Oberflächenmerkmale von „gewebsansässigen“ Zellen: Sie hatten sich langfristig niedergelassen und befanden sich in einem erhöhten Aktivierungszustand, der nicht zu einem Basisniveau zurückkehrte.
Viruslärm überdeckt das Krebsignal
Die Autoren untersuchten dann, wie dieser virale Fußabdruck die Fähigkeit des Immunsystems beeinflusst, p53‑defiziente, präkanzeröse Zellen zu erkennen und darauf zu reagieren. Im Tamoxifen‑Modell wurden die CD8‑T‑Zellen in der Brustdrüse mit der Expansion p53‑nuller Zellen über die Zeit hinweg allmählich aktiver und produzierten mehr entzündliche Moleküle, was einer entstehenden Antitumor‑Antwort entspricht. Im virusbasierten Modell hingegen war bereits eine starke antivirale CD8‑T‑Zell‑Präsenz etabliert und blieb hochaktiv, unabhängig davon, ob p53 gelöscht worden war oder nicht. Anders gesagt: Das anhaltende antivirale „Summen“ machte es sehr schwer, zusätzlich durch die wachsende Population mutantener Zellen verursachte Veränderungen zu erkennen. Die Virus‑Exposition trieb zudem vorübergehend Helfer‑T‑Zellen (CD4‑T‑Zellen) in einen antiviralen Zustand, was ihre Verfügbarkeit zur Unterstützung antitumoraler Antworten einschränken könnte.
Verschiebungen bei anderen Immunwächtern
Die Studie betrachtete außerdem Makrophagen und andere myeloische Zellen, die Gewebe überwachen und entstehende Tumore entweder unterstützen oder unterdrücken können. In Mäusen, bei denen der p53‑Verlust mit Tamoxifen induziert wurde, stieg die Anzahl der Makrophagen in der Brustdrüse, während präkanzeröse Veränderungen voranschritten. Im Gegensatz dazu zeigten virusexponierte Drüsen einen geringeren Anteil an Makrophagen innerhalb des Immunzell‑Pools, vermutlich weil die T‑Zellen so stark expandiert waren. Einige subtile Veränderungen bei Makrophagen‑Subtypen korrelierten in beiden Systemen mit p53‑Verlust, doch insgesamt war der virale Abdruck auf die T‑Zellen die dominierende Veränderung. Trotz dieser immunologischen Unterschiede führten beide Induktionsmethoden zu Tumoren mit ähnlicher Auftretenszeit, was darauf hindeutet, dass auch andere Faktoren – etwa zusätzliche genetische Ereignisse – stark beeinflussen, wann Tumore erscheinen.
Was das für Modelle und für Menschen bedeutet
Für Forschende ist die Botschaft klar: Die Art, wie man Krebs in einer Maus auslöst, kann die lokale Immunlandschaft tiefgreifend beeinflussen – selbst lange nach dem Verschwinden des ursprünglichen Auslösers. Eine vorübergehende adenovirale Infektion hinterlässt Armeen gewebsansässiger, auf das Virus fokussierter T‑Zellen, die die natürliche Immunantwort auf frühe krebsartige Veränderungen verdecken oder verzerren können. Das ist nicht nur für die Interpretation von Brustkrebsmodellen relevant, sondern auch für ähnliche virusbasierte Systeme in Lunge, Eierstock, Blase und anderen Geweben. Darüber hinaus wirft die Arbeit die Möglichkeit auf, dass selbst kurzlebige Virusinfektionen im menschlichen Brustgewebe bleibende immunologische Narben hinterlassen könnten, die auf subtile Weise das künftige Krebsrisiko verändern. Die Wahl oder das Design von Modellen, die diese versteckten Effekte minimieren, wird entscheidend sein, um Erkenntnisse über frühe immunologische Überwachung in verlässliche Strategien zur Abkehr des Brustkrebses umzusetzen.
Zitation: Han, S., Zhao, D., Chen, X. et al. Transient adenovirus-Cre infection causes long-lasting remodeling of the mammary gland immune landscape. Sci Rep 16, 13250 (2026). https://doi.org/10.1038/s41598-026-43069-8
Schlüsselwörter: Brustkrebs, immunes Mikroumfeld, Adenovirus, Mausmodelle, gewebsansässige T‑Zellen