Clear Sky Science · de
Analyse von Zellsterbemustern zur Vorhersage von Ergebnissen und Behandlungsoptionen bei Patientinnen mit hochgradigem serösem Ovarialkarzinom
Warum Zellsterben für Eierstockkrebs wichtig ist
Das hochgradige seröse Ovarialkarzinom gehört zu den tödlichsten Krebserkrankungen bei Frauen, vor allem weil es häufig spät entdeckt wird und dazu neigt, nach Operation und Chemotherapie wiederzukehren. Diese Studie stellt eine auf den ersten Blick einfache, aber folgenreiche Frage: Lassen sich aus dem Verhalten, wie Krebszellen sterben, Vorhersagen darüber ableiten, welche Patientinnen schlechte Prognosen haben und welche Behandlungen ihnen am ehesten helfen könnten? Indem die Forschenden Muster des Zellsterbens in eine numerische Kennzahl übersetzen, wollen sie Ärztinnen und Ärzten eine klarere Orientierung für die Therapieplanung und die Entwicklung neuer Behandlungen geben.
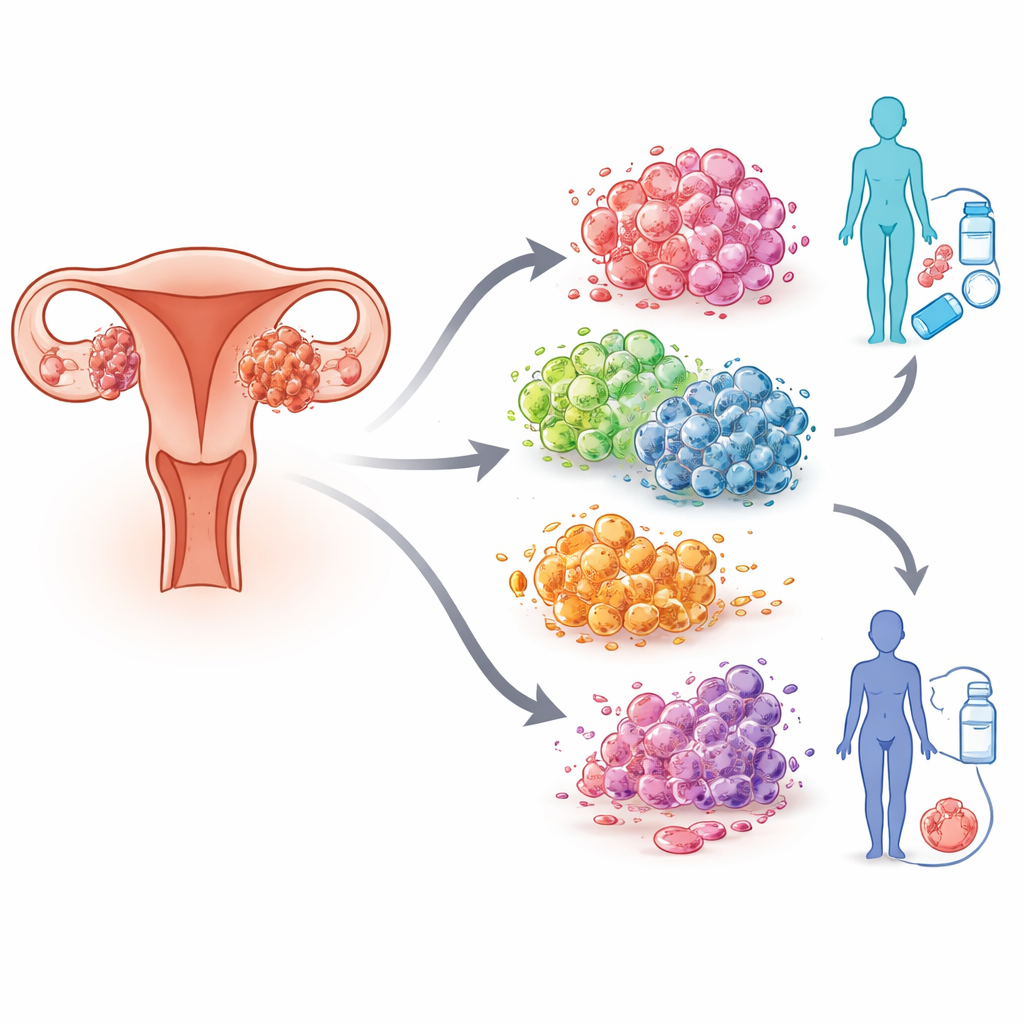
Verschiedene Arten, wie eine Zelle sterben kann
Zellen sterben nicht alle auf dieselbe Weise. Über einfache Schäden und Zerfall hinaus folgen viele Zellen geordneten "Programmen" des Zelltods, die beeinflussen, wie unser Körper wächst, repariert und sich verteidigt. Das Team konzentrierte sich auf 13 solcher programmierten Zelltodwege, darunter bekannte Formen wie die Apoptose (eine ordentliche Form der Selbstzerstörung) sowie exotischere Varianten wie Ferroptose, Pyroptose und neu beschriebene Formen im Zusammenhang mit Metallen oder oxidativem Stress. Jeder Weg hinterlässt einen eigenen molekularen Fingerabdruck. In Tumoren können diese Todesprogramme gekapert, abgeschwächt oder so verändert werden, dass Krebszellen dem Immunsystem entgehen, Medikamenten widerstehen oder sich ausbreiten.
Genaktivität in einen Risiko-Score verwandeln
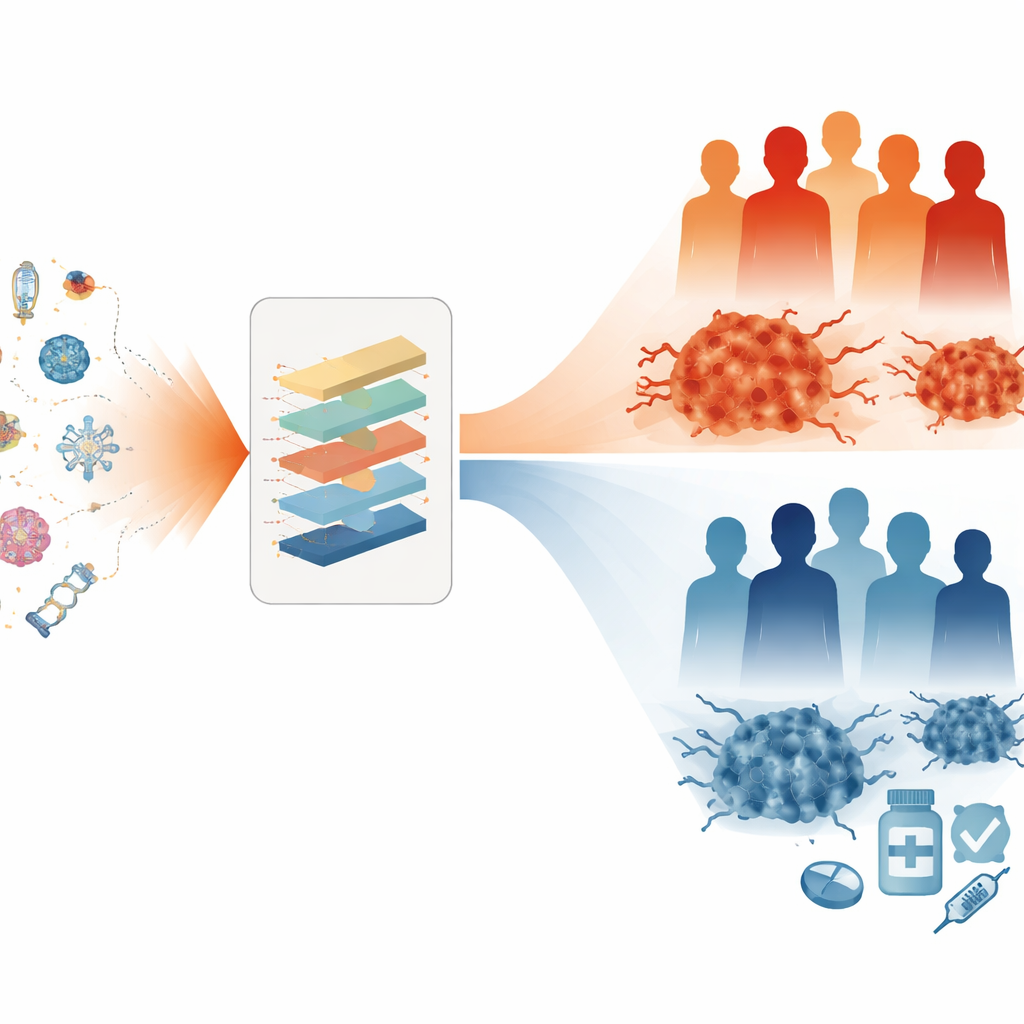
Um diese Fingerabdrücke zu erfassen, sammelten die Forschenden umfangreiche Datensätze zur Genaktivität aus Hunderten von Eierstocktumorproben und verglichen sie mit normalem Ovargewebe. Sie durchsuchten mehr als 24.000 Gene, die mit Zellsterben in Verbindung stehen, und identifizierten Tausende, die im Krebs anders reguliert waren. Mittels maschineller Lernverfahren reduzierten sie diese Menge auf acht Schlüsselgene, deren kombinierte Aktivität am besten mit dem Überleben der Patientinnen korrelierte. Aus diesen acht Genen bauten sie einen "Cell Death Index" (CDI), eine einzelne Kennzahl, die das Gleichgewicht der Todesprogramme innerhalb eines Tumors widerspiegelt. Patientinnen wurden dann in Hoch-CDI- und Niedrig-CDI-Gruppen eingeteilt, um zu prüfen, ob dieser Score mit realen klinischen Verläufen übereinstimmt.
Verborgene Tumortypen und die Immunlandschaft
Als die Wissenschaftlerinnen und Wissenschaftler die Daten sich selbst clustern ließen, traten drei unterschiedliche molekulare Subtypen zutage, jeder mit eigenen Mustern von Zelltodgenen und klinischem Verhalten. Ein Subtyp war mit schlechtem Überleben verbunden, ein anderer mit besseren Ergebnissen, und jeder zeigte ein unterschiedliches Gemisch an Immunzellen in der Tumormikroumgebung — der Gemeinschaft aus Zellen, Blutgefäßen und Signalen, die den Tumor umgeben. Tumoren mit bestimmten Zelltodprofilen wiesen weniger schützende Immunzellen wie natürliche Killerzellen und zytotoxische T-Zellen auf, was nahelegt, dass gestörte Todesprogramme Tumoren helfen können, sich vor den Abwehrmechanismen des Körpers zu verbergen. Diese Muster deuten darauf hin, dass nicht alle hochgradigen Ovarialkarzinome gleich sind, selbst wenn sie unter dem Mikroskop ähnlich aussehen.
Überlebens- und Medikamentenreaktionen vorhersagen
Der CDI erwies sich als starker Prädiktor für das klinische Fortkommen der Patientinnen. Sowohl in Trainings- als auch in unabhängigen Validierungsgruppen hatten Patientinnen mit hohem CDI durchweg eine kürzere Gesamtüberlebenszeit als solche mit niedrigem CDI. Das Team kombinierte den CDI mit einfachen klinischen Informationen wie Alter und Tumorgrad in einem grafischen Werkzeug, dem Nomogramm, das die individuelle Wahrscheinlichkeit schätzt, ein, drei oder fünf Jahre nach der Diagnose zu überleben. Außerdem untersuchten sie Zusammenhänge zwischen CDI, genetischen Mutationen und Medikamentenempfindlichkeit. Tumoren mit höherer Mutationslast wiesen tendenziell bessere Ergebnisse auf, vermutlich weil sie dem Immunsystem mehr auffällige Ziele bieten. Parallel zeigten die Risikogruppen unterschiedliche vorhergesagte Reaktionen auf eine Reihe von Krebsmedikamenten, was nahelegt, dass der CDI künftig dabei helfen könnte, Patientinnen mit Therapien abzugleichen, von denen sie wahrscheinlich eher profitieren — einschließlich gezielter Wirkstoffe und Immuntherapien.
Was das für Patientinnen bedeuten könnte
Einfach gesagt zeigt diese Studie, dass das Lesen einer Tumor-"Todes-Signatur" starke Hinweise auf die Prognose einer Frau und auf die Reaktionsfähigkeit ihres Ovarialkarzinoms auf Therapien liefern kann. Der achtgenige Cell Death Index übertraf mehrere zuvor veröffentlichte Modelle und korrelierte mit der Aktivität des Immunsystems im Tumor. Zwar stützt sich die Arbeit auf bestehende Datensätze und benötigt größere, prospektive klinische Prüfungen, doch sie weist in eine Zukunft, in der Entscheidungen über Operation, Chemotherapie und neuere Immuntherapien nicht nur durch Tumorgröße und Stadium bestimmt werden, sondern auch durch die inneren Lebens- und Todesmechanismen der Krebszellen selbst.
Zitation: Li, XN., Wei, L., Shu-yi Wang et al. Analysing cell death patterns to predict outcomes and treatment options in patients with high-grade serous ovarian carcinoma. Sci Rep 16, 13132 (2026). https://doi.org/10.1038/s41598-026-42628-3
Schlüsselwörter: Eierstockkrebs, Zellsterben, prognostisches Modell, tumormikroumgebung, Immuntherapie