Clear Sky Science · de
Morphologische Plastizität und Sehschärfe im natürlichen Verlauf von Epiretinaler Membran–Foveoschisis: Eine longitudinale OCT-Studie
Warum kleine Veränderungen im Auge wichtig sind
Mit zunehmendem Alter entwickelt bei vielen Menschen eine dünne, narbenähnliche Schicht auf der Netzhautoberfläche im hinteren Augenabschnitt. Bei einigen beginnt diese Schicht, an der Sehmitte, der Fovea, zu ziehen und verursacht winzige Spaltungen innerhalb der Netzhautschichten. Moderne Scanner können diese Veränderungen sichtbar machen, doch es war bislang schwierig vorherzusagen, welche Augen stabil bleiben und welche langsam an zentraler Sehschärfe verlieren. Diese Studie begleitete mehr als hundert solche Augen über mehrere Jahre, um zu untersuchen, wie sich Struktur und Sehschärfe im Zeitverlauf verändern und welche Warnzeichen näherer Überwachung oder einer Operation sinnvoll erscheinen könnten.
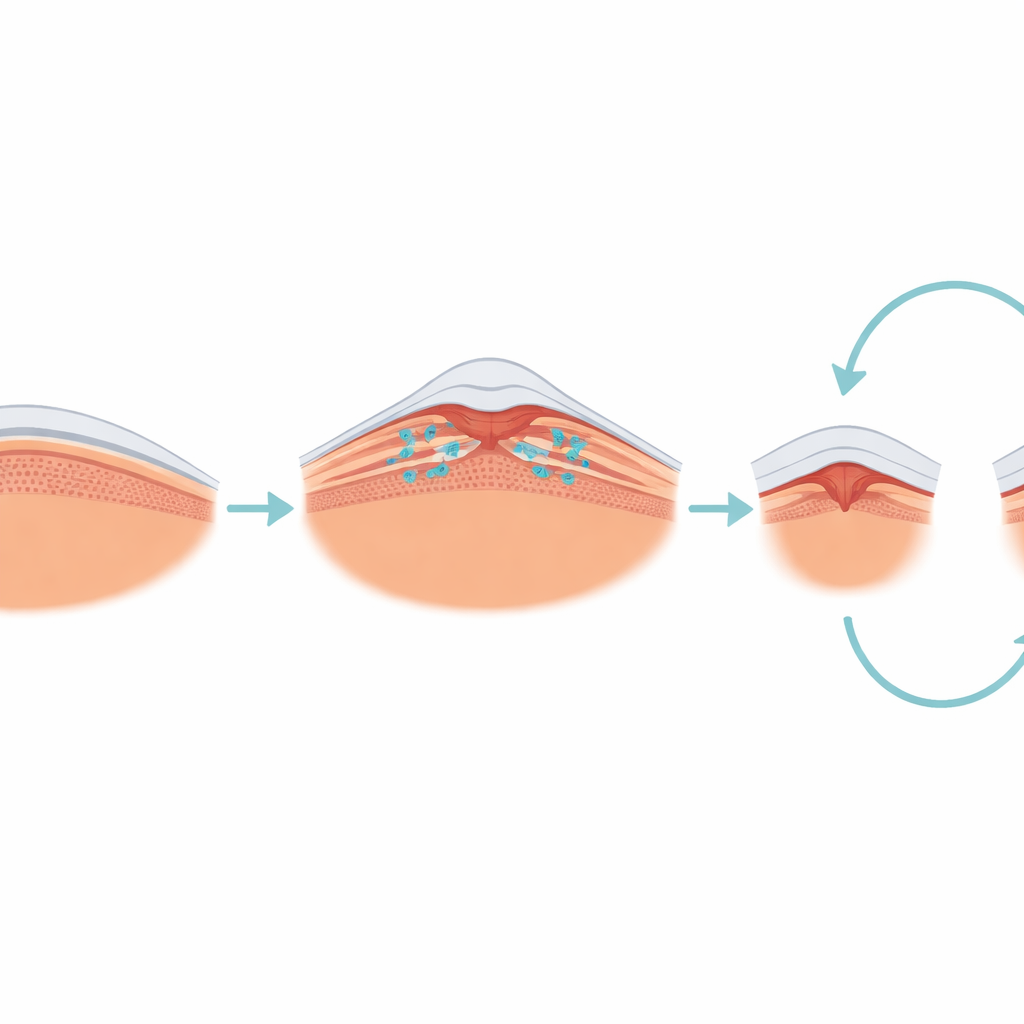
Die Erkrankung im Zentrum des Sehens
Die Forschenden konzentrierten sich auf eine Erkrankung, die als epiretinale Membran–Foveoschisis bezeichnet wird, wobei eine dünne, kontrahierende Schicht auf der Netzhautoberfläche seitlich an der Fovea zieht und kleine Spaltungen im Gewebe erzeugt. Im Unterschied zu weiter fortgeschrittenen Makulaveränderungen mit deutlichem Gewebeverlust geht es bei dieser Störung hauptsächlich um Zugkräfte und Verformung. Mit hochauflösenden OCT-Scans klassifizierte das Team jedes Auge in einfache Formen: eine „offen-flache“ Variante mit relativ flacher zentraler Delle, eine „offen-erhöhte“ Variante mit angehobenen Rändern und eine „geschlossen“ genannte Form, bei der die Membran die Fovea vollständig bedeckt. Anschließend verfolgten sie, wie sich diese Formen und die Sehschärfe der Patienten über im Mittel fast fünf Jahre entwickelten.
Sehvermögen, das größtenteils stabil bleibt
Trotz manchmal dramatisch wirkender Netzhautaufnahmen veränderte sich die Sehschärfe in dieser Gruppe insgesamt nur wenig. Im Mittel begannen und endeten die Augen die Studie mit nahezu gleichen Werten auf der Sehtafel; die typische Veränderung war kleiner als eine Zeile. Etwa ein Viertel der Augen verbesserte sich spürbar, ein Viertel verschlechterte sich, und der Rest blieb etwa gleich. Augen, die während der Nachbeobachtungszeit eine Kataraktoperation erhielten, zeigten tendenziell eine leichte Verbesserung der Sehschärfe, während solche, die bereits zu Studienbeginn schlechter sahen, einerseits eher ein schlechteres Endsehvermögen hatten und andererseits im Vergleich zu ihrem Ausgangswert gelegentlich Verbesserungen zeigten. Alter, Geschlecht und einfache Messwerte der zentralen Netzhautdicke waren weniger hilfreich für die Vorhersage des Verlaufs.
Netzhäute, die sich umformen
Obwohl das Sehen meist stabil blieb, veränderte sich die mikroskopische Struktur der Makula oft auffällig. Viele Augen behielten über die Zeit denselben Grundtyp, aber etwa ein Drittel wechselte von einer Form in eine andere. Die häufige offen-flache Form entwickelte sich manchmal zu komplexeren Mustern, die Merkmale eines partiellen Makulalochs aufweisen, darunter unterwandte Ränder und tatsächlicher Gewebeverlust. Eine kleine Minderheit ging weiter in Richtung eines klassischen lamellären Makulalochs oder sogar eines Vollwandslochs, während sich einige Augen überraschend wieder in Richtung nahezu normaler zentraler Anatomie zurückbewegten. Insgesamt zeigten OCT-Scans dynamisch auftretende und verschwundene zystenähnliche Räume, eine zunehmende Steilheit der Foveawände, neue Vorsprünge auf dem Foveaboden und Veränderungen in der feinen Reflexlinie, die mit den lichtempfindlichen Zellen assoziiert ist.
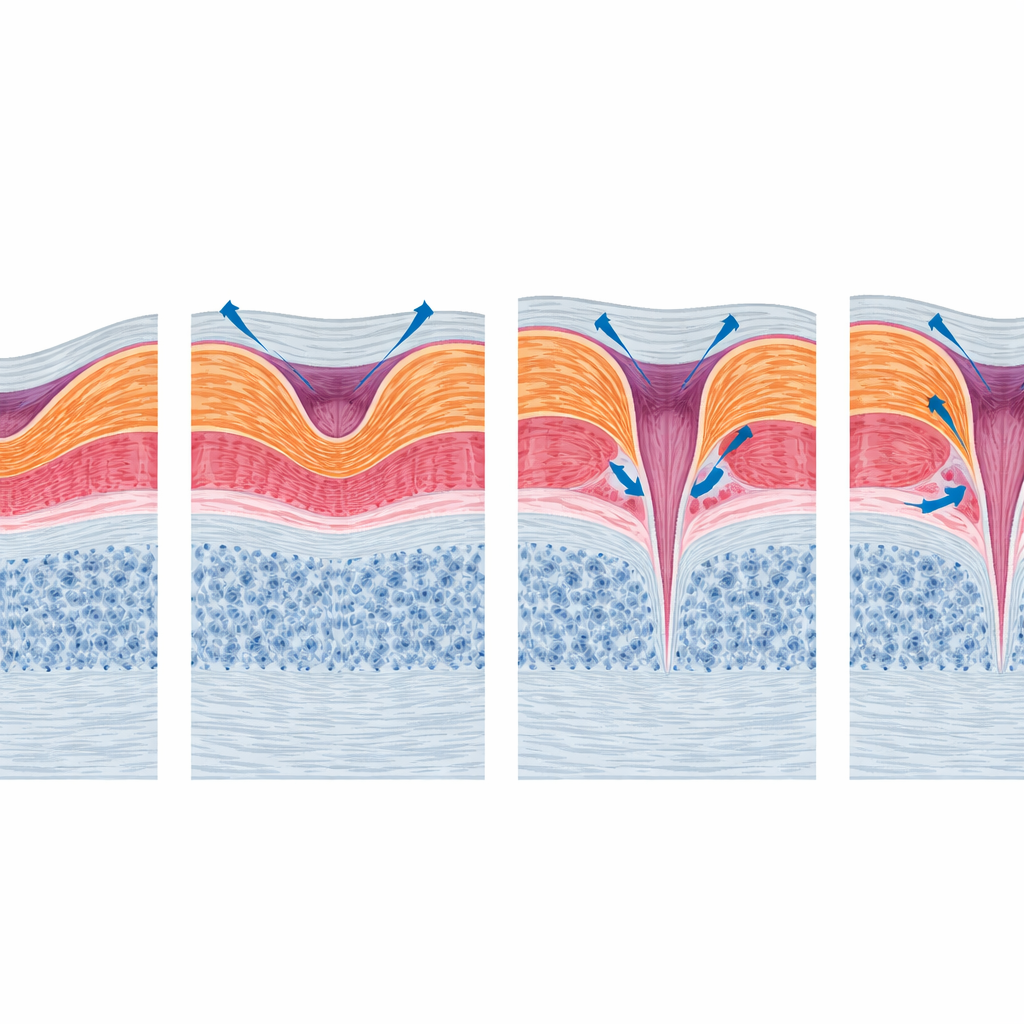
Hinweise, verborgen in feinen Netzhautdetails
Als die Autorinnen und Autoren nach strukturellen Merkmalen suchten, die mit dem Sehvermögen einhergehen, stellten sie fest, dass nicht alle sichtbaren Verzerrungen gleich wichtig sind. Einfache Parameter wie die gesamte Netzhautdicke oder die Breite des Spaltbereichs sagten nicht zuverlässig voraus, wie gut Patienten sehen konnten. Dagegen war eine Schädigung der Ellipsoidzone – ein dünner Streifen, der den inneren Segmenten der Photorezeptoren entspricht – in einfachen Analysen mit schlechterer Sehleistung verbunden, was die Bedeutung der Gesundheit der lichtempfindlichen Zellen unterstreicht. Dieser Zusammenhang schwächte sich jedoch, sobald Ausgangssehschärfe und Kataraktoperation berücksichtigt wurden, teilweise weil vergleichsweise wenige Augen diese Schädigung entwickelten. Das Muster deutet darauf hin, dass subtile Verletzungen der äußeren Netzhaut einer von mehreren Faktoren sein können, neben Linsentrübung und Ausgangsschwere der Erkrankung, die die langfristige visuelle Funktion beeinflussen.
Was das für Patientinnen, Patienten und Ärztinnen und Ärzte bedeutet
Insgesamt zeichnet die Studie das Bild einer langsam verlaufenden, formwandelnden Erkrankung, bei der sich die zentrale Netzhaut durchaus stark umbauen kann, ohne zwangsläufig zu einem rasanten Verlust der Sehschärfe zu führen. Die meisten Patientinnen und Patienten können durch regelmäßige Kontrollen und OCT-Bildgebung überwacht werden, statt vorschnell operiert zu werden. Gleichzeitig können das allmähliche Auftreten von Gewebeverlust, unterwandten Rändern und Störungen in der Schicht der lichtempfindlichen Zellen Hinweise auf ein höheres Risiko für künftigen Sehverlust liefern. Das Erkennen dieser strukturellen Warnzeichen kann Klinikerinnen und Klinikern helfen, Nachsorgeintervalle zu individualisieren und zu entscheiden, wann bei den wenigen Patientinnen und Patienten, deren Erkrankung sich in Richtung schädlicherer Formen entwickelt, früher über einen operativen Eingriff zu sprechen ist.
Zitation: Hetzel, A., Wenzel, C.J., Gelisken, F. et al. Morphological plasticity and visual acuity in the natural course of epiretinal membrane-foveoschisis: A longitudinal OCT study. Eye 40, 789–796 (2026). https://doi.org/10.1038/s41433-026-04304-8
Schlüsselwörter: epiretinale Membran, Makulaerkrankung, optische Kohärenztomographie, Sehschärfe, Foveoschisis