Clear Sky Science · de
Prognostische Bedeutung genetischer und transkriptomischer Veränderungen bei MDS gemäß IPSS-R, IPSS-M und der International Consensus Classification
Warum das für Menschen mit müdem Blut wichtig ist
Viele ältere Erwachsene haben niedrige Blutwerte, die zu Müdigkeit, Infektionen oder leichter Blutungsneigung führen. Diese Probleme können von myelodysplastischen Syndromen (MDS) herrühren, einer Gruppe von Knochenmarkerkrankungen, die manchmal in eine Leukämie übergehen. Moderne Tests können die DNA und Chromosomen eines Patienten sehr detailliert untersuchen, doch Ärzte haben weiterhin Schwierigkeiten vorherzusagen, wer gut und wer schlecht abschneiden wird. Diese Studie verfolgte 758 Menschen mit MDS und stellte eine auf den ersten Blick einfache Frage: Was passiert mit Patienten, bei denen trotz deutlicher Erkrankung keine nachweisbaren genetischen oder chromosomalen Defekte gefunden werden?
Ein genauerer Blick auf Patienten mit ruhigem Genom
Die Forschenden teilten die Patienten anhand der Laborbefunde in vier Gruppen ein: diejenigen ohne Genmutationen und ohne chromosomale Veränderungen, diejenigen mit Mutationen allein, diejenigen mit nur chromosomalen Veränderungen und diejenigen mit beidem. Überraschenderweise gehörte etwa jeder fünfte Patient zur „doppelnegativen“ Gruppe ohne nachweisbare genomische Auffälligkeiten. Diese Patienten waren tendenziell jünger und häufiger weiblich. Standard-Risikoscores, die stark auf Laborwerten und Chromosomenmustern beruhen, stuften viele von ihnen bereits als niedriges Risiko ein. Klinisch zeigten sie weniger abnorme Blasten im Mark und benötigten weniger intensive Behandlungen, häufig reichten Transfusionen oder immunmodulierende Medikamente statt chemotherapieähnlicher Mittel.
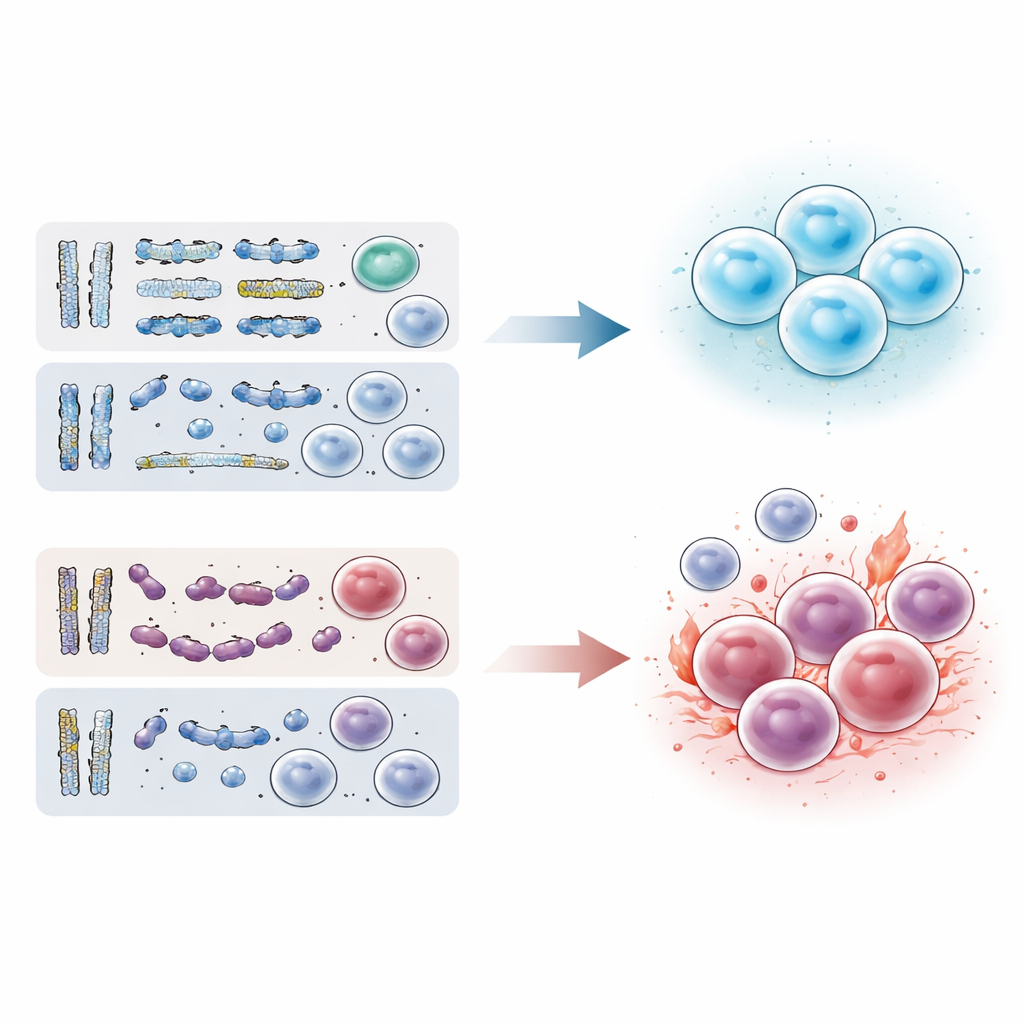
Genetische Schäden korrelieren eng mit dem Verlauf
Beim Vergleich der Überlebenszeiten zeigte sich ein deutlicher Unterschied zwischen den Gruppen. Doppelnegative Patienten lebten am längsten und entwickelten nur selten eine akute Leukämie; ihre medianen Überlebenszeiten lagen eher in Jahrzehnten als in Jahren. Am schlechtesten schnitten Patienten ab, die sowohl Genmutationen als auch chromosomale Abweichungen trugen, mit typischen Überlebenszeiten von nur einem bis zwei Jahren. Patienten mit nur Mutationen oder nur chromosomalen Veränderungen lagen dazwischen. Je mehr mutierte Gene eine Person hatte, desto kürzer war das Überleben — ein stufenförmiger Zusammenhang: Null Mutationen war am günstigsten, eine Mutation schlechter, viele Mutationen am ungünstigsten. Bemerkenswert ist, dass ein „günstiges“ Chromosomenmuster die negativen Auswirkungen von Mutationen nicht vollständig ausgleichen konnte, was unterstreicht, wie stark die kumulierte genetische Schädigung den Krankheitsverlauf prägt.
Unterschiedliche innere Abläufe im Knochenmark
Um tiefer zu blicken, führten die Forschenden RNA-Sequenzierungen durch, ein Verfahren, das abliest, welche Gene in den Knochenmarkzellen aktiv („an“) oder inaktiv („aus“) sind. Sie fanden, dass sich doppelnegative MDS in ihrem Aktivitätsmuster deutlich von genomisch veränderter Erkrankung unterschieden. Bei mutationfreien Patienten waren Gene, die mit Energieproduktion und geordneten Zellstrukturen verknüpft sind, stärker aktiv, was auf relativ erhaltene Zellgesundheit hindeutet. Dagegen zeigten Patienten mit Mutationen oder chromosomalen Veränderungen eine erhöhte Aktivität in Entzündungs-, Stress- und wachstumsfördernden Signalwegen. Ihre Zellen wirkten, als stünden sie in ständigem Alarmzustand, mit Signalen ähnlich denen aggressiverer Blutkrebserkrankungen. Dieses molekulare Bild stützt die Vorstellung, dass doppelnegative MDS nicht einfach eine frühe Form derselben Erkrankung ist, sondern einen biologisch milderen, stabileren Zustand darstellt.
Aufbau eines persönlicheren Risiko-Rechners
Bestehende Bewertungssysteme wie das IPSS‑R und das neuere IPSS‑M kombinieren Blutwerte, Chromosomenbefunde und ausgewählte Mutationen zur Risikoeinschätzung. Diese Instrumente konnten die sehr niedrig riskierten, doppelnegativen Patienten jedoch nicht sinnvoll weiter differenzieren: Fast alle kamen gut zurecht, unabhängig von der zugewiesenen Kategorie. Um die Vorhersagen zu verfeinern, entwickelten die Autorinnen und Autoren ein neues Risikonomogramm, das Alter, Eisenüberladung (gemessen durch Ferritin), ein blutgebundenes Enzym, das mit Zellumsatz verknüpft ist (LDH), Markfibrose und die IPSS‑M‑Gruppe kombiniert. Dieses einfache punktbasierte Schema unterschied besser, wer voraussichtlich länger oder kürzer leben würde, selbst nach Berücksichtigung des molekularen Risikos, und kann am Krankenbett zur Abschätzung des 12‑ und 36‑monatigen Überlebens für einzelne Patienten eingesetzt werden.
Was das für Patienten und Ärztinnen und Ärzte bedeutet
Für neu diagnostizierte MDS-Patienten bieten diese Erkenntnisse sowohl Beruhigung als auch Orientierung. Patienten, bei denen weder Genmutationen noch chromosomale Veränderungen nachgewiesen werden, scheinen eine tatsächlich niedrig-risikoige Untergruppe mit ausgezeichneten Langzeitergebnissen und langsamem Krankheitsverlauf zu bilden, selbst wenn traditionelle Scores sie als höheres Risiko einstufen. Gleichzeitig warnt die Studie davor, sich allein auf genetische Daten zu verlassen: Klinische Merkmale und einfache blutbasierte Marker liefern weiterhin wichtige zusätzliche Informationen. Durch die Integration dieser Ebenen — klinisch, genomisch und genaktivitäsbezogen — weist die Arbeit in Richtung stärker personalisierter Versorgung, bei der die Behandlungsintensität nicht nur dem, was unter dem Mikroskop zu sehen ist, entspricht, sondern auch davon abhängt, wie ruhig oder chaotisch die inneren Abläufe des Knochenmarks arbeiten.
Zitation: Lee, WH., Hou, HA., Lin, CC. et al. Prognostic implications of genetic and transcriptomic abnormalities in MDS according to IPSS-R, IPSS-M, and the International Consensus Classification. Blood Cancer J. 16, 34 (2026). https://doi.org/10.1038/s41408-026-01456-4
Schlüsselwörter: myelodysplastische Syndrome, genetisches Risiko bei Blutkrankheiten, Knochenmarkversagen, Leukemieprogression, personalisierte Krebsprognose