Clear Sky Science · ru
PRDM1 ограничивает прогрессирование рака мочевого пузыря и повышает чувствительность к химиотерапии, подавляя деубиквитинирование CDC6, опосредованное OTUD6A
Почему это исследование важно для пациентов
Рак мочевого пузыря — распространённое заболевание, которое часто лечат химиопрепаратами, такими как гемцитабин и цисплатин. Однако многие опухоли либо плохо реагируют на терапию, либо быстро приобретают резистентность, оставляя пациентам мало вариантов лечения. В этом исследовании обнаружен внутренний защитный тормоз в клетках мочевого пузыря — белок PRDM1, который замедляет рост опухоли и повышает эффективность химиотерапии. Понимание того, как работает этот тормоз и как опухоли его отключают, может открыть новые пути для прогнозирования ответа на лечение и разработки более точных терапий.
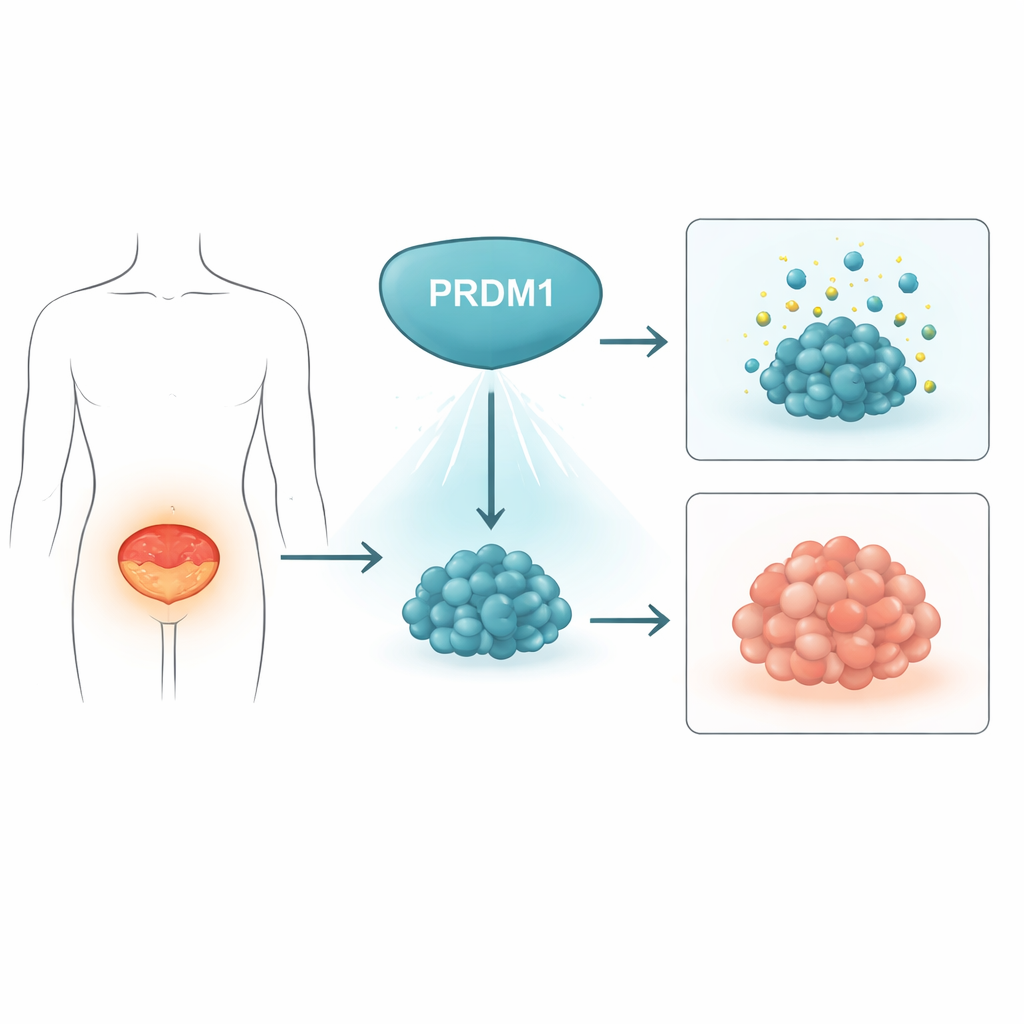
Естественный тормоз опухолей мочевого пузыря
Учёные сначала задали вопрос, может ли PRDM1 — ген, известный регуляцией развития иммунных клеток — также влиять на рак мочевого пузыря. Изучив 48 пар человеческих образцов опухоли и прилегающей нормальной ткани, они обнаружили, что уровни белка PRDM1 в опухолях системно ниже, чем в здоровой слизистой. Крупные общедоступные онкологические наборы данных показали ту же картину на уровне РНК. В модели на мышах, где рак мочевого пузыря индуцировался химическим веществом в питьевой воде, уровни PRDM1 постепенно снижались по мере перехода нормальной ткани в раковую. В совокупности эти данные указывают, что PRDM1 обычно действует как тормоз образования опухолей и отключается по мере развития рака мочевого пузыря.
Замедление роста и деления раковых клеток
Чтобы выяснить, что именно делает PRDM1 в клетках рака мочевого пузыря, команда использовала генетические инструменты для подавления или усиления его экспрессии. При понижении PRDM1 в клеточных линиях рака мочевого пузыря клетки размножались быстрее, образовывали больше колоний и давали более крупные опухоли у мышей. Полное удаление PRDM1 с помощью редактирования CRISPR давало сходные эффекты. Напротив, вынужденная сверхэкспрессия PRDM1 замедляла их рост в культуре и приводила к значительно меньшим опухолям в животных моделях, а также к снижению уровня маркера деления клеток Ki-67. Детальный анализ клеточного цикла показал, что избыток PRDM1 вызывал задержку при переходе из митоза в следующую фазу роста, что указывает на роль белка в контроле деления клеток.
Повышение эффективности химиотерапии
Поскольку успех химиотерапии во многом зависит от того, насколько хорошо препараты повреждают ДНК опухоли и запускают гибель клеток, авторы изучили, влияет ли PRDM1 на чувствительность к лекарствам. Клетки, лишённые PRDM1, были менее чувствительны к гемцитабину и цисплатину и требовали более высоких доз для достижения того же эффекта, тогда как клетки с повышенным уровнем PRDM1 становились более чувствительными. При лечении PRDM1-дефицитные клетки демонстрировали меньше повреждений ДНК и менее выраженную апоптозную гибель, тогда как клетки с сверхэкспрессией PRDM1 показывали больше разрывов ДНК и более высокие уровни маркёров апоптоза. В исследовании также рассмотрели ключевой путь сигнальной передачи при повреждении ДНК, известный как путь ATR–Chk1, который помогает клеткам выживать при химиотерапии. Потеря PRDM1 усиливала это сигнальное выживание, тогда как увеличение PRDM1 его ослабляло. В мышиных моделях опухоли с высоким уровнем PRDM1 лучше отвечали на гемцитабин, а восстановление PRDM1 в клетках с лекарственной устойчивостью частично отменяло эту резистентность.
Раскрытие трёхступенчатого контрольного пути
Глубже исследуя молекулярные механизмы, учёные идентифицировали цепочку, связывающую PRDM1 с ростом клеток и ответом на лекарства. В предыдущих работах они показали, что фермент OTUD6A стабилизирует белок CDC6, вовлечённый в инициацию репликации ДНК и активацию сигналов повреждения ДНК. Здесь они обнаружили, что PRDM1 не меняет уровень CDC6 на уровне транскрипции, а способствует его разрушению протеасомой. PRDM1 снижает уровни OTUD6A, что приводит к увеличению убиквитинирования CDC6 и его дальнейшему распаду. Экспериментальное понижение OTUD6A или CDC6 ослабляло преимущество в росте и устойчивость к препаратам, вызванные низким уровнем PRDM1. Наоборот, увеличение OTUD6A или CDC6 могло отменить положительный эффект высокой экспрессии PRDM1. Анализы образцов пациентов подтвердили эту взаимосвязь: в опухолях обычно наблюдали низкий PRDM1 и высокие уровни OTUD6A и CDC6, причём уровни этих белков были тесно скоррелированы.
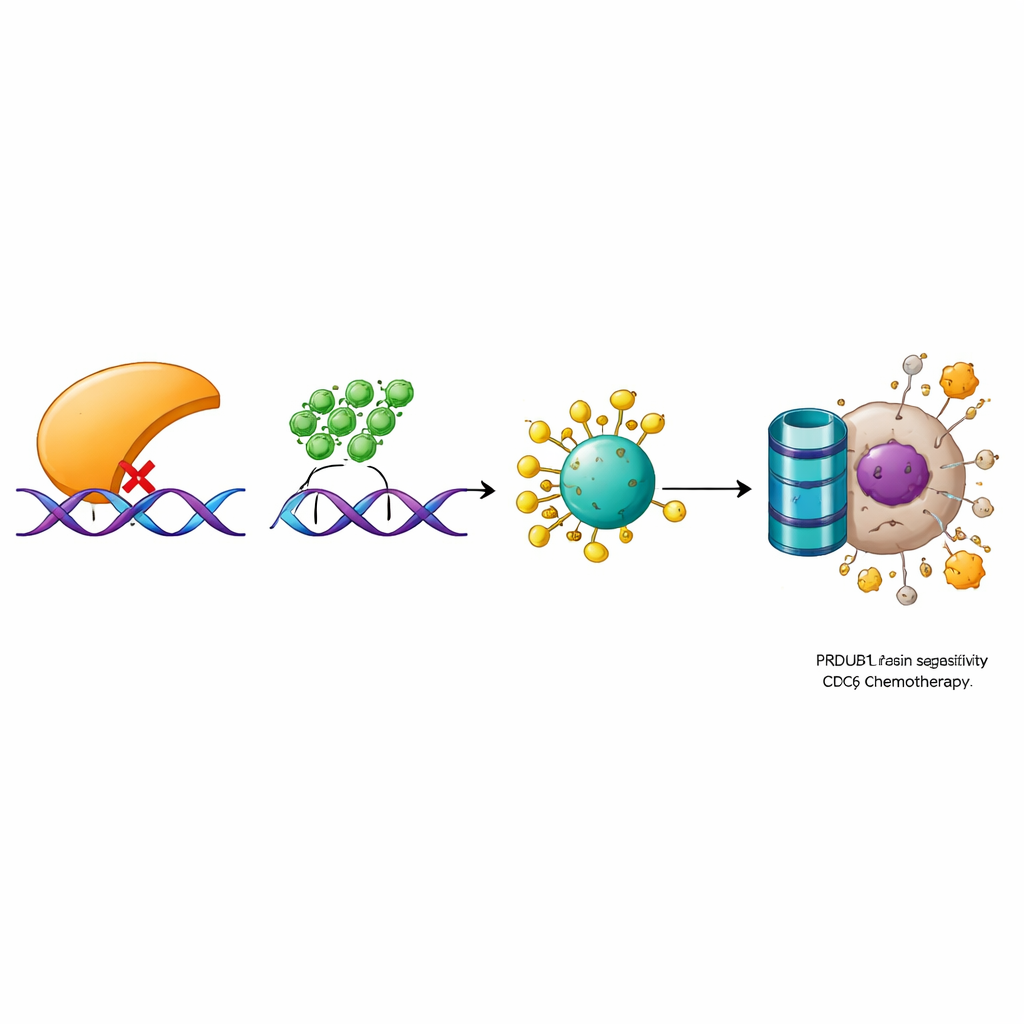
Что это может означать для будущих методов лечения
В целом исследование описывает явный путь, в котором PRDM1 сдерживает рак мочевого пузыря и усиливает ответ на химиотерапию, подавляя OTUD6A, что в свою очередь позволяет клетке разрушать CDC6. При отсутствии этого тормоза CDC6 накапливается, деление клеток ускоряется, и опухолевые клетки становятся более приспособленными к выживанию после действия препаратов, повреждающих ДНК. Для пациентов эти результаты означают, что измерение уровней PRDM1, OTUD6A и CDC6 в опухолях может помочь прогнозировать эффективность химиотерапии. В перспективе можно разрабатывать препараты, восстанавливающие активность PRDM1 или блокирующие OTUD6A либо CDC6, чтобы снова сделать резистентные опухоли чувствительными и улучшить исходы лечения.
Цитирование: Cui, J., Chen, S., Liu, X. et al. PRDM1 restricts bladder cancer progression and enhances chemosensitivity by suppressing OTUD6A-mediated deubiquitination of CDC6. Cell Death Dis 17, 247 (2026). https://doi.org/10.1038/s41419-026-08498-3
Ключевые слова: рак мочевого пузыря, хеморезистентность, PRDM1, CDC6, OTUD6A