Clear Sky Science · pl
PRDM1 ogranicza postęp raka pęcherza i zwiększa wrażliwość na chemioterapię poprzez hamowanie deubikwitynacji CDC6 zależnej od OTUD6A
Dlaczego te badania mają znaczenie dla pacjentów
Rak pęcherza jest powszechny i często leczony lekami chemioterapeutycznymi takimi jak gemcytabina i cisplatyna. Mimo to wiele guzów słabo reaguje na terapię lub szybko nabywa oporność, pozostawiając pacjentów z ograniczonymi opcjami. W tym badaniu odkryto naturalny hamulec w komórkach pęcherza — białko PRDM1 — które spowalnia wzrost nowotworu i zwiększa skuteczność chemioterapii. Zrozumienie, jak działa ten hamulec i w jaki sposób guzy go wyłączają, może otworzyć nowe drogi do przewidywania odpowiedzi na leczenie i projektowania bardziej celowanych terapii.
Naturalny hamulec dla guzów pęcherza
Naukowcy najpierw sprawdzili, czy PRDM1, gen znany z regulacji rozwoju komórek odpornościowych, może również wpływać na raka pęcherza. Analiza 48 par ludzkich guzów pęcherza i przylegającej zdrowej tkanki wykazała, że poziomy białka PRDM1 były konsekwentnie niższe w guzach niż w zdrowym nabłonku pęcherza. Duże publiczne bazy danych onkologicznych pokazały podobny wzorzec na poziomie RNA. W modelu myszy, w którym rak pęcherza jest indukowany chemicznie przez dłuższy czas, poziomy PRDM1 stopniowo malały w miarę przemiany tkanki zdrowej w nowotworową. Łącznie te dane sugerują, że PRDM1 normalnie działa jako hamulec formowania się guza i zostaje wyłączany w przebiegu rozwoju raka pęcherza.
Spowalnianie wzrostu i podziału komórek nowotworowych
Aby ustalić, co PRDM1 robi wewnątrz komórek raka pęcherza, zespół zastosował narzędzia genetyczne do obniżenia lub zwiększenia ekspresji tego genu. Redukcja PRDM1 w liniach komórkowych raka pęcherza powodowała szybsze namnażanie się komórek, tworzenie większej liczby kolonii i szybszy wzrost guzów u myszy. Całkowite usunięcie PRDM1 przy użyciu edycji genomu CRISPR dało podobne efekty. Natomiast wymuszona nadekspresja PRDM1 spowalniała wzrost komórek w hodowlach i prowadziła do znacznie mniejszych guzów w modelach zwierzęcych, wraz z niższymi poziomami markera podziału komórkowego Ki-67. Szczegółowa analiza cyklu komórkowego wykazała, że nadmiar PRDM1 powodował opóźnienie przy przejściu z mitozy do następnej fazy wzrostu, co wskazuje, że białko to pomaga kontrolować podziały komórkowe.
Zwiększanie skuteczności chemioterapii
Ponieważ skuteczność chemioterapii w dużej mierze zależy od uszkodzeń DNA wywołanych przez leki i aktywacji śmierci komórkowej, autorzy zbadali, czy PRDM1 wpływa na wrażliwość na leki. Komórki pozbawione PRDM1 były trudniejsze do zabicia za pomocą gemcytabiny lub cisplatyny, wymagając wyższych dawek, by osiągnąć ten sam efekt, podczas gdy komórki z nadmiarem PRDM1 stały się bardziej wrażliwe. Komórki z deficytem PRDM1 wykazywały mniej uszkodzeń DNA i mniejszą liczbę komórek umierających po leczeniu, natomiast komórki nadekspresujące PRDM1 miały więcej pęknięć DNA i wyższe poziomy markerów apoptozy. Badanie objęło również kluczową ścieżkę sygnalizacji odpowiedzi na uszkodzenia DNA znaną jako szlak ATR–Chk1, który pomaga komórkom przetrwać chemioterapię. Utrata PRDM1 wzmacniała to sygnalizowanie przetrwania, podczas gdy zwiększenie PRDM1 je hamowało. W modelach guzów mysich guzy o wysokim poziomie PRDM1 lepiej reagowały na gemcytabinę, a przywrócenie PRDM1 w komórkach opornych częściowo odwracało oporność.
Odkrycie trzystopniowej ścieżki kontroli
Pogłębiając badania, naukowcy zidentyfikowali łańcuch molekularny łączący PRDM1 z kontrolą wzrostu i odpowiedzią na leki. We wcześniejszych pracach wykazali, że enzym OTUD6A stabilizuje białko CDC6, zaangażowane w inicjację replikacji DNA i w aktywację sygnalizacji uszkodzeń DNA. Tutaj odkryli, że PRDM1 nie zmienia poziomu informacji genetycznej CDC6, lecz sprzyja jego degradacji przez komórkowy system usuwania białek. PRDM1 obniża poziomy OTUD6A, co prowadzi do zwiększenia oznakowań ubikwitynowych na CDC6, kierujących je do rozkładu. Eksperymentalne obniżenie OTUD6A lub CDC6 niwelowało przewagę wzrostową i oporność na leki spowodowane niskim PRDM1. Odwrotnie, podniesienie OTUD6A lub CDC6 mogło cofnąć korzyści wynikające z wysokiego PRDM1. Analizy próbek pacjentów potwierdziły tę relację: guzy zwykle wykazywały niski PRDM1, ale wysokie OTUD6A i CDC6, a poziomy tych białek były silnie skorelowane.
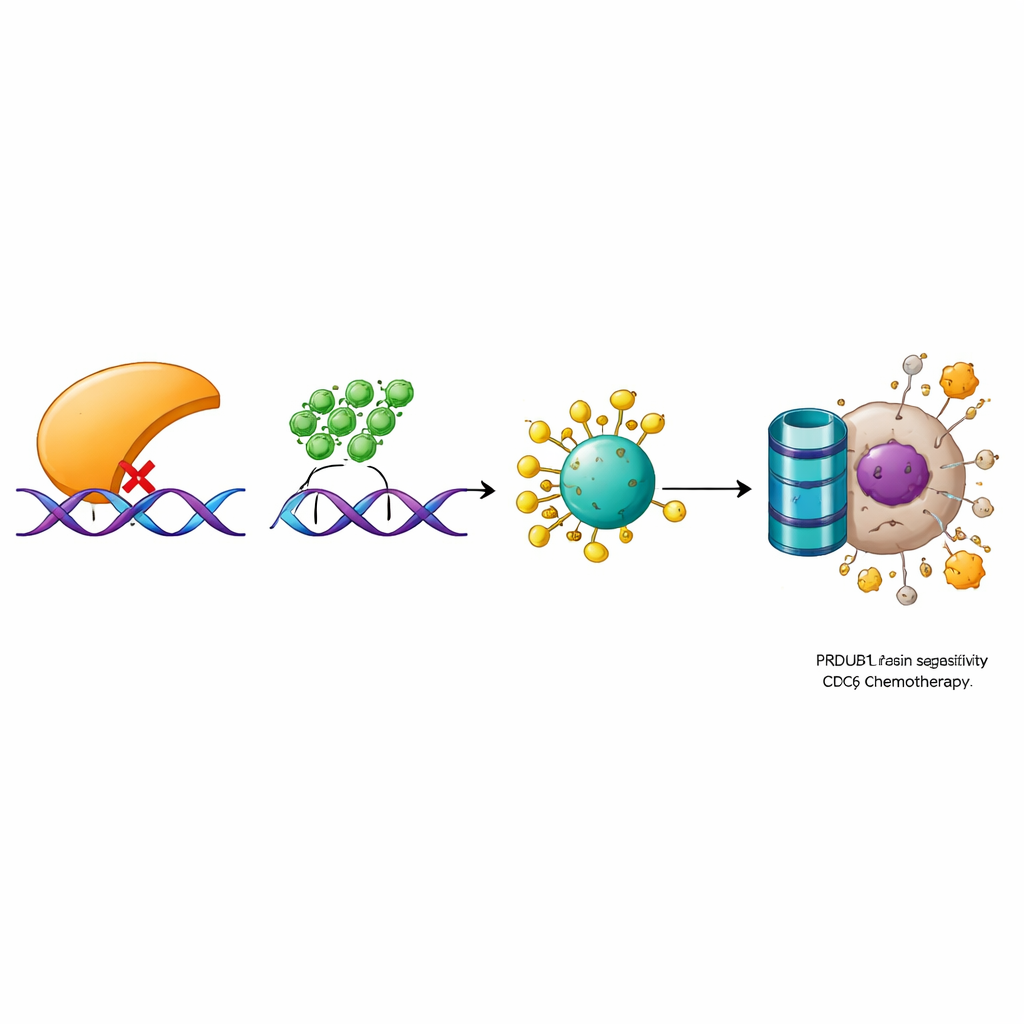
Co to może oznaczać dla przyszłych terapii
Podsumowując, badanie opisuje jasną ścieżkę, w której PRDM1 powstrzymuje raka pęcherza i zwiększa odpowiedź na chemioterapię poprzez obniżenie poziomu OTUD6A, co z kolei umożliwia degradację CDC6. Bez tego hamulca CDC6 akumuluje się, przyspieszają podziały komórkowe, a komórki nowotworowe stają się lepiej przystosowane do przetrwania po działaniu leków uszkadzających DNA. Dla pacjentów wyniki te sugerują, że pomiar poziomów PRDM1, OTUD6A i CDC6 w guzach mógłby pomóc przewidzieć skuteczność chemioterapii. W dłuższej perspektywie opracowanie leków przywracających aktywność PRDM1 lub blokujących OTUD6A bądź CDC6 może przyczynić się do przywrócenia wrażliwości opornych raków pęcherza i poprawy wyników leczenia.
Cytowanie: Cui, J., Chen, S., Liu, X. et al. PRDM1 restricts bladder cancer progression and enhances chemosensitivity by suppressing OTUD6A-mediated deubiquitination of CDC6. Cell Death Dis 17, 247 (2026). https://doi.org/10.1038/s41419-026-08498-3
Słowa kluczowe: rak pęcherza, oporność na chemioterapię, PRDM1, CDC6, OTUD6A