Clear Sky Science · nl
Verbeterde diagnose van baarmoederhalskanker met een nieuwe Bayesian fusion ensemble-methode met uitlegbare AI
Waarom dit belangrijk is voor de gezondheid van vrouwen
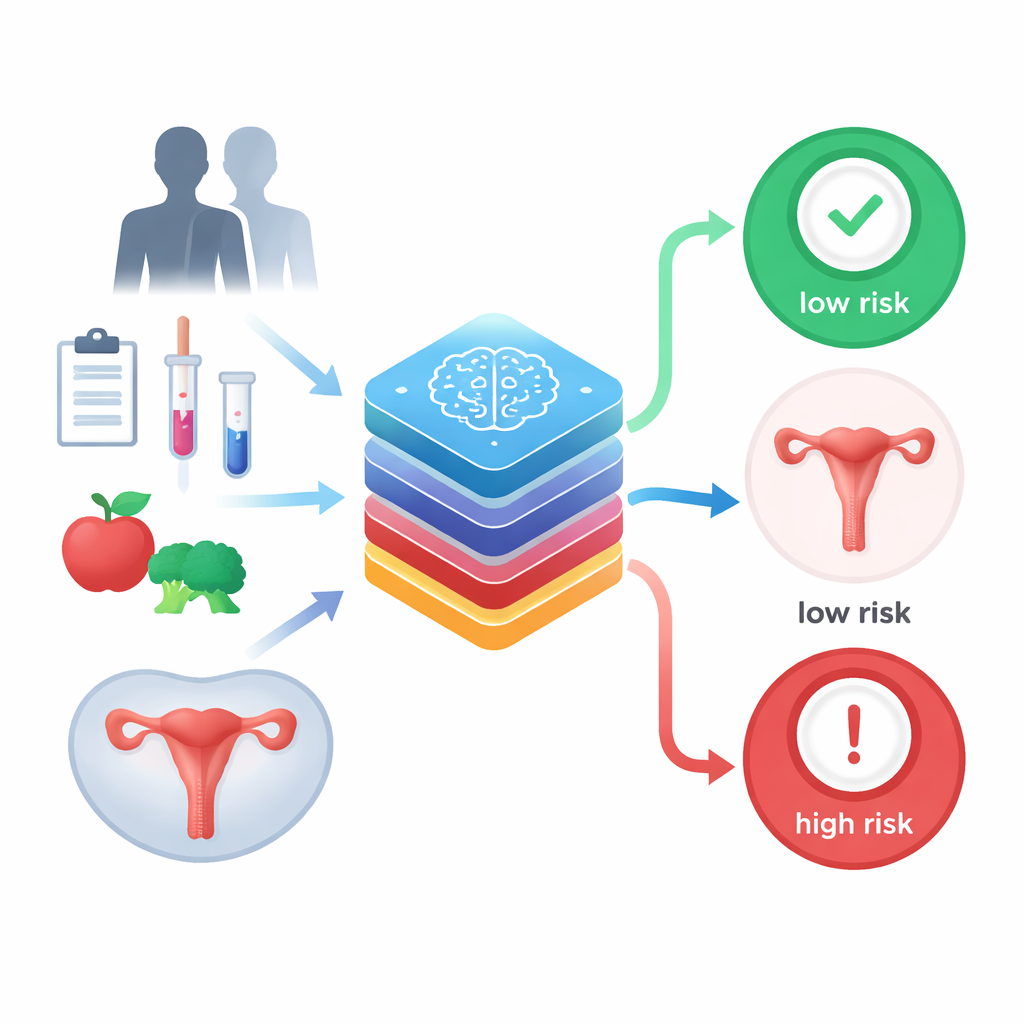
Baarmoederhalskanker blijft wereldwijd een belangrijke doodsoorzaak bij vrouwen, vooral waar de toegang tot specialisten en geavanceerde tests beperkt is. De ziekte is echter goed te behandelen wanneer ze vroeg wordt ontdekt. Deze studie onderzoekt hoe zorgvuldig ontworpen kunstmatige intelligentie (AI) eenvoudige klinische en leefstijlinformatie — zoals leeftijd, rookgedrag en routine-uitslagen van screeningsonderzoeken — kan omzetten in een zeer betrouwbaar vroegwaarschuwingssysteem dat artsen aan het bed of in kleine klinieken kunnen gebruiken.
Het wereldwijde probleem achter de cijfers
Baarmoederhalskanker wordt grotendeels veroorzaakt door infectie met hoogrisico‑typen van het humaan papillomavirus (HPV). De ziekte vordert vaak geruisloos en geeft weinig symptomen totdat ze ver gevorderd is, waarna vrouwen abnormale bloedingen, bekkenpijn of onvruchtbaarheid kunnen ervaren. In 2020 werden wereldwijd meer dan 600.000 nieuwe gevallen gemeld, waarbij bijna 90% van de sterfgevallen plaatsvond in lage‑ en middeninkomenslanden waar regelmatige Pap- of HPV‑testen moeilijk te handhaven zijn. Bestaande screeningsmethoden zijn effectief maar kunnen arbeidsintensief zijn, vereisen getraind personeel en missen nog steeds sommige gevallen. Dit schept een sterke behoefte aan hulpmiddelen die vrouwen met hoog risico nauwkeurig kunnen signaleren op basis van de informatie die klinieken al verzamelen.
Patientgeschiedenissen omzetten in een risico‑score
De onderzoekers bouwden een hybride machine‑learningsysteem dat 36 gegevenspunten van elke patiënt analyseert. Daartoe behoren leeftijd, aantal seksuele partners, leeftijd bij eerste geslachtsverkeer, rookstatus, gebruik van hormonale anticonceptie, voorgeschiedenis van seksueel overdraagbare aandoeningen en uitslagen van gangbare cervicale testen zoals de Schiller- en Hinselmann‑onderzoeken en cytologie. Omdat medische dossiers vaak hiaten bevatten, gebruikte het team een techniek genaamd GAIN om ontbrekende waarden op intelligente wijze in te vullen terwijl realistische patronen in de data behouden blijven. Vervolgens pasten ze een methode genaamd Boruta toe om alle variabelen te doorzoeken en alleen die te bewaren die daadwerkelijk invloed hadden op de vraag of een biopsie — de gouden standaardtest — kanker of voorstadia aantoonde.
Balanceren van zeldzame gevallen en het vinden van duidelijke signalen
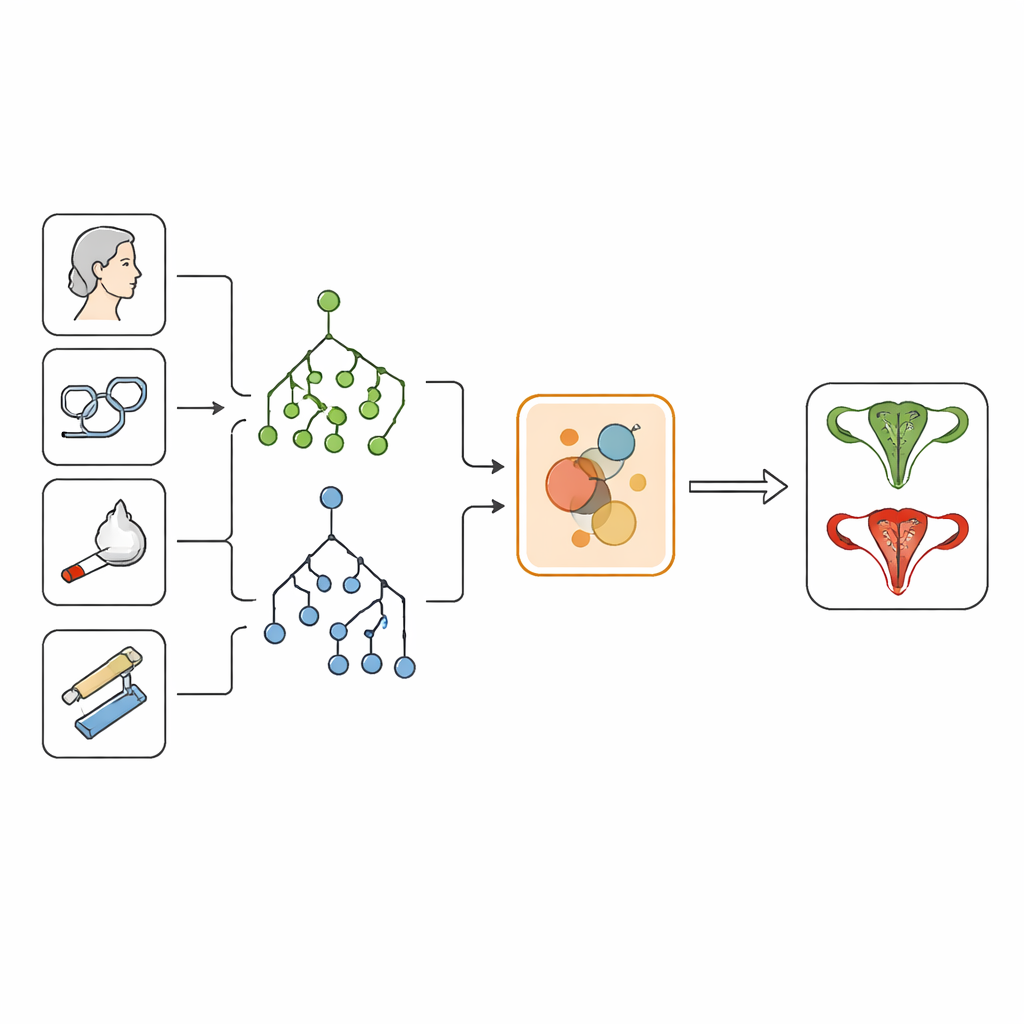
Zoals bij veel medische datasets bevatte de dataset voor baarmoederhalskanker veel meer vrouwen zonder ziekte dan met ziekte. Als dit niet gecorrigeerd wordt, kan een computermodel voornamelijk van de meerderheidsklasse leren en subtiele tekenen van kanker over het hoofd zien. Om dit te voorkomen gebruikte het team random oversampling om een evenwichtigere mix van positieve en negatieve gevallen te creëren. Ze comprimeerden de data vervolgens tot een kleinere set informatieve patronen met twee wiskundige hulpmiddelen: Independent Component Analysis en Principal Component Analysis. Deze combinatie verwijderde ruis en redundantie terwijl de belangrijkste signalen die hoog‑risico‑ van laag‑risicopatiënten onderscheiden behouden bleven.
Twee denkwijzen versmelten tot één besluit
In het hart van het systeem staat een nieuwe “Bayesian fusion ensemble”, die de sterke punten van twee veelgebruikte modellen combineert: decision trees en random forests. In plaats van elk model gelijk mee te laten stemmen, weegt de fusie‑methode hun bijdragen op basis van hoe goed ze presteren tijdens validatie. Het resultaat is een enkele, verscherpte risico‑inschatting voor elke vrouw. Over meerdere testgroepen bereikte deze aanpak ongeveer 99,9% nauwkeurigheid, identificeerde alle hoogrisicogevallen (perfecte recall) en behaalde een ideale score op een standaard maat voor diagnostische kwaliteit (AUC‑ROC = 1,00), wat suggereert dat het zelden kanker miste en tegelijk onnodige alarmen vermeed.
De zwarte doos openen voor artsen
Aangezien artsen moeten begrijpen waarom een algoritme een patiënt als hoog risico markeert, voegde het team uitlegbare AI‑tools toe genaamd SHAP en LIME. Deze methoden ontleden elke voorspelling en tonen welke factoren de beslissing richting “kanker” of “geen kanker” duwden. Ze bevestigden dat Schiller-, Hinselmann‑ en cytologie‑uitslagen de sterkste risicodrijvers waren, met leeftijd, aantal seksuele partners, roken en eerdere infecties die ook belangrijke rollen speelden. Ten slotte verpakten de onderzoekers het model in een webgebaseerde applicatie die klinieken in realtime kunnen gebruiken: medewerkers voeren patiëntgegevens in, het systeem geeft een risico‑score terug, en het uitlegpaneel licht de belangrijkste redenen achter die score toe.
Wat dit betekent voor patiënten en klinieken
Dit werk toont aan dat AI, wanneer die doordacht is ontworpen en transparant wordt uitgelegd, routinematige klinische en gedragsgegevens kan omzetten in een krachtig vroegwaarschuwingssysteem voor baarmoederhalskanker. Het model vervangt geen biopsies of deskundig oordeel, maar het kan overbelaste klinieken helpen snel de vrouwen te signaleren die het meest behoefte hebben aan vervolgonderzoek, vooral in settings met beperkte middelen. Met grotere en meer diverse datasets in de toekomst, en door de aanpak uit te breiden naar andere typen gezondheidsdata, zouden dergelijke hulpmiddelen een integraal onderdeel van de dagelijkse screening kunnen worden en duizenden te voorkomen sterfgevallen helpen voorkomen.
Bronvermelding: Islam, O., Assaduzzaman, M., Akter, S. et al. Enhanced cervical cancer diagnosis using a novel Bayesian fusion ensemble method with explainable AI. Sci Rep 16, 12306 (2026). https://doi.org/10.1038/s41598-026-35334-7
Trefwoorden: screening op baarmoederhalskanker, medische AI, machine learning, gezondheid van vrouwen, vroegdetectie