Clear Sky Science · it
Predizione interpretabile con machine learning della tracheostomia dopo craniotomia per emorragia intracerebrale sopratentoriale
Perché è importante per pazienti e famiglie
Quando una persona subisce un grave tipo di ictus dovuto a sanguinamento nel cervello, spesso necessita di un intervento neurochirurgico d’urgenza e di ventilazione meccanica. Una delle decisioni più difficili a letto del malato per medici e famiglie è stabilire se il paziente avrà poi bisogno di un foro nel collo, chiamato tracheostomia, per supportare la respirazione a lungo termine. Questo studio mostra come una forma interpretabile di intelligenza artificiale possa stimare quel rischio precocemente, usando solo poche misure mediche routinarie, e trasformarlo in uno strumento semplice da usare al letto del paziente.
Emorragia cerebrale grave e supporto respiratorio
Il sanguinamento nella parte superiore del cervello, noto come emorragia intracerebrale sopratentoriale, è uno dei tipi di ictus più pericolosi. Molti di questi pazienti in Cina e altrove vengono sottoposti a craniotomia per rimuovere il sangue e ridurre la pressione. Anche dopo l’intervento, quasi la metà finirà per necessitare di supporto respiratorio prolungato, e una larga frazione riceve una tracheostomia per rendere la ventilazione più sicura e confortevole. Finora i medici dovevano fare affidamento sull’esperienza e su punteggi generici per l’ictus non specificamente tarati su questo gruppo chirurgico, rendendo difficile fornire indicazioni chiare alle famiglie o pianificare le risorse di terapia intensiva.
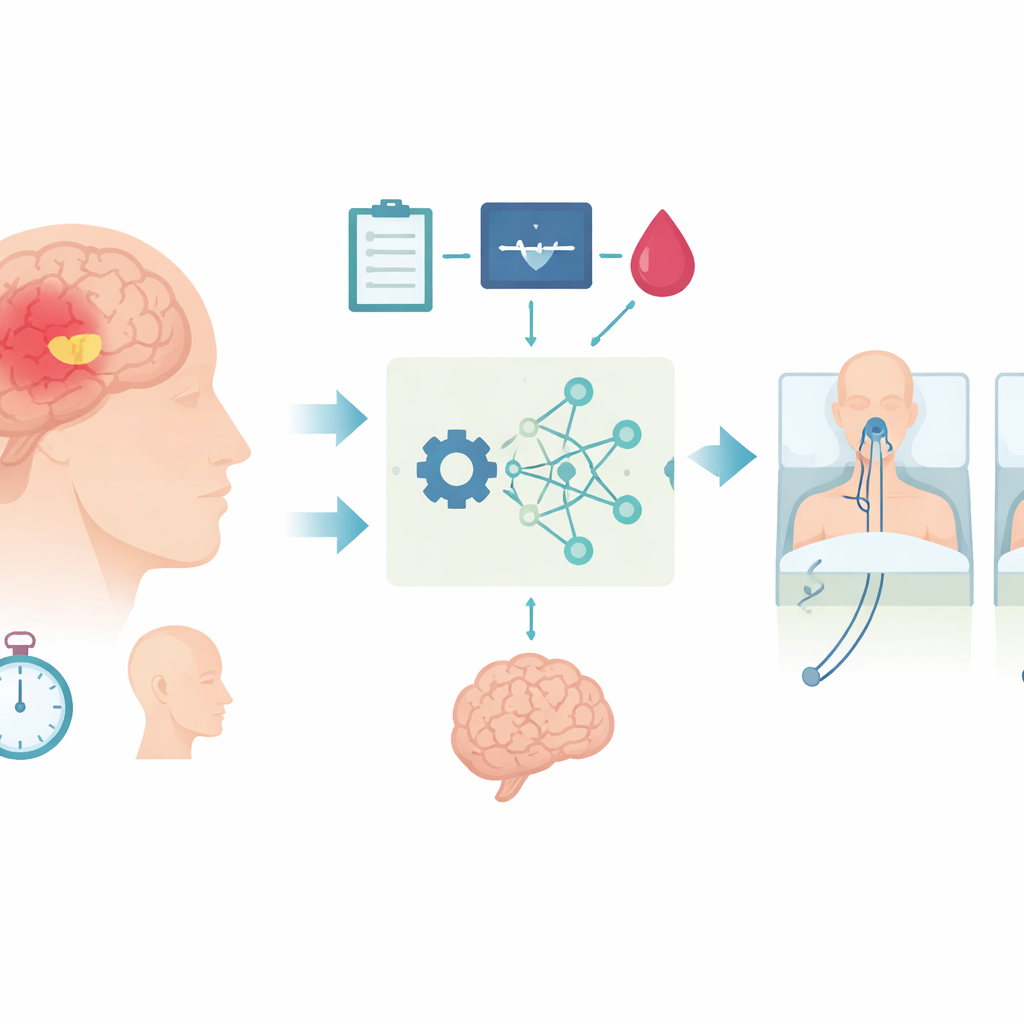
Trasformare dati di routine in uno strumento predittivo
I ricercatori hanno raccolto dati da due ospedali su 924 adulti che avevano questo tipo di emorragia cerebrale e poi erano stati operati. Hanno esaminato informazioni di base già raccolte nella prima giornata di cura: età, livello di coscienza secondo la Glasgow Coma Scale, dimensione dell’ematoma cerebrale, durata dell’operazione e un comune valore ematico chiamato bicarbonato sierico, che riflette l’equilibrio acido–base dell’organismo. Utilizzando un approccio di selezione stepwise, hanno trovato che questi cinque fattori contenevano la maggior parte delle informazioni utili per prevedere se un paziente avrebbe poi ricevuto una tracheostomia.
Come funziona il modello interpretabile di AI
Con questi cinque elementi, il team ha addestrato tre diversi modelli informatici: un modello statistico standard, una foresta casuale (random forest) e un metodo ad albero più avanzato chiamato extreme gradient boosting. Hanno messo a punto con cura ogni modello e li hanno testati usando la cross-validazione sui dati dell’ospedale principale, quindi hanno verificato le prestazioni anche sui pazienti del secondo ospedale. Tutti e tre i metodi sono stati bravi a distinguere i pazienti a rischio elevato da quelli a rischio basso, ma il modello di gradient boosting ha offerto il miglior equilibrio tra accuratezza e attendibilità delle stime di rischio, e ha fornito il massimo beneficio clinico potenziale quando i risultati sono stati valutati nel modo in cui un medico li userebbe realmente a letto del paziente.
Rendere trasparente la scatola nera
Una preoccupazione comune sull’intelligenza artificiale in medicina è che si comporti come una scatola nera, dando risposte senza spiegazioni. Per evitare questo, i ricercatori hanno usato una tecnica chiamata SHAP che scompone ogni previsione nelle contribuzioni dei cinque input. Nell’insieme, punteggi di coscienza più bassi e ematomi cerebrali più grandi sono stati i fattori che più hanno spinto verso la necessità di una tracheostomia, seguiti da età maggiore, durata dell’intervento più lunga e livelli di bicarbonato più bassi. Per i singoli pazienti, lo strumento può mostrare un’immagine semplice a barre che evidenzia come ciascun fattore abbia aumentato o diminuito il rischio personale, offrendo a clinici e famiglie una spiegazione intuitiva invece di un numero fine a sé stesso.
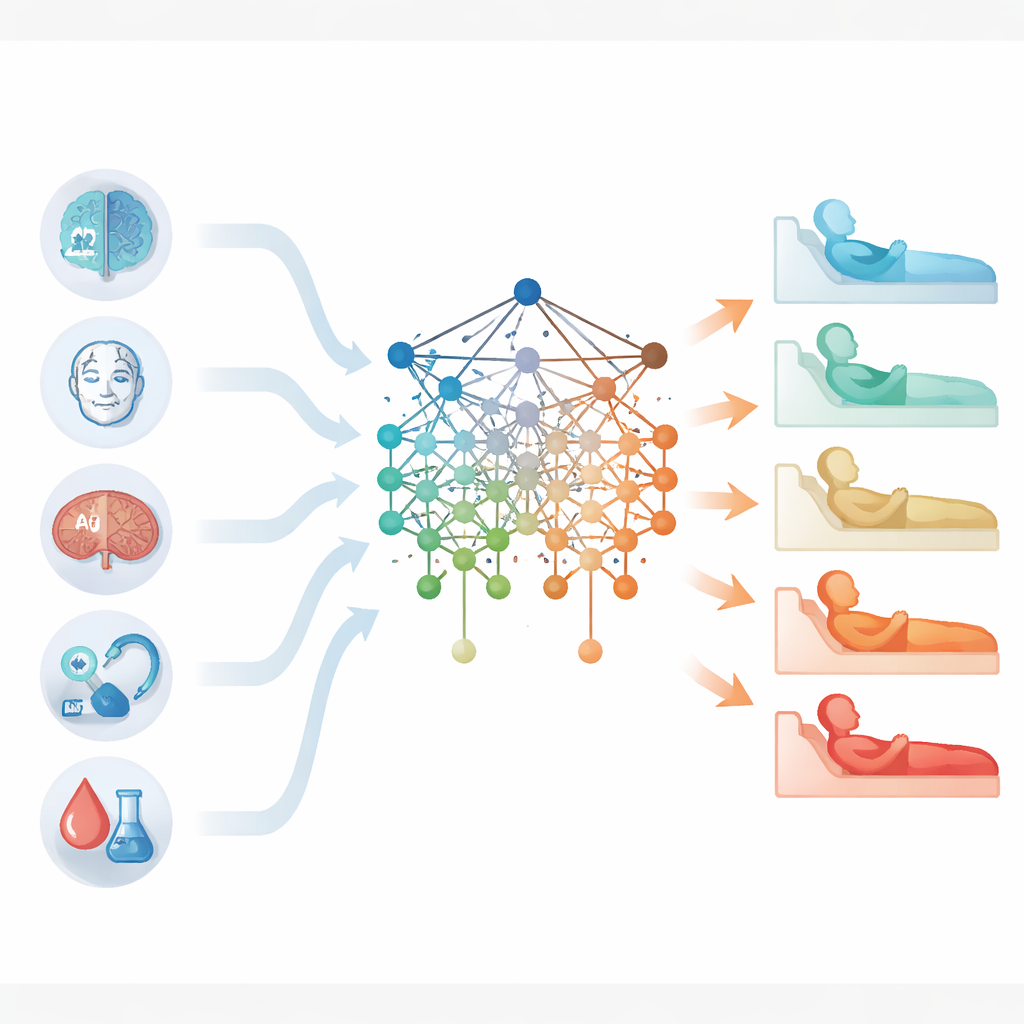
Dal modello di ricerca allo strumento da letto del paziente
Per rendere il loro lavoro utilizzabile nella pratica quotidiana, gli autori hanno costruito un calcolatore web gratuito. Un clinico può inserire l’età del paziente, il punteggio della Glasgow Coma Scale, la dimensione dell’ematoma, la durata dell’operazione e il livello di bicarbonato, e lo strumento restituisce una probabilità stimata che il paziente avrà bisogno di una tracheostomia, insieme a una spiegazione visiva. Sebbene lo studio presenti limiti — è retrospettivo, proviene da una sola regione e non include ancora i cambiamenti a lungo termine nelle condizioni del paziente — dimostra che un piccolo set trasparente di fattori può catturare gran parte del rischio.
Che cosa significa per le decisioni di cura
In termini semplici, lo studio conclude che un modello spiegabile di AI che utilizza solo cinque misure di routine può fornire una stima precoce affidabile del fatto che un paziente sottoposto a chirurgia cerebrale per un grave sanguinamento sia probabilmente destinato a necessitare di una tracheostomia. Questo tipo di strumento non può sostituire il giudizio medico, ma può supportare conversazioni più informate con le famiglie, aiutare a pianificare il personale e le attrezzature nelle unità di terapia intensiva e guidare studi futuri su quando eseguire la tracheostomia. Con ulteriori test in altri ospedali, potrebbe diventare parte della cura standard per alcuni dei pazienti con ictus più gravi.
Citazione: Qiao, F., Xue, X., Yu, H. et al. Explainable machine learning prediction of tracheostomy after craniotomy for supratentorial intracerebral hemorrhage. Sci Rep 16, 11495 (2026). https://doi.org/10.1038/s41598-026-41953-x
Parole chiave: ictus, tracheostomia, chirurgia cerebrale, machine learning, terapia intensiva