Clear Sky Science · fr
Performance des algorithmes de prédiction du risque de cancer du sein selon les systèmes de mammographie dans le programme de dépistage britannique
Pourquoi cela compte pour les femmes et les familles
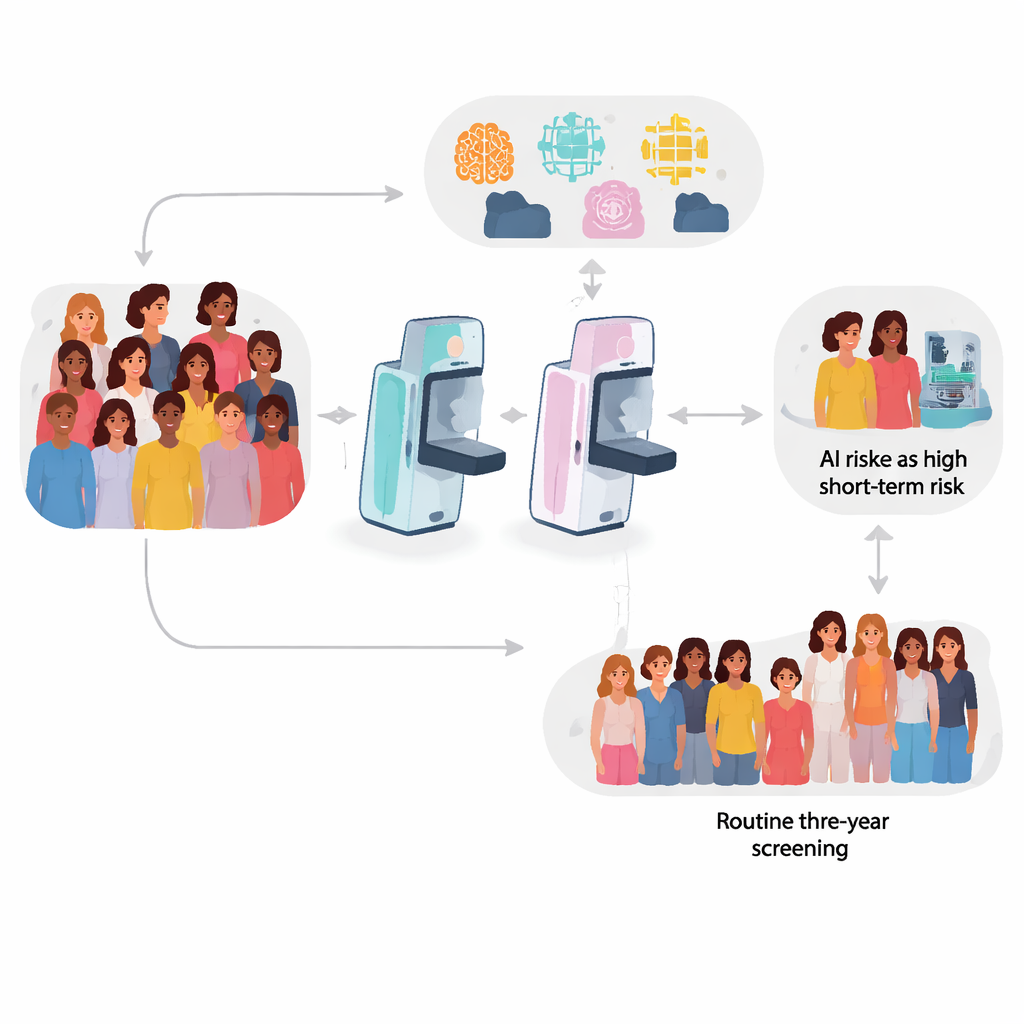
Le dépistage du sein sauve des vies en détectant les cancers précocement, pourtant de nombreuses tumeurs apparaissent encore dans les années entre deux mammographies de routine, souvent à un stade plus avancé. Cette étude pose une question simple mais importante : l’intelligence artificielle (IA) peut‑elle analyser une mammographie « normale » et signaler discrètement des femmes réellement à haut risque à court terme, afin qu’on leur propose des contrôles supplémentaires avant qu’un cancer ne se développe et ne se propage ?
Voir davantage sur une mammographie normale
La plupart des programmes nationaux de dépistage, y compris celui du Royaume‑Uni, invitent les femmes à une mammographie tous les trois ans. Si rien de suspect n’est détecté, on leur annonce que l’examen est « négatif » et elles reprennent leur vie habituelle. Pourtant, environ 30 % des cancers du sein chez les femmes dépistées sont des « cancers intercurrents » qui surviennent entre les visites programmées et ont tendance à avoir un pronostic plus défavorable. Récemment, des systèmes d’IA puissants ont appris à analyser des mammographies qui paraissent normales aux lecteurs humains et à attribuer à chaque femme un score de risque à court terme. L’idée est d’utiliser cette information cachée pour personnaliser la fréquence du dépistage et déterminer qui devrait se voir proposer des examens plus sensibles comme l’IRM ou la mammographie avec produit de contraste.
Mettre quatre outils d’IA à l’épreuve
Les chercheurs ont examiné 112 621 mammographies de dépistage « négatives » provenant de deux centres du NHS Breast Screening Programme en Angleterre, couvrant une ronde complète de trois ans de 2014 à 2017 et en suivant les femmes pendant cinq ans. Les deux sites utilisaient des appareils de mammographie numérique différents (Philips et GE), reflétant la variation du monde réel. Pendant le suivi, 1 225 femmes ont développé un cancer du sein, dont 396 cancers intercurrents et d’autres cancers détectés au tour de dépistage suivant. Quatre algorithmes de risque d’IA de premier plan — trois commerciaux et un modèle académique — ont été exécutés localement sur chaque mammographie pour générer un score de risque de cancer futur, et leurs performances ont été comparées.
Quelle était la capacité des algorithmes à repérer des cancers futurs
Tous les quatre systèmes d’IA ont pu différencier, mieux que le hasard, les femmes qui allaient ou n’allaient pas développer un cancer, mais leurs performances n’étaient pas équivalentes. Un algorithme (étiqueté DL‑1) a montré de façon régulière les meilleures performances, tandis qu’un autre (DL‑3) était à la traîne. Lorsque l’équipe s’est concentrée sur les cancers intercurrents — ceux apparaissant peu après un examen « normal » — le meilleur modèle a atteint des niveaux de précision similaires, voire supérieurs, à ceux d’études antérieures utilisant un seul algorithme. Fait important, trois des quatre outils se comportaient de façon similaire sur les images Philips et GE, ce qui suggère qu’ils peuvent gérer au moins certaines différences de matériel d’imagerie, bien qu’un algorithme ait nettement moins bien performé sur l’un des systèmes.
Que se passe‑t‑il si l’on agit sur les scores de risque les plus élevés ?
La question pratique pour les services de dépistage est de savoir combien de femmes rappeler sur la base des scores d’IA. Les chercheurs ont donc examiné des seuils cliniquement pertinents. Si seules les 4 % de femmes présentant les scores de risque les plus élevés (selon chaque outil) étaient sélectionnées pour une attention supplémentaire, les deux meilleurs algorithmes réunis capteraient environ un cancer futur sur cinq et plus d’un quart des cancers intercurrents. Lorsqu’on élargissait le seuil pour inclure les 14 % des scores de risque les plus élevés — plus proche des taux de rappel observés dans certains programmes nord‑américains — le rendement doublait à peu près : le modèle le plus performant identifiait environ 42 % de tous les cancers futurs et la moitié des cancers intercurrents. Cependant, chaque algorithme avait tendance à signaler un sous‑ensemble de cancers en partie différent, avec relativement peu de chevauchement, ce qui laisse entendre que des approches ensemblistes ou multi‑outils pourraient détecter plus de tumeurs que n’importe quel modèle isolé.

Forces, limites et prochaines étapes
Ce travail se distingue parce qu’il utilise des données complètes et de routine de deux grands centres de dépistage du NHS plutôt qu’un échantillon de recherche étroitement sélectionné, et c’est la première évaluation côte à côte de plusieurs outils d’IA nommés dans le contexte britannique. En même temps, il existe des limites. Les femmes porteuses d’implants ou présentant des vues d’imagerie non standard ont été exclues, et l’étude ne concernait que deux marques de mammographes, de sorte que les performances sur d’autres équipements ou au sein de différents groupes ethniques restent incertaines. Comme l’analyse était rétrospective, certains cancers qui auraient pu être détectés plus tôt grâce à une imagerie supplémentaire basée sur le risque n’ont pas été comptés, ce qui signifie que le bénéfice réel pourrait être supérieur à celui rapporté.
Ce que cela signifie pour le dépistage du sein à l’avenir
Pour un lecteur non spécialiste, la conclusion est que l’IA moderne peut effectivement détecter des signes avant‑coureurs dans des mammographies « normales » qui prédisent quelles femmes sont plus susceptibles de développer un cancer du sein à court terme, en particulier les cancers intercurrents difficiles à attraper précocement. Les meilleurs algorithmes pourraient, en principe, permettre aux programmes de dépistage de proposer des examens plus fréquents ou plus sensibles à un petit groupe de femmes à risque plus élevé, tandis que les autres continueraient avec des contrôles tous les trois ans. Toutefois, les différences entre les outils, et entre les systèmes d’imagerie, montrent qu’aucun modèle d’IA unique n’est prêt à être adopté partout sans tests rigoureux. Les auteurs plaident pour de grands essais prospectifs utilisant plusieurs algorithmes, ainsi que pour un ajustement fin aux scanners et aux populations locales, avant que le dépistage du sein guidé par le risque et l’IA puisse devenir un soin de routine en toute sécurité.
Citation: Rothwell, J., Payne, N., Kilburn-Toppin, F. et al. Performance of breast cancer risk prediction algorithms across mammography systems in the UK screening programme. npj Digit. Med. 9, 330 (2026). https://doi.org/10.1038/s41746-026-02507-7
Mots-clés: dépistage du cancer du sein, intelligence artificielle, mammographie, prédiction du risque, cancers intercurrents