Clear Sky Science · es
PRDM1 restringe la progresión del cáncer de vejiga y aumenta la quimiosensibilidad al suprimir la desubiquitinación de CDC6 mediada por OTUD6A
Por qué esta investigación importa para los pacientes
El cáncer de vejiga es frecuente y a menudo se trata con fármacos quimioterápicos como gemcitabina y cisplatino. Sin embargo, muchos tumores no responden bien o desarrollan resistencia rápidamente, dejando a los pacientes con pocas opciones. Este estudio descubre un freno protector interno en las células de la vejiga, una proteína llamada PRDM1, que ralentiza el crecimiento tumoral y mejora la eficacia de la quimioterapia. Comprender cómo funciona este freno —y cómo los tumores lo desactivan— podría abrir nuevas vías para predecir la respuesta al tratamiento y diseñar terapias más inteligentes.
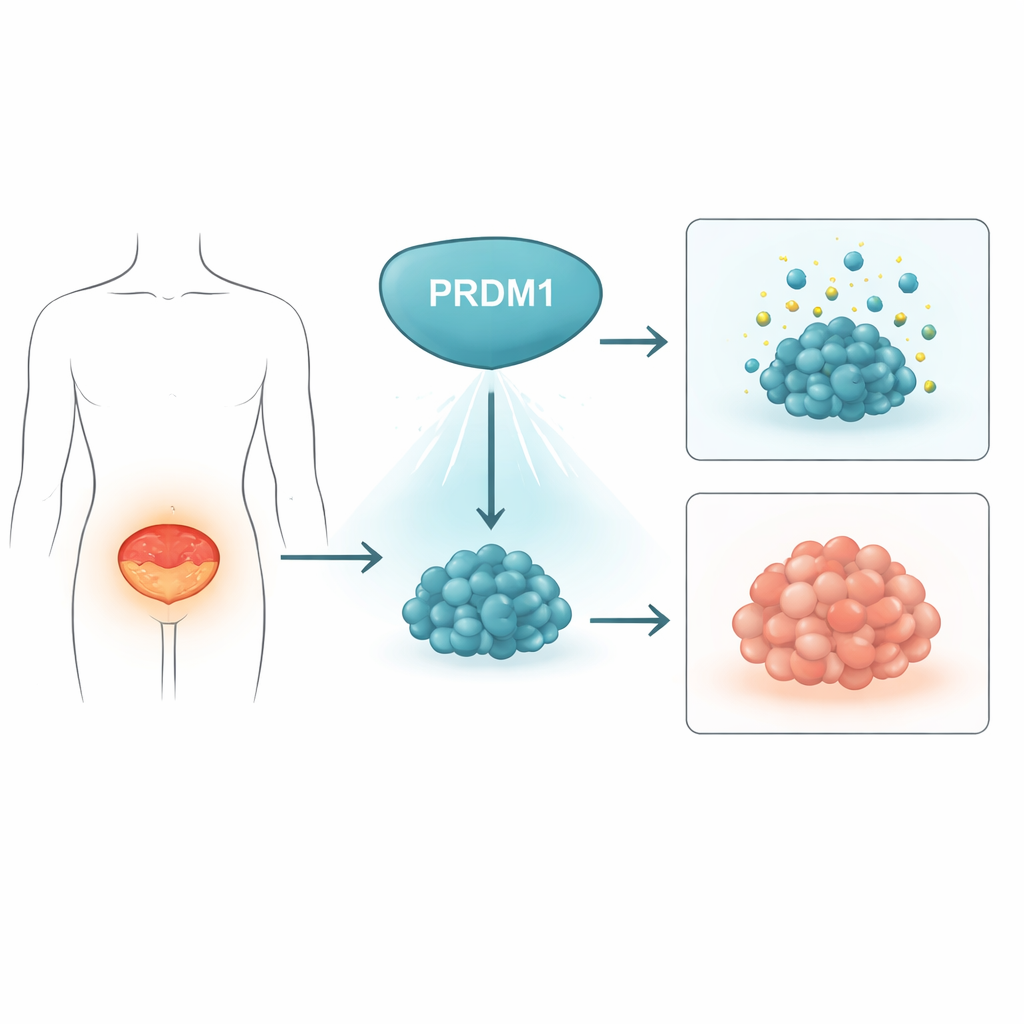
Un freno natural sobre los tumores de vejiga
Los investigadores se preguntaron primero si PRDM1, un gen conocido por controlar el desarrollo de células inmunitarias, también podría influir en el cáncer de vejiga. Al examinar 48 pares de tumores humanos de vejiga y tejido normal adyacente, encontraron que los niveles de la proteína PRDM1 eran consistentemente más bajos en los tumores que en el revestimiento vesical sano. Grandes bases de datos públicas de cáncer mostraron el mismo patrón a nivel de ARN. En un modelo de ratón en el que el cáncer de vejiga se induce con el tiempo mediante un producto químico en el agua potable, los niveles de PRDM1 disminuyeron progresivamente a medida que el tejido normal se volvía canceroso. En conjunto, estos datos sugieren que PRDM1 actúa normalmente como un freno sobre la formación tumoral y se desactiva a medida que se desarrolla el cáncer de vejiga.
Ralentizando el crecimiento celular y la división celular
Para explorar qué hace PRDM1 dentro de las células de cáncer de vejiga, el equipo utilizó herramientas genéticas para reducir o aumentar la expresión del gen. Cuando disminuyeron PRDM1 en líneas celulares de cáncer de vejiga, las células se multiplicaron más rápido, formaron más colonias y dieron lugar a tumores más grandes en ratones. La eliminación completa de PRDM1 mediante edición genética CRISPR produjo efectos similares. En contraste, forzar a las células a producir más PRDM1 ralentizó su crecimiento en cultivo y condujo a tumores mucho más pequeños en modelos animales, junto con niveles más bajos del marcador de proliferación celular Ki-67. Un análisis detallado del ciclo celular mostró que el exceso de PRDM1 causó un retraso cuando las células intentaban pasar de la mitosis a la siguiente fase de crecimiento, lo que indica que la proteína ayuda a controlar la división celular.
Haciendo que la quimioterapia sea más efectiva
Como el éxito de la quimioterapia depende en gran medida de hasta qué punto los fármacos dañan el ADN tumoral y desencadenan la muerte celular, los autores investigaron si PRDM1 afecta la sensibilidad a los fármacos. Las células sin PRDM1 fueron más difíciles de matar con gemcitabina o cisplatino, requiriendo dosis más altas para lograr el mismo efecto, mientras que las células con exceso de PRDM1 se volvieron más sensibles. Las células deficientes en PRDM1 mostraron menos daño en el ADN y menos células en proceso de muerte tras el tratamiento, mientras que las células con sobreexpresión de PRDM1 mostraron más roturas de ADN y niveles superiores de marcadores apoptóticos. El estudio también examinó una vía clave de señalización por daño en el ADN conocida como la vía ATR–Chk1, que ayuda a las células a sobrevivir a la quimioterapia. La pérdida de PRDM1 potenció esta señal de supervivencia, mientras que el aumento de PRDM1 la atenuó. En modelos tumorales en ratones, los tumores con altos niveles de PRDM1 respondieron mejor a la gemcitabina, y restaurar PRDM1 en células resistentes a fármacos revirtió parcialmente la resistencia.
Descubriendo una vía de control en tres pasos
Profundizando, los científicos identificaron una cadena molecular que conecta PRDM1 con el crecimiento celular y la respuesta a los fármacos. En trabajos previos habían mostrado que una enzima llamada OTUD6A estabiliza otra proteína, CDC6, que participa en el inicio de la replicación del ADN y en la activación de la señalización por daño en el ADN. Aquí descubrieron que PRDM1 no altera el mensaje genético de CDC6, sino que promueve su destrucción por la maquinaria de eliminación de proteínas de la célula. PRDM1 reduce los niveles de OTUD6A, lo que conduce a más etiquetas químicas en CDC6 que lo marcan para su degradación. Cuando OTUD6A o CDC6 se redujeron experimentalmente, contrarrestaron la ventaja de crecimiento y la resistencia a fármacos causada por la baja de PRDM1. A la inversa, aumentar OTUD6A o CDC6 pudo deshacer los beneficios de tener altos niveles de PRDM1. Los análisis de muestras de pacientes confirmaron esta relación: los tumores presentaron en general PRDM1 bajo pero OTUD6A y CDC6 altos, y los niveles de estas proteínas estaban fuertemente correlacionados.
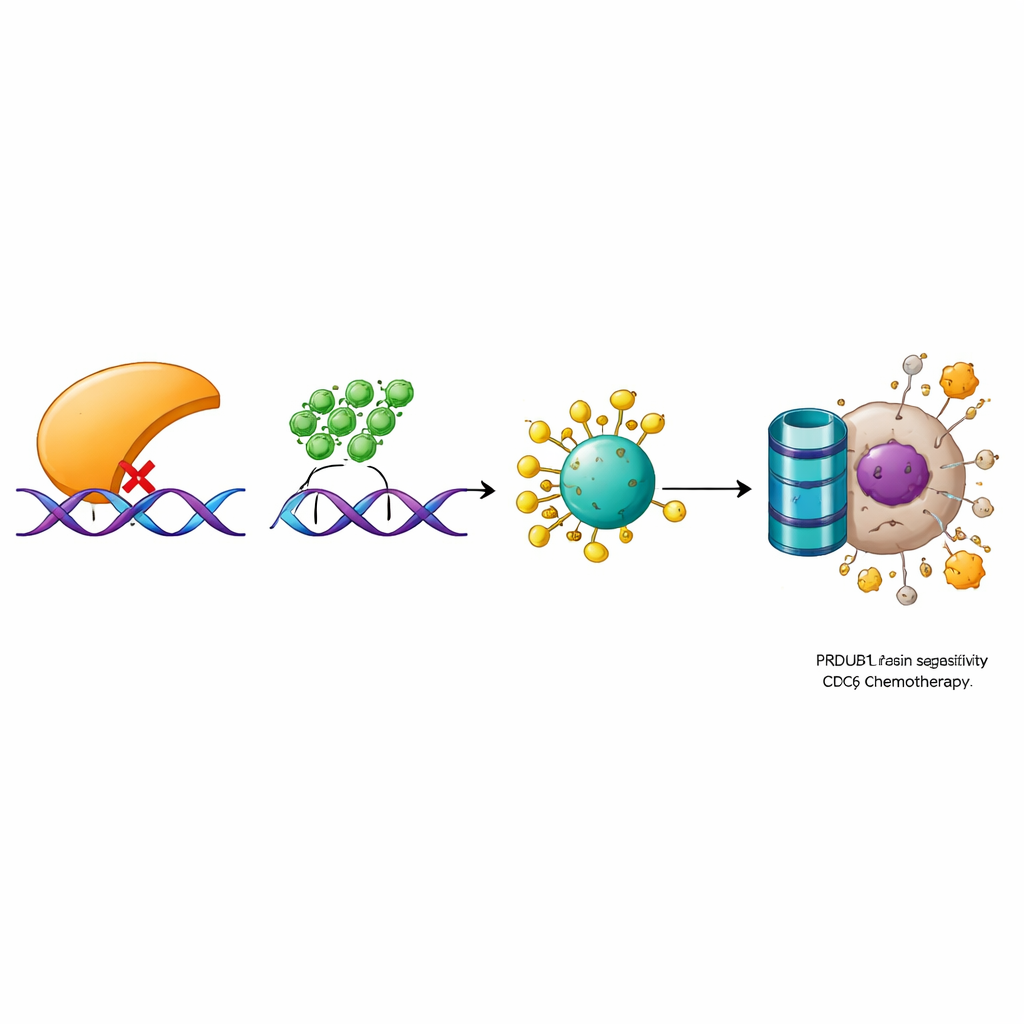
Qué podría significar esto para tratamientos futuros
En conjunto, el estudio describe una vía clara en la que PRDM1 frena el cáncer de vejiga y potencia la respuesta a la quimioterapia al reducir OTUD6A, lo que a su vez permite que la célula degrade CDC6. Sin este freno, CDC6 se acumula, la división celular se acelera y las células tumorales se vuelven más hábiles para sobrevivir a fármacos que dañan el ADN. Para los pacientes, estos hallazgos sugieren que medir los niveles de PRDM1, OTUD6A y CDC6 en los tumores podría ayudar a predecir la eficacia de la quimioterapia. A más largo plazo, podrían desarrollarse fármacos que restauren la actividad de PRDM1 o bloqueen OTUD6A o CDC6 para re-sensibilizar cánceres de vejiga resistentes y mejorar los resultados del tratamiento.
Cita: Cui, J., Chen, S., Liu, X. et al. PRDM1 restricts bladder cancer progression and enhances chemosensitivity by suppressing OTUD6A-mediated deubiquitination of CDC6. Cell Death Dis 17, 247 (2026). https://doi.org/10.1038/s41419-026-08498-3
Palabras clave: cáncer de vejiga, quimiorresistencia, PRDM1, CDC6, OTUD6A