Clear Sky Science · zh
术前淋巴细胞特征可预测胰头十二指肠切除术后的胰瘘
这对面临胰腺手术的人为何重要
对于患有胰腺肿瘤的人来说,手术可能是唯一的治愈机会——但它也伴随风险。其中最严重的并发症之一是胰腺吻合口漏出,称为胰瘘。该问题会延长住院时间、引发感染,并可能推迟甚至阻断挽救生命的化疗。本研究提出了一个简单却有力的问题:术前的一次血液检测是否能揭示哪些人最有可能出现这种并发症,从而让医生提前准备并可能加以预防?
大手术后的危险性漏出
在被称为胰头十二指肠切除术(胰十二指肠切除术)的手术中,外科医生切除部分胰腺后,必须将残余胰腺与肠道重新连接,以便消化液安全流出。如果这一新连接发生漏出,胰酶会溢入腹腔,开始消化周围组织而非食物。该并发症——术后胰腺瘘——大约影响每十到三十名患者中的一名,是导致严重病情甚至死亡的主要原因之一。它也可能使整个癌症治疗方案脱轨,因为化疗需等患者恢复后才能开始——前提是他们能及时恢复。
现有预测工具的局限
外科医生已经使用一些评分系统,根据手术中观察到的因素估计胰瘘风险,比如胰腺质地软硬、主胰管宽度和失血量等。尽管这些评分有帮助,但部分依赖主观判断,且仅在患者已进入手术室后才可获得。术后通过血液或引流液检测到的炎症或酶水平等指标可以及早提示问题,但为时已晚,无法改变初始策略。作者认为,缺失的是在首次切开皮肤之前对每位患者生物学特征——尤其是其免疫系统——的清晰了解。
把免疫系统当作一张地图来读取
研究团队在IMMUNOPANC试验中招募了22名计划接受胰头十二指肠切除术的患者。术前,他们采集血样,使用一种前沿技术——质谱细胞术(mass cytometry)——同时检测单个免疫细胞上的数千个特征。研究重点是三类主要白细胞:自然杀伤细胞以及两类T细胞(CD8和CD4),这些细胞共同协调机体对损伤和感染的反应。随后,先进的计算方法根据细胞表面标志和活性将这些细胞分成数十个亚型,绘制出每位患者免疫景观的详细“地图”。一个专门设计的机器学习流程在不发生过拟合的前提下筛选众多变量,寻找能区分术后发生胰瘘与未发生胰瘘患者的细胞组合特征。
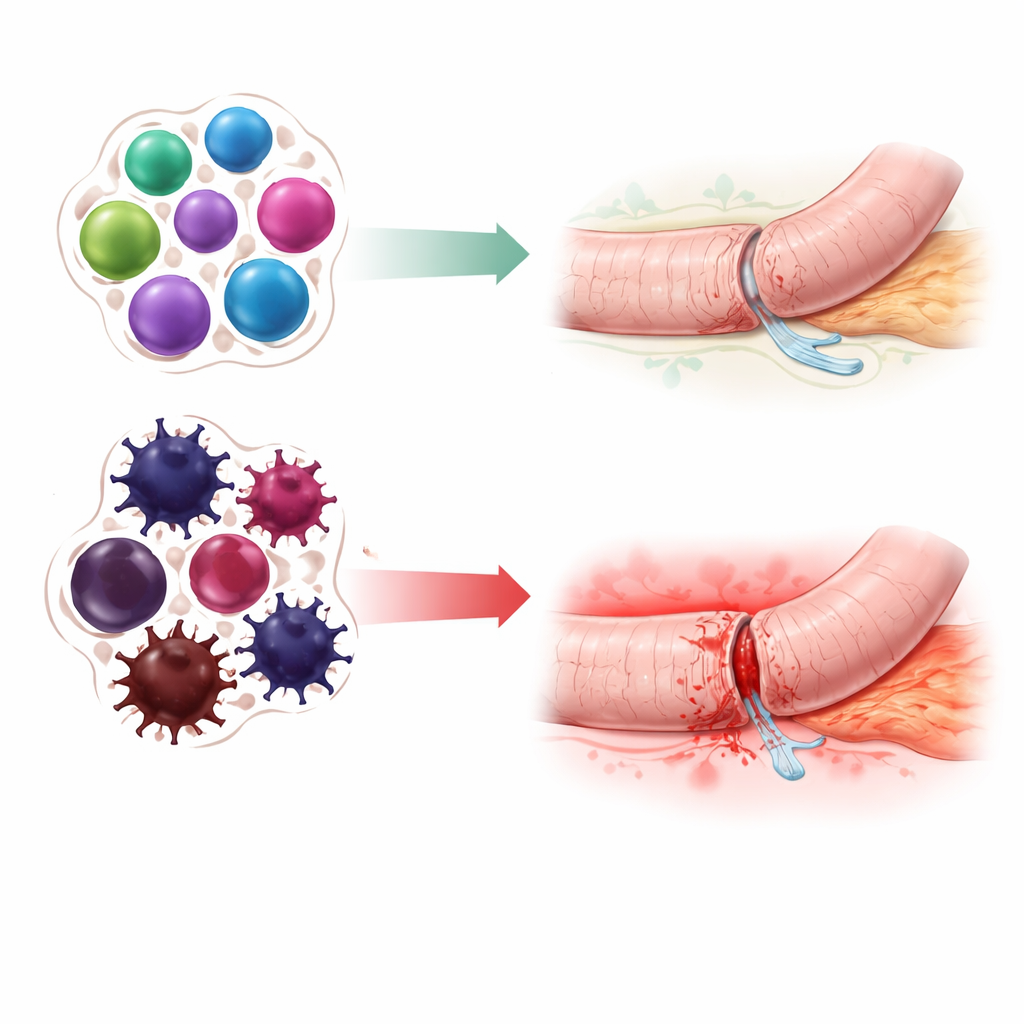
术前提示更高风险的“指纹”
22名患者中有8名随后出现了临床重要的胰瘘。算法识别出一组由11项组成的免疫特征——主要涉及特定类型的自然杀伤细胞和T细胞——在术前血样中可见。携带该特征的患者术后发生吻合口漏的可能性远高于未携带者。从技术上讲,使用这11个特征的简单逻辑回归模型能较好地区分高风险与低风险患者,其受试者工作特征曲线下面积为0.81。当将这一基于免疫的特征与现有的最佳外科风险评分结合时,预测性能进一步提升。作者观察到的模式指向一种免疫状态:细胞毒性活动过强、慢性炎症和免疫调节减弱——这些状况可能妨碍组织修复、使吻合口更脆弱并降低对继发感染的控制。
这对临床护理可能带来的影响
尽管样本量小且仍需独立验证,该研究提示未来可能通过一次术前抽血识别在生物学上易于对胰腺手术产生不良反应的患者。提前获知这些信息可能影响如何重建胰腺、患者监测的严密程度、是否采用额外的保护措施,甚至决定手术时机。它也为制定个性化的术前准备方案(如增强或温和重塑免疫功能)打开了大门。简而言之,作者得出结论:术前测得的免疫系统“指纹”或许能作为危险性漏出的早期预警,为医生在问题出现之前争取宝贵的干预机会。
引用: Garnier, J., Bellan, G., Palen, A. et al. Preoperative lymphocyte signature predicts pancreatic fistula after pancreatoduodenectomy. Commun Med 6, 158 (2026). https://doi.org/10.1038/s43856-026-01422-y
关键词: 胰腺手术, 术后胰腺瘘, 免疫谱, 机器学习, 外科并发症