Clear Sky Science · zh
将液体活检与突变特征结合以推进精准肿瘤学
为什么血液检测癌症“指纹”很重要
癌症常被描述为一种DNA疾病,但每位患者的肿瘤在遗传上各不相同,而且会随时间变化。这使医生难以选择合适的治疗方案,也难以及时判断肿瘤是否复发或对药物产生耐药。本文解释了一种有前景的方法,将一种简单的血液检测——液体活检,与被称为突变特征的DNA损伤详细模式相结合。二者合并后,可能使医生在患者整个病程中追踪肿瘤行为,并比以往更精确地定制治疗方案。 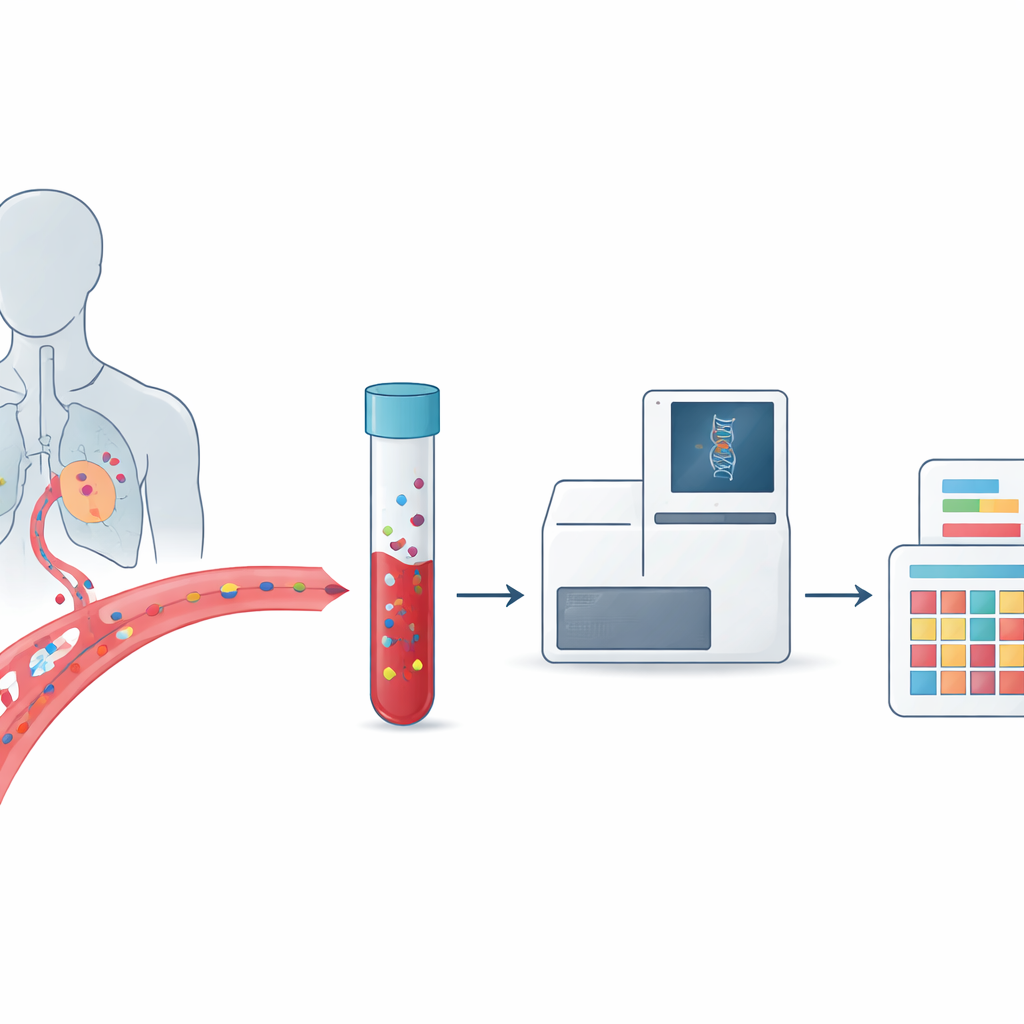
在一管血液中寻找癌症线索
传统的癌症活检需要通过手术或针刺取出一小块肿瘤组织,这可能很痛苦、有风险且不易重复。液体活检则走另一条路:它在血液和其他体液中寻找肿瘤脱落的痕迹。这些痕迹包括完整的肿瘤细胞和癌细胞死亡时释放的短片段DNA。由于血样可以定期采集并覆盖多个肿瘤部位,液体活检提供的是一幅关于肿瘤如何生长、转移和对治疗反应的动态影像,而不是一次性的静态快照。
从单个突变到整体损伤模式
目前大多数液体活检检测侧重于在一小组基因中识别特定突变,以指导靶向药物的使用。然而,并非所有肿瘤都携带此类“可药物作用”改变,且突变种类繁多的癌症可能会逃过固定基因面板的检测。过去十年中,强大的DNA测序工具揭示出癌症基因组中的突变并非随机分布:它们呈现可识别的模式,这些模式受诸如烟草烟雾、紫外线、错误的DNA修复或化疗本身等因素塑造。这些反复出现的模式被称为突变特征,像指纹一样反映了在肿瘤生命周期中损伤DNA的各种过程。
解读肿瘤的历史与薄弱环节
突变特征可以揭示癌症可能的起源以及哪些内部修复系统出现了故障。例如,吸烟者的肺癌常显示与烟草暴露相关的模式,而一些结肠癌带有错配修复缺陷的特征,这种缺陷也使它们对某些免疫疗法高度敏感。其他特征则指向一种称为同源重组的DNA修复通路的问题,这可能使肿瘤对铂类药物和PARP抑制剂特别敏感。细胞和动物模型中的实验研究已证实,许多环境化学物质和癌症治疗会留下独特的突变足迹,这些足迹与患者中观察到的模式相吻合,从而强化了特征与成因之间的联系。 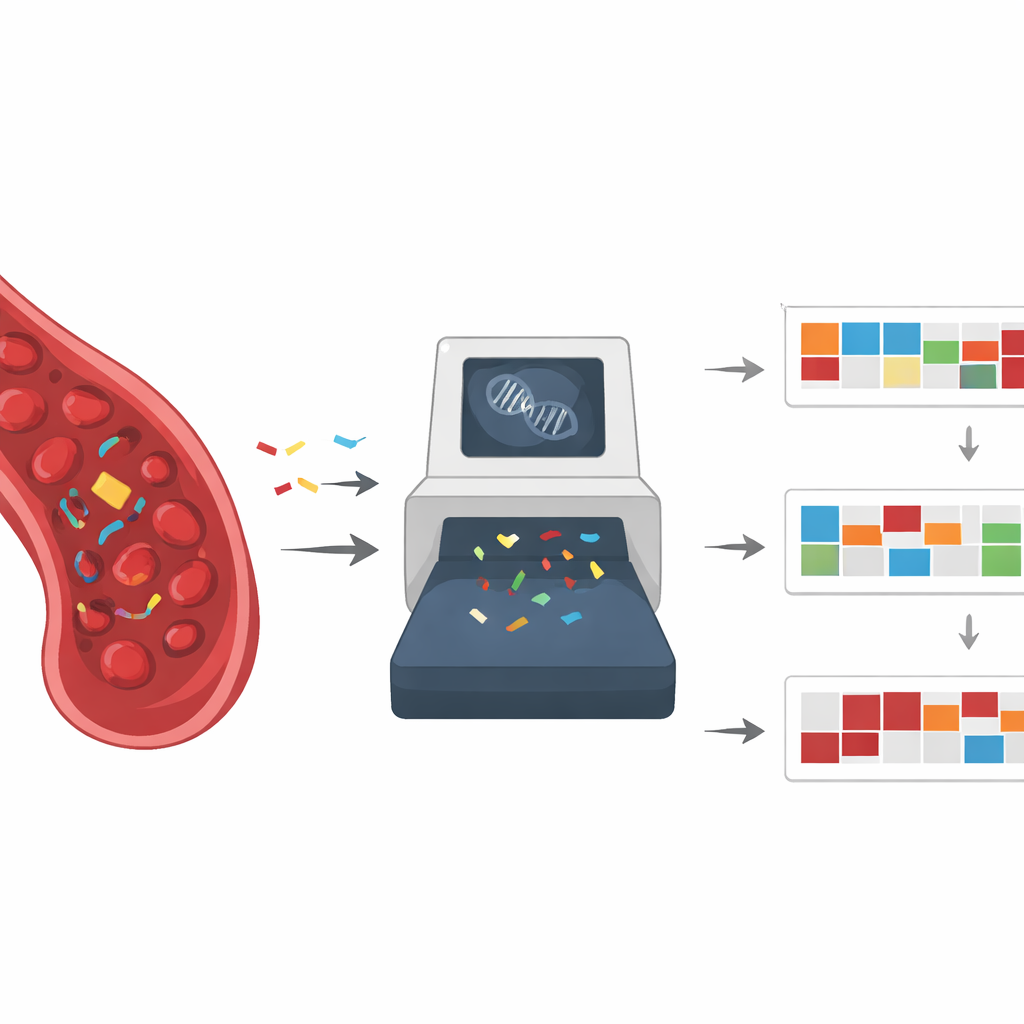
将基于血液的监测与DNA指纹结合
文章的核心观点是将液体活检与突变特征整合到一个框架中。通过对血液中肿瘤DNA片段进行广域、全基因组的测序,医生可以同时识别单个突变及产生这些突变的整体损伤模式。这有助于提高早期癌症检测的能力,帮助在疑难病例中定位起源组织,并在经典驱动突变缺失时仍然优化治疗选择。随访性、多次采血在数月或数年内可显示肿瘤何时转向新的突变过程,例如由持续用药触发的过程,从而提示出现耐药或第二例与治疗相关的癌症的风险。
走向日常应用的障碍
尽管前景可期,这种方法仍面临实际挑战。有些肿瘤进入血液的DNA非常少,使其信号难以检测。许多已知特征仍缺乏明确的生物学解释,部分模式可能受到不同测序平台技术特性的影响。与年龄相关的造血细胞变化会在血液DNA中引入自身的突变,进一步混淆结果。从血浆中提取特征的现有方法常依赖复杂的机器学习工具,这些工具需要大量训练数据集,并且大多在回顾性研究中测试,而非前瞻性临床试验。
对未来癌症治疗的可能意义
作者总结认为,将液体活检与突变特征整合最终可能把癌症护理从一系列一次性决策,转变为一个持续更新的过程。临床医生将不再仅仅依赖诊断时获取的组织活检,而可能在未来通过常规血液检测来跟踪患者肿瘤DNA损伤的演变“笔迹”。这能够优化筛查、改进诊断、指导治疗选择和排序,并在影像学可见之前检测到耐药。要实现这一愿景,需要标准化方法、严格的验证和更智能的计算模型,但这一概念指向了一个未来:癌症治疗不仅针对肿瘤当前的突变,而且还基于形成这些突变的作用力来制定决策。
引用: Carrasco, R., Dreij, K. Integrating liquid biopsy and mutational signatures to advance precision oncology. npj Precis. Onc. 10, 114 (2026). https://doi.org/10.1038/s41698-026-01337-w
关键词: 液体活检, 突变特征, 无细胞DNA, 精准肿瘤学, 癌症进化