Clear Sky Science · zh
在常见小鼠模型中,创伤后骨关节炎发作和进展期间对关节损伤的先天与适应性免疫反应的比较
为何关节损伤并非总有相同结局
许多人撕裂膝韧带或损伤半月板后会发展为疼痛且长期存在的骨关节炎——但也有与之非常相似损伤的人却不会。本文在小鼠中的研究提出了一个简单却重要的问题:除了机械性损伤外,关节内部发生了什么使得一些损伤走向慢性关节炎而另一些得以愈合?通过在不同类型的膝关节损伤后随时间追踪免疫细胞,研究者表明机体的炎性防御反应可以帮助预测,并可能驱动,创伤后骨关节炎是否会成立。
不同的膝关节损伤,不同的长期结局
团队使用了几种公认的小鼠模型来模拟常见的人类膝关节损伤。有些操作损伤了前交叉韧带(ACL),该韧带负责稳定膝关节,损伤方式包括手术切断或受控机械断裂。另一种手术导致内侧半月板不稳定,即在关节内侧的缓冲垫受损。两个对照组分别接受假手术(打开关节但保留关键结构)或轻度的ACL扭伤,该扭伤使韧带受压但不撕裂。在十周内,研究者反复在显微镜下检查关节组织,对软骨磨损、骨改变和关节滑膜炎症进行评分。
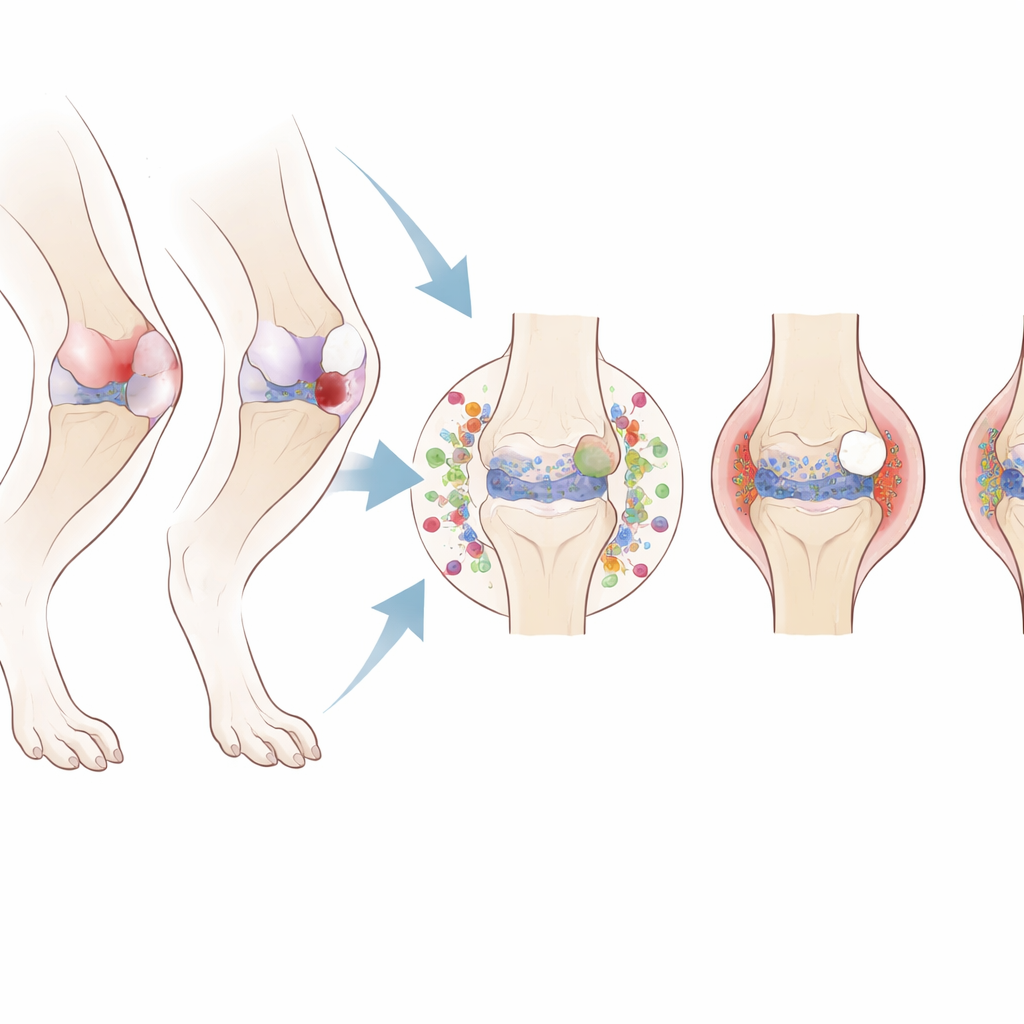
关节如何逐步退化
膝关节的结构性变化呈现出依受损组织不同而有差异的模式。无论是手术还是非手术的ACL断裂,都导致快速且严重的软骨损伤、关节边缘的骨赘形成以及骨‑软骨界面的侵蚀。相比之下,半月板损伤引起较慢、较温和的软骨磨损,但伴有更明显的下方骨质增厚和硬化。假手术和不撕裂的ACL扭伤仅引起轻微且出现较晚的改变。这些结果表明,单纯打开关节或短暂过载并不足以引发全面的创伤后骨关节炎;需对ACL或半月板造成实质性损伤。
免疫系统进入关节
为理解这些不同结局背后的生物学机制,研究者使用流式细胞术——一种先进的细胞计数方法——追踪关节滑膜、邻近淋巴结、脾脏和骨髓中的免疫细胞。所有损伤都会引起一定的早期炎症,但那些最终走向骨关节炎的关节表现出更强烈且更持久的反应。在ACL或半月板损伤后不久,大量循环单核细胞——可分化为促炎巨噬细胞的前体细胞——离开骨髓和脾脏并出现在受伤膝关节的滑膜中。它们在那里呈现促炎M1样表型,并在数周内保持升高。与此同时,与更具攻击性的免疫特征相关的某些辅助T细胞亚群(常称为Th1和Th17)在关节中积累,尤其是在ACL断裂后。
局部之火,溢出有限
人们可能会预期如此强烈的反应会蔓延到全身,但研究发现大部分反应都局限于受伤关节附近。脾脏和远端骨髓中免疫细胞的变化通常短暂,而滑膜和受伤腿旁的引流淋巴结显示出最明显且最持久的改变。有趣的是,ACL是通过手术还是机械载荷损伤的差异,远不如受损的组织类型重要。撕裂ACL的模型彼此表现相似,但与半月板模型差异很大,这强调了“你伤到什么组织”比“你如何伤到它”在塑造免疫反应和最终关节损伤模式上更为关键。
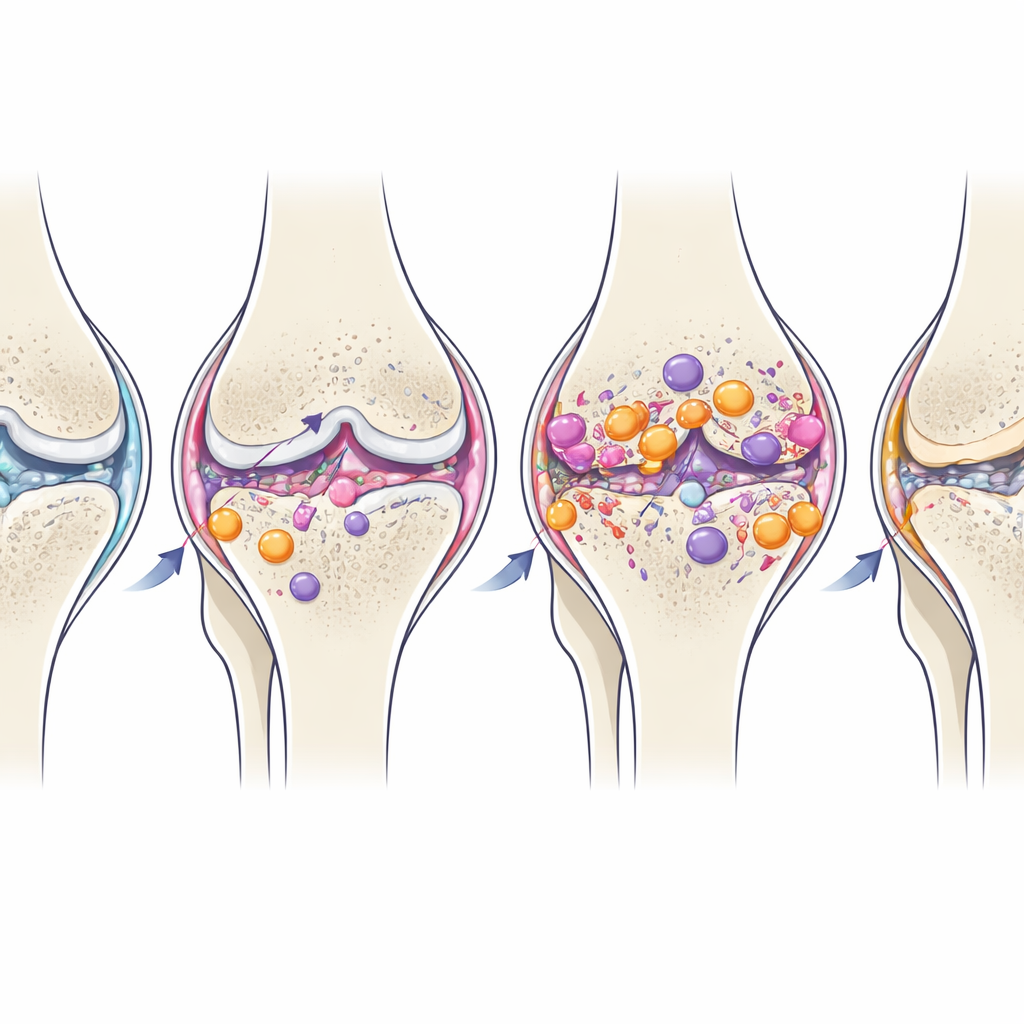
当炎症从帮助变为伤害
随着时间推移,关节内一部分驻留的巨噬细胞逐渐转向更为抚慰性的M2样表型,尽管结构性损伤持续恶化。这种自然的晚期转换表明关节试图消除炎症,但在创伤后骨关节炎中这一过程来得太晚或太弱,无法阻止持续的软骨丧失和骨重塑。关节中Th17型T细胞的持续升高,即使在初始损伤很久之后,暗示这些细胞可能有助于维持低烈度但长期存在的炎性环境。
这对受伤的膝盖意味着什么
对于一般读者想知道为何一个人的运动损伤会愈合而另一个人成为终生问题,这项工作提供了一个关键见解:免疫系统对损伤的早期局部反应可以帮助决定关节的命运。在这些小鼠模型中,最终导致创伤后骨关节炎的损伤以大量、持久涌入的促炎单核细胞和巨噬细胞以及在受伤膝周围倾斜的辅助T细胞反应为特征,而全身性参与仅为有限。这些发现指向了超越手术和康复的新治疗策略——例如在损伤后数日到数周内及时使用能够重新平衡关节驻留免疫细胞的药物,可能降低一次严重扭伤或撕裂演变为慢性骨关节炎的风险。
引用: Haubruck, P., Colbath, A.C., Blaker, C.L. et al. Comparison of innate and adaptive immune responses to joint injury during the onset and progression of post-traumatic osteoarthritis in common murine models. Sci Rep 16, 9767 (2026). https://doi.org/10.1038/s41598-026-40338-4
关键词: 创伤后骨关节炎, 膝关节损伤, 关节炎症, 免疫细胞, 小鼠模型