Clear Sky Science · zh
肿瘤内细菌定植驱动免疫激活并影响检查点抑制疗法的有效性
为何肿瘤中的微小“住客”重要
免疫疗法通过释放机体自身的免疫细胞对抗肿瘤,已彻底改变癌症治疗。然而许多患者仍难以获益,且难以预测谁会产生反应。本研究探讨了一个意想不到的影响因子:寄居在肿瘤内部的细菌。通过对小鼠肿瘤模型的研究,作者显示这些微小的住客能够改变肿瘤内外免疫系统的行为,进而影响一种广泛使用的免疫疗法——抗–PD-1——是奏效还是失效。
隐藏在肿瘤中的细菌
多年里,人们主要关注肠道中数万亿微生物及其如何影响整体免疫。近年来,科学家发现许多人类肿瘤也携带规模虽小但活跃的细菌群落。研究团队提出两个基本问题:常用的小鼠肿瘤模型是否也含有细菌?如果有,这些细菌是否真正影响肿瘤生长和治疗反应?他们比较了两种模型:MCA-205(一种肉瘤)和 MOC1(头颈癌模型)。通过基于 DNA 的检测、测序和培养方法,他们发现 MCA-205 肿瘤持续带有活细菌,而 MOC1 肿瘤则不带,即便置于细菌丰富的口腔部位也如此。在 MCA-205 中,随着肿瘤增大,细菌水平往往上升,暗示生长中的肿瘤为微生物提供了有利的生态位。
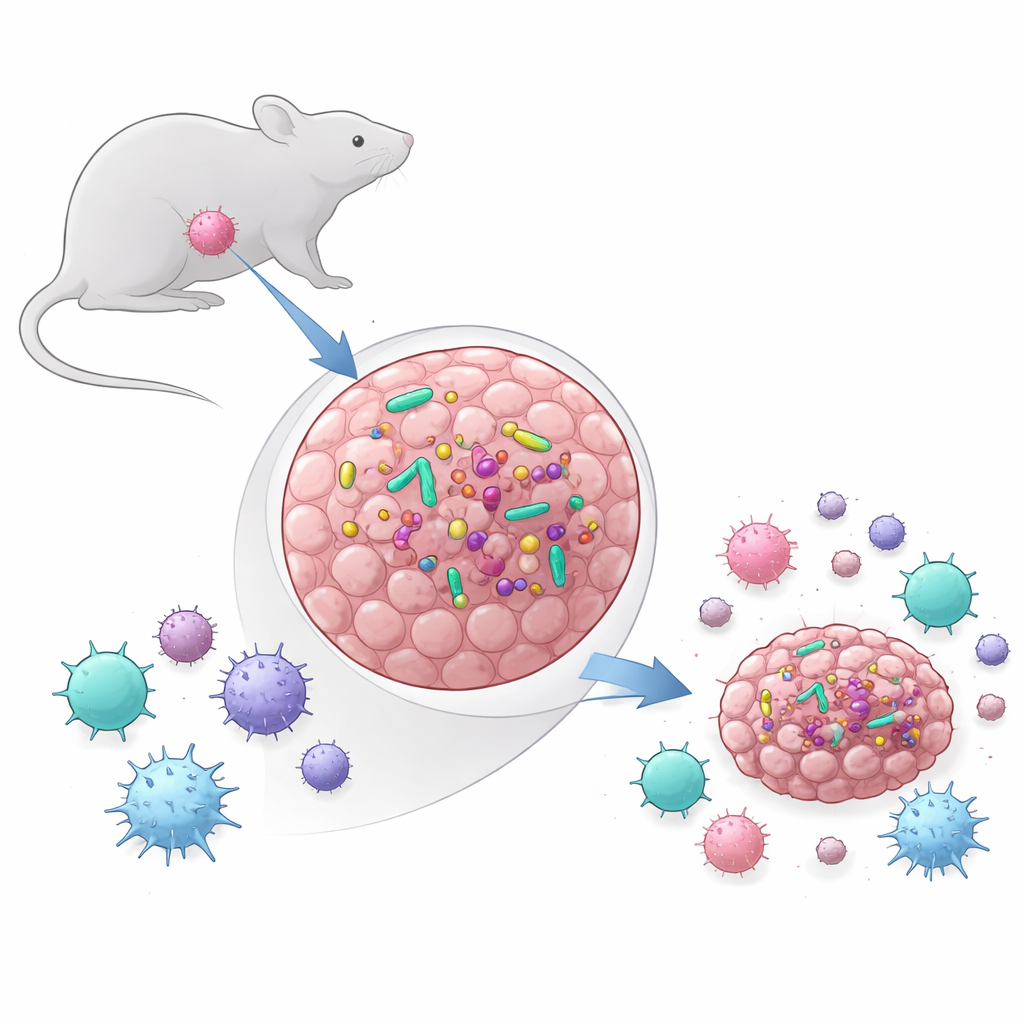
追踪这些微生物的来源
在肿瘤内发现细菌又引出另一个问题:这些入侵者来自皮肤、口腔还是肠道?通过比较肿瘤中的细菌 DNA 与粪便、皮肤拭子和口腔拭子样本,研究者发现肿瘤内的微生物群比肠道和口腔中丰富多样的生态系统更为简单且多样性较低。肿瘤中大多数细菌类型与胃肠道中观察到的有重叠,而与皮肤匹配的则相对较少。这提示细菌可能从肠道或口腔渗入血液并播散到肿瘤,只有某些物种能在肿瘤中持续存在。肿瘤中细菌群的组成与若干人类癌症中报告的相似,强化了这些小鼠模型可以模拟真实世界肿瘤–微生物相互作用的观点。
肿瘤细菌如何影响免疫治疗成败
研究的核心发现是:肿瘤内定植的细菌能决定抗–PD-1 疗法的成败。这种检查点抑制剂旨在重新激活疲惫的杀伤性 T 细胞。当研究组使用能渗入肿瘤、清除局部细菌但在很大程度上保留肠道定植的抗生素时,MCA-205 肿瘤对抗–PD-1 的反应显著下降。当广泛破坏肠道微生物群时,反应进一步降低。相比之下,从一开始就检测不到细菌的 MOC1 肿瘤中,抗生素对细菌负荷或治疗结果几乎无影响。在 MCA-205 中,对抗–PD-1 有反应并发生缩小的肿瘤通常含有比耐药肿瘤更多的细菌,将高肿瘤内细菌负荷与更好生长控制联系起来。
免疫战线内部的变化
为理解细菌如何倾斜免疫平衡,研究者检查了肿瘤内外的免疫细胞。当用能穿透肿瘤的抗生素清除肿瘤内细菌后,浸润肿瘤的杀手型 CD8 T 细胞减少,这类细胞与调节性 T 细胞的比例转向抑制一方。树突状细胞——拾取肿瘤物质并激活 T 细胞的“侦察兵”——数量也下降,且活化迹象减弱。有趣的是,仅仅将一个无害的大肠杆菌菌株额外接种入肿瘤,或在关键免疫细胞中破坏主要的微生物感知通路(MyD88),并不能增强疗效。这表明并非任何细菌存在或简单的报警信号就足够;可能需要特定的群落以及与免疫系统更为细致的沟通。
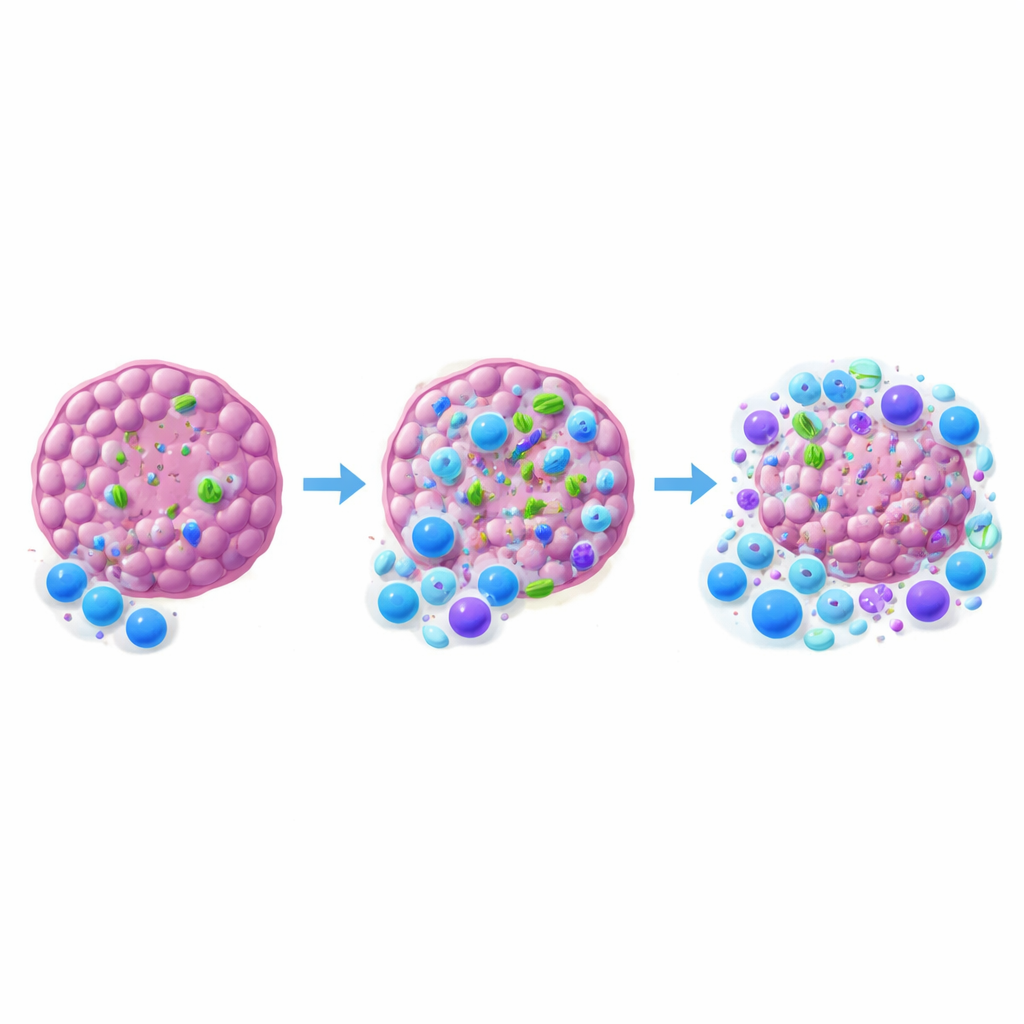
这对未来癌症护理意味着什么
对非专业读者而言,结论是:生活在肿瘤内的细菌并非旁观者。在至少某些癌症中,它们有助于召集正确的免疫细胞进入肿瘤并支持抗–PD-1 药物的作用。其他肿瘤可能几乎无细菌,反应也截然不同。在科学家用小鼠设计和测试新疗法时,了解某一肿瘤模型是否携带细菌及其种类,可能对应结果的解读和选择能在患者身上转化的策略至关重要。从长远看,精细调控肿瘤内的微小群落或可与药物和免疫细胞一道,成为改善癌症免疫治疗的新工具。
引用: Rolig, A.S., Ziglari, T., McGee, G.H. et al. Bacterial colonization of tumors drives immune activation and checkpoint blockade efficacy. Sci Rep 16, 8464 (2026). https://doi.org/10.1038/s41598-026-39758-z
关键词: 肿瘤内微生物群, 癌症免疫治疗, 抗-PD-1, 肿瘤微环境, 细菌与肿瘤