Clear Sky Science · zh
在大规模日本社区队列研究中识别出巴雷特食管的危险因素
这对日常健康为何重要
烧心常被视为小毛病,但在部分人中它会悄然改变食管黏膜并提高癌变风险。这种被称为巴雷特食管的病变主要在西方国家被研究。这里总结的新研究覆盖日本超过60万人的数据,旨在找出谁最可能发展为巴雷特食管,以及这些风险因素在东亚是否适用。了解这些模式可帮助把体检资源集中到最需要的人群。
在整个社区中寻找预警信号
为揭示谁会在随访期间出现巴雷特食管,研究人员分析了2012年至2021年间日本静冈县的保险和体检记录。研究对象均≥40岁,至少连续参保1年且入组时无巴雷特食管既往诊断。团队随后对620,125人进行了中位随访略超6年的追踪,通过理赔数据库记录的新诊断来观察发病情况。这一设计使他们能够追踪普通居民中巴雷特食管的发生率,而不仅限于专科医院的患者。
巴雷特食管在日本有多常见?
研究期间共有1,577例新诊断的巴雷特食管,约相当于每年每10万人中46例。这个发病率与西方人群报道的相近,表明这种癌前病变在日本并不罕见。其中有少数患者——54人——同时被发现患有食管腺癌,这也是临床上最令人担忧的癌型。尽管研究无法完全追踪有多少巴雷特病例最终进展为癌症,但这种重叠强调了早期发现巴雷特的重要性。
哪些人风险更高?
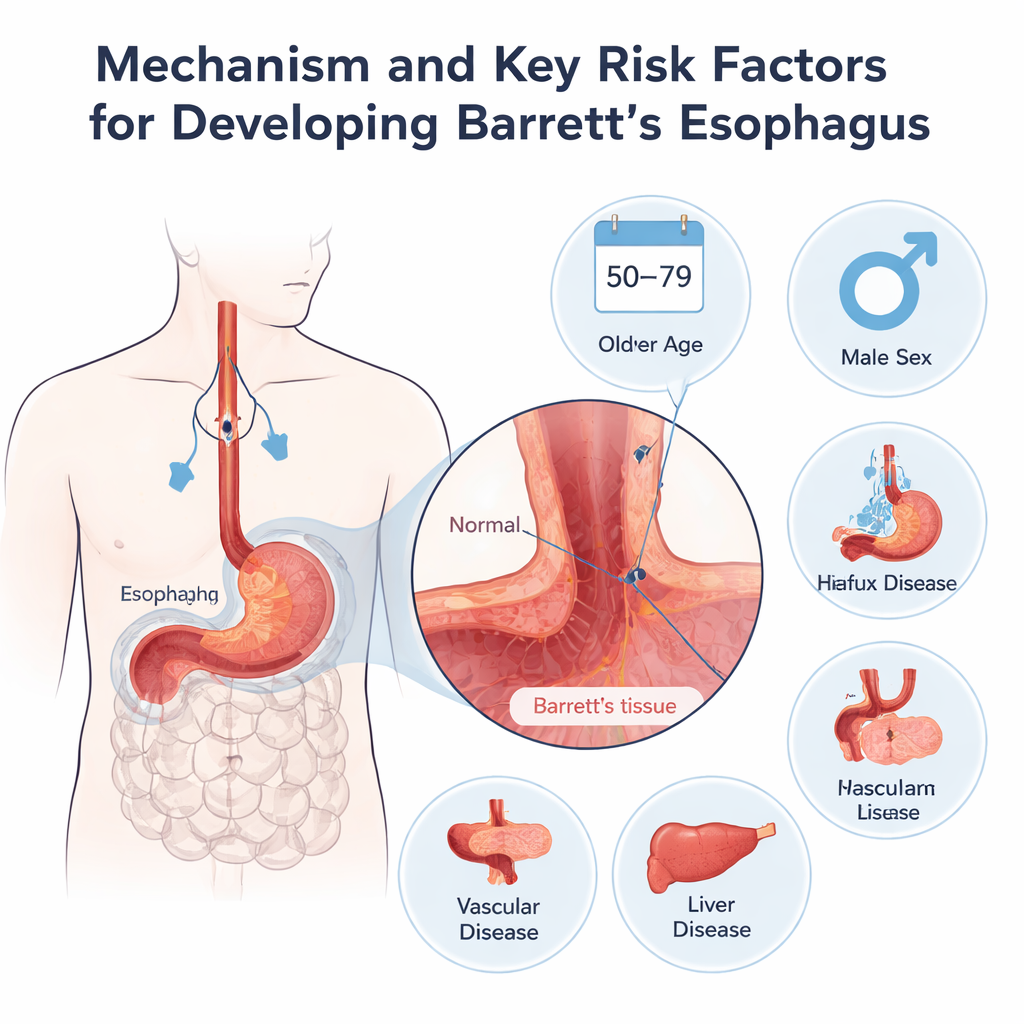
在调整年龄、性别及多种既往病史和生活方式因素后,出现了若干明确模式。50至79岁人群比40多岁者更容易发展为巴雷特食管,风险在60、70岁组达到最高。男性的风险约比女性高40%。与强烈胃酸返流相关或可反映强酸暴露的情况最为显著:慢性返流症状和食管裂孔疝(胃部一部分滑入膈肌通道)是最强的预测因子之一。另有两种疾病——周围血管病(提示广泛动脉损伤)和肝病——也与更高风险相关,暗示可能存在共同的潜在机制,如腹部脂肪、炎症或腹腔内压力改变。
哪些因素不像预期那样重要
有意思的是,在这项日本队列中,一些在西方研究中常被指为巴雷特风险因素的变量,在控制其他因素后并未显示出独立影响。体重指数、糖尿病、吸烟、重度饮酒、胆固醇水平和缺乏运动在主要分析中均未显示出独立作用。强效抑酸药(质子泵抑制剂等)使用史和幽门螺杆菌感染史在表面上与更高风险相关,但作者提醒这很可能反映“反向因果”:胃酸返流较严重的人更可能被处方这些药物并接受详尽的内镜检查,从而更容易被发现巴雷特食管。
对筛查和预防的启示
对非专科医生而言,核心信息是巴雷特食管并非仅为西方问题。在这一大型日本社区人群中,其出现率与欧洲和北美相近,尤其集中在50至70多岁的男性以及有明显或长期返流、食管裂孔疝、动脉疾病或肝病者。在常规记录中,整体体重和吸烟等生活方式因素在此情境下信息价值较低。作者认为,东亚的医疗体系应考虑以有针对性的内镜检查替代普遍筛查,重点放在这些高风险人群。由于日本多数病例为短节段巴雷特,仍需更多研究以证明这种有针对性的监测能否真正发现更长、更危险的病变或预防癌症。尽管如此,该研究为将实际的门诊与保险数据转化为本地化的早期发现策略提供了重要一步,帮助判断谁最需要更密切的检查。
引用: Hirata, T., Satoh, T., Kaneda, H. et al. Risk factors for barrett’s esophagus identified in a large-scale Japanese community cohort study. Sci Rep 16, 7558 (2026). https://doi.org/10.1038/s41598-026-38601-9
关键词: 巴雷特食管, 胃酸返流, 食管癌, 日本队列研究, 食管裂孔疝