Clear Sky Science · zh
九种炎性生物标志物对老年骨质疏松性髋部骨折危重患者30天死亡率的预测价值
为什么髋部骨折会变得危及生命
对许多家庭而言,祖父母的一次髋部骨折往往是通往手术、并发症,有时甚至是重症监护病房(ICU)的可怕旅程的开始。医生知道一些老年患者能够康复,而另一些尽管受伤相似,却在第一个月内无法存活。本研究提出了一个看似简单的问题:入ICU首日所做的普通血液检测,能否揭示哪些髋部骨折患者最危险,以便护理团队及早、更积极地干预?
审视老年脆弱的髋部
由骨质疏松引起的髋部骨折是老年人面临的最严重伤害之一。一次轻微跌倒就可能使脆弱的骨骼粉碎,导致失去独立能力并显著增加死亡风险。随着全球人口老龄化,预计到2050年髋部骨折每年将超过六百万例,其中大多数发生在65岁以上人群。需要ICU治疗的患者常伴严重炎症、败血症等感染或器官功能衰竭。在这一脆弱群体中,即便是小的并发症也可能致命,因此医生亟需在患者一到院就能快速、可靠地将低风险与高风险患者区分开来。
把常规血常规变成预警信号
研究人员分析了大型MIMIC-IV医院数据库的数据,聚焦于205名年龄在65岁及以上、并且ICU住院超过24小时的骨质疏松性髋部骨折患者。对于每位患者,他们提取了围绕ICU入院时的常规血细胞计数——中性粒细胞、淋巴细胞、单核细胞和血小板的水平。基于这四项指标,他们构建了九种简单的比值或乘积,例如血小板与淋巴细胞比率(PLR)和中性粒细胞与淋巴细胞比率(NLR),这些指标被认为可以反映机体的炎症强度以及免疫系统的应对情况。随后他们跟踪了入ICU后30天内的全因死亡情况。
血小板与免疫细胞作为风险量表
在九个炎性标志物中有七个在一定程度上能区分幸存者与非幸存者,但其中最突出的是血小板与淋巴细胞比率(PLR)。入院时PLR值较高的患者在30天内死亡的可能性更大,即便在调整了年龄、性别、既往疾病和既有的ICU严重程度评分后仍然如此。统计检验显示,PLR比其他组合标志物以及单独的血小板或淋巴细胞计数更能准确预测短期死亡风险。当研究者按PLR水平将患者分为四组时,死亡率从最低组的大约2%陡增到最高组的三分之一以上。更详细的分析表明,当PLR超过约189时,死亡风险开始明显上升,而在大约302以上时风险则显著加剧。
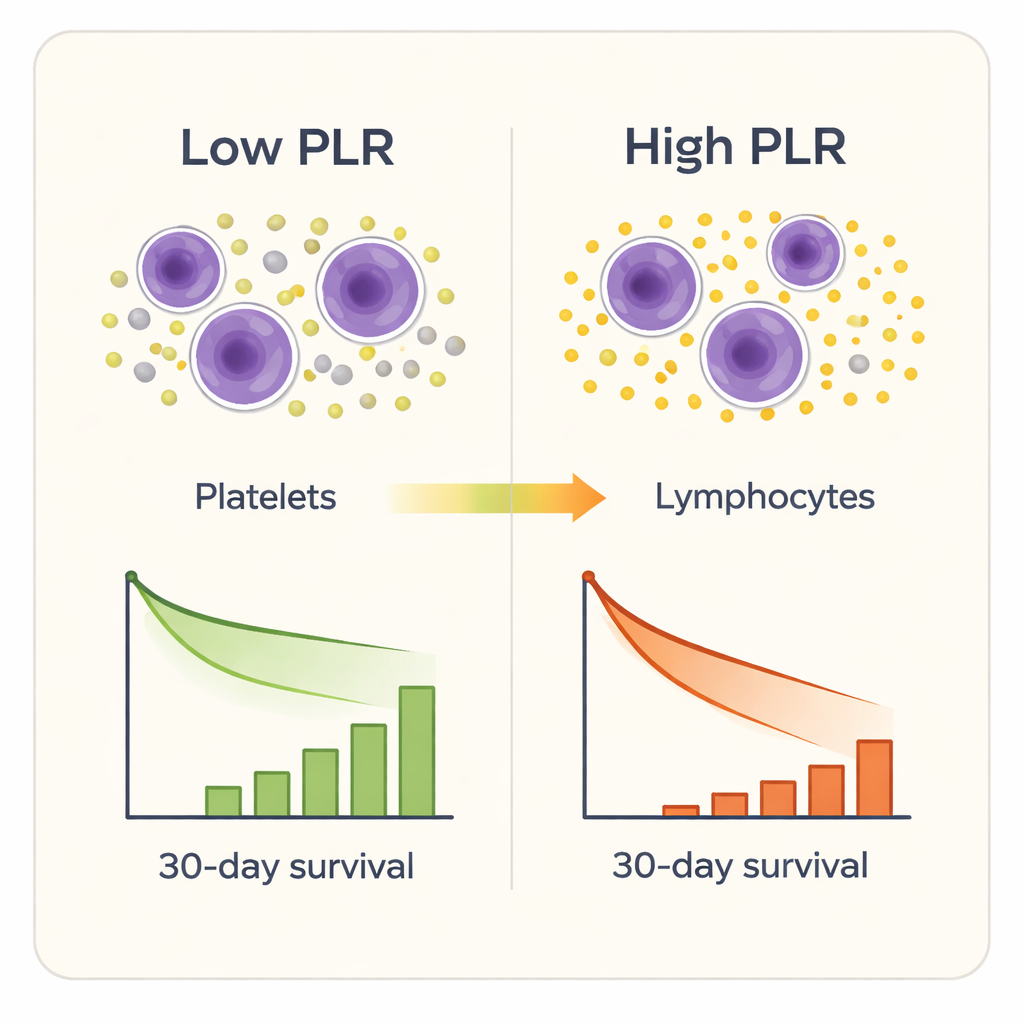
床边实践可能的意义
由于PLR直接来自标准的全血细胞计数,它成本低、速度快,大多数医院已经可得。在临床实践中,ICU团队可以在老年髋部骨折患者到达时立即计算PLR。PLR非常高的患者可能需要更密切的监测、更积极的感染筛查、更早的抗凝预防或对细微恶化迹象更迅速的反应。PLR或许还能补充传统评分系统的信息,因为它捕捉了促凝血的小板与受损免疫的淋巴细胞之间的平衡——这种平衡可能使体弱患者更容易走向器官衰竭和不良结局。
这些发现有多可靠,下一步是什么?
这项工作有重要的注意点。它回顾性地查看了单一重症数据库的既有记录,因此无法证明高PLR直接导致死亡,只能说明高PLR与较高风险共现。PLR仅在入院时测量一次,且与所有因髋部骨折而未进入ICU的众多老年患者相比,本研究纳入的ICU患者数量相对较少。尽管如此,结果在多个人群亚组中保持一致,包括男女和不同年龄段。作者总结认为,PLR是对老年骨质疏松性髋部骨折危重患者的一种有前景且低成本的危险信号,PLR约302以上的人群可能属于特别高风险组。在更大规模的前瞻性研究中确认这些发现,可能为基于PLR的决策提供依据,从而在髋部骨折后挽救更多生命。
引用: Liu, ZJ., Li, Xm., Du, Z. et al. Prognostic value of nine inflammatory biomarkers for 30-day mortality in critically ill elderly patients with osteoporotic hip fracture. Sci Rep 16, 6930 (2026). https://doi.org/10.1038/s41598-026-37945-6
关键词: 骨质疏松性髋部骨折, 老年ICU患者, 炎症生物标志物, 血小板与淋巴细胞比率, 30天死亡率