Clear Sky Science · zh
血浆和尿液cfDNA的液体活检在临床前模型中区分胶质瘤复发与放射性脑坏死
为何一项简单的血液和尿液检测能帮助脑肿瘤患者
对于接受过脑肿瘤治疗的人来说,放疗后影像上出现的新病灶最令人不安的问题之一是:这是癌症复发,还是只是治疗导致的脑组织瘢痕?这两种可能在常规磁共振成像(MRI)上几乎无法区分,但需要完全不同的处理:更积极的治疗或谨慎观察。本研究在大鼠模型中探讨了循环血液和尿液中的DNA片段能否提供一种简单、无创的方法来判断两者,从而可能免除患者冒险的脑组织活检,帮助医生选择下一步的正确策略。
治疗后解读脑部影像的挑战
胶质瘤是最致命的脑肿瘤之一,即便经过手术、放疗和化疗后仍有很高的复发率。当治疗过的区域在MRI上再次显影时,可能是肿瘤再生,也可能是放射性脑坏死——一种由大剂量放疗引起的迟发性组织坏死。两种情况都可引起肿胀、神经症状并表现出相似的扫描特征。如今医生常依赖长期影像随访或侵入性手术活检来判断是哪种情况。这些方法既缓慢又有风险,有时还得不到明确结论,因此迫切需要一种更安全、更早期且更可靠的检测手段。
在游离DNA中寻找线索
我们的细胞不断向血液和尿液等体液释放微小的遗传物质片段,称为无细胞DNA(cell‑free DNA)。肿瘤和受损组织会释放更多此类片段。研究者关注两种特定信号:B1‑SINE,一种常见的重复DNA序列,可反映啮齿动物血液中总体的无细胞DNA;以及线粒体DNA(mtDNA),来自细胞的能量工厂,在细胞受压或死亡时可泄漏。因为抽血和收集尿液远比脑组织活检简单且安全,这些标志物是有前景的“液体活检”候选者——通过体液读取分子信息而非组织样本的检测方法。
构建模拟人类疾病的大鼠模型
为了在受控条件下检验这一想法,团队建立了两个不同的大鼠模型。在一组动物中,研究者将胶质瘤细胞植入脑内,等肿瘤形成后进行手术切除,然后随访直到肿瘤再生——模拟人类胶质瘤复发。在另一组中,他们对脑部一侧实施精心设计的大剂量放射,诱发迟发性放射性坏死,重现患者中出现的严重并发症。在随后的几周内,他们收集血液和尿液,用敏感的DNA扩增技术测量B1‑SINE和mtDNA水平,并通过MRI扫描和组织学分析确认脑内的变化。
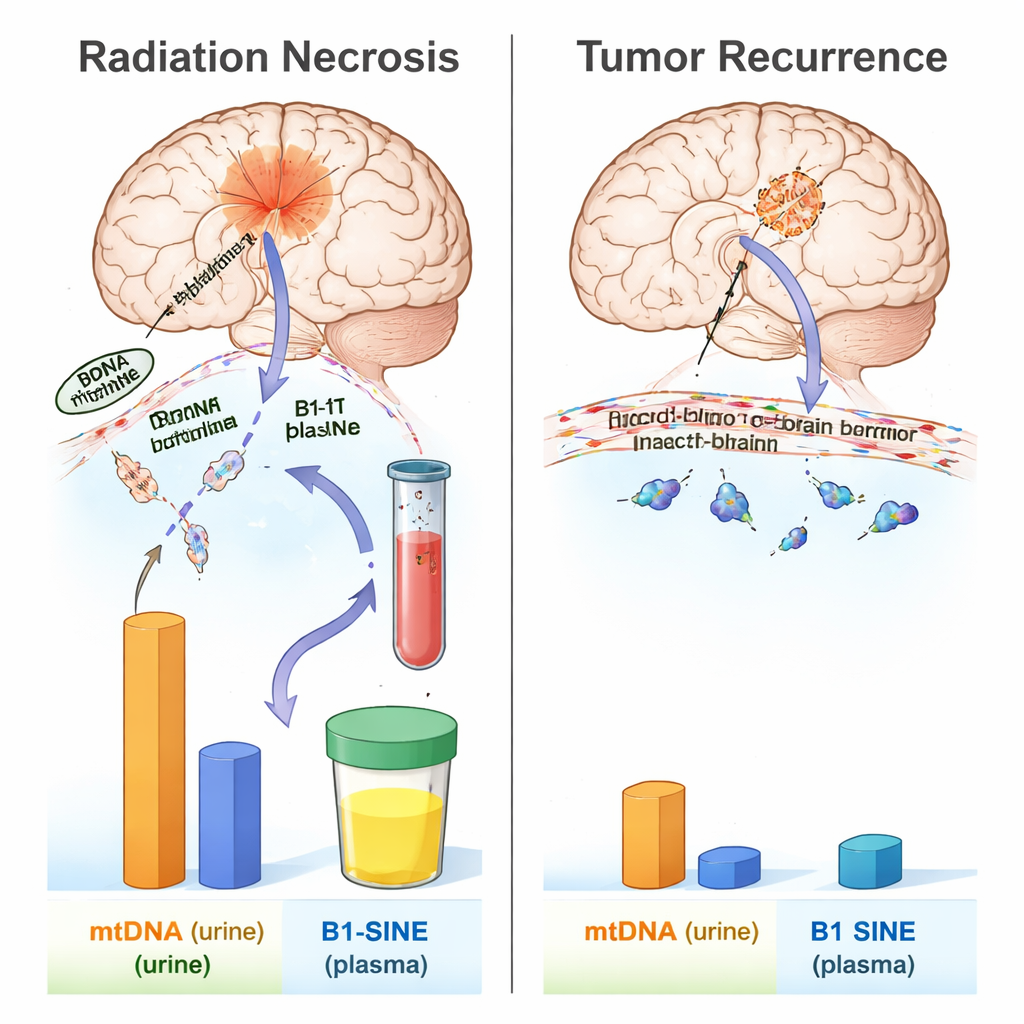
放射性损伤的独特DNA特征
体液中DNA片段的模式在两种状态间呈现显著不同。放射后,尿液中的mtDNA在24小时内显著上升,随后短暂回落,但在第六周左右再次上升,于第八周达到峰值并在放射性坏死形成过程中保持升高。血浆中的B1‑SINE水平也在放疗后激增,第八周出现明显峰值,并在第八至第十六周持续偏高——这段时间与脑扫描和病理学上可见的组织坏死相对应。相比之下,复发胶质瘤的大鼠在同一时间窗内,其尿液mtDNA和血浆B1‑SINE均未显示与健康对照或假手术对照相比的显著变化。这提示放射损伤的脑组织会在循环中释放出一种特征性的DNA片段波动,而在本模型中肿瘤再生并不产生相同的信号。
这对未来患者意味着什么
对非专业读者而言,主要信息是:简单的血液和尿液检测有一天可能帮助医生在不动手术的情况下区分治疗相关的脑损伤与肿瘤复发。在这些大鼠实验中,两个信号——尿液中的mtDNA和血液中的B1‑SINE——仅在放射性坏死存在时显著上升,而在肿瘤复发时并未出现。尽管还需要在更大规模的研究和人体患者中进一步验证,且需要确定确切的阈值和针对人类的特异性标志,但该研究指向了这样一种前景:通过循环DNA的“液体快照”来指导脑肿瘤随访,减少不确定性,并支持更个体化、更少侵入性的护理。
引用: Sun, J., Jin, C., Chen, Y. et al. Liquid biopsy of plasma and urinary CfDNA differentiates glioma recurrence from radiation brain necrosis in preclinical models. Sci Rep 16, 7123 (2026). https://doi.org/10.1038/s41598-026-37493-z
关键词: 胶质瘤, 放射性坏死, 液体活检, 无细胞DNA, 脑肿瘤监测