Clear Sky Science · zh
供体急性肾损伤对死亡供体肾移植移植物结局的影响
为何受损的供体肾脏重要
对于肾衰竭患者,移植可能意味着从依赖透析机的生活回到日常生活的可能性。但可供移植的肾脏远少于需要移植的患者,尤其在等待时间可能超过十年的亚洲国家,这一差距更为显著。这种短缺促使医生提出一个艰难的问题:将死前短期内发生损伤的供体肾(即急性肾损伤,AKI)用于移植是否安全?
肾脏短缺与艰难权衡
在韩国,和亚洲大部分地区一样,终末期肾病患者的增长速度快于西方国家,而死亡供体的捐献率仍然偏低。这一组合造成了漫长的等待名单,并造成了尽可能利用每一枚可用器官的压力。传统上,来自年长或患病供体、或伴有AKI的肾脏常因看起来不够理想而被放弃。然而拒绝这样的器官可能意味着患者需在透析上多待数年,甚至在新的肾脏到来之前面临更高的死亡风险。本研究探讨何时使用这些风险较高的肾脏是明智且能拯救生命的折衷,而非不安全的赌博。
覆盖8,523例移植的全国性研究
研究者审查了2008年至2022年间在韩国接受死亡供体肾移植的8,523名成人的医疗记录。他们将供体分为两类:有AKI和无AKI。AKI又按严重程度分为三级,从较轻的1期到非常严重的3期,依据供体血肌酐(一种由肾脏滤除的代谢废物)上升的幅度来分级。他们还使用了称为韩国供体肾脏档案指数(K-KDPI)的评分,综合年龄、健康问题和实验室结果以评估供体肾脏未来表现的总体风险。最后,研究追踪了每枚移植肾是否最终发生移植物衰竭,即受体不得不恢复透析或再次接受移植。
受损肾脏何时表现良好、何时表现不佳
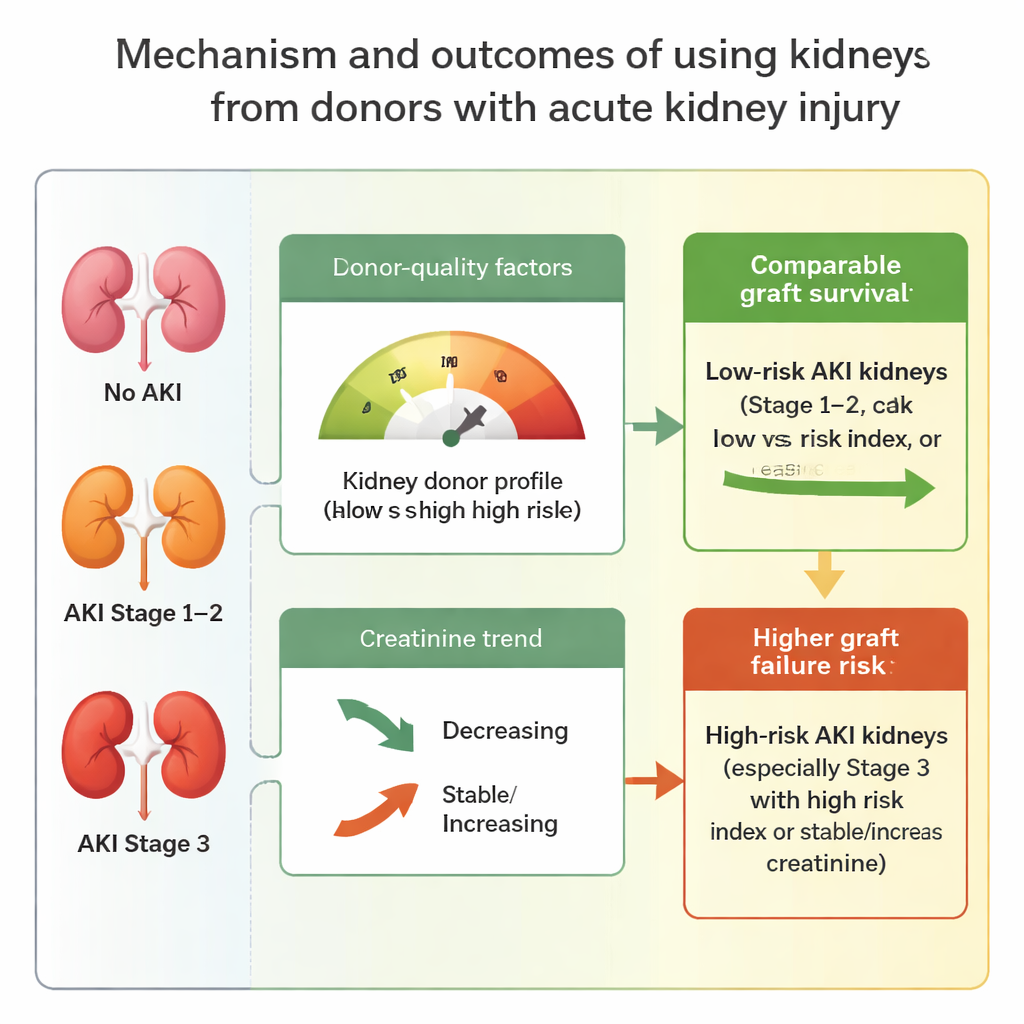
总体而言,接受来自AKI供体的肾脏的受体,其移植物衰竭风险比来自肾功能正常供体的受体略高。此差异主要由最严重的病例驱动:来自3期AKI供体的肾脏随时间更容易发生衰竭。但当研究者更细致地考察供体质量时,情况有所不同。如果供体肾的K-KDPI评分相对较优(低于70,表示预测风险较低),无论供体是否有AKI,结局大致相当,即便在严重AKI时亦如是。同样,如果供体在器官取出前肌酐水平下降——表明受损肾脏开始恢复——移植肾的表现与无AKI供体相差无几。相反,当供体既有AKI又具有高风险K-KDPI(70或以上),或肌酐处于稳定或继续上升状态时,移植物衰竭的机会明显增加,尤其是3期AKI时更为明显。
使用高风险器官的指南
通过结合AKI严重程度、供体质量评分和肌酐变化趋势,研究提出了在器官极度短缺情境下可操作的器官接受规则。来自轻度到中度AKI(1期和2期)供体的肾脏在大多数情况下似乎可以安全使用,尤其当供体的总体风险评分较低或肾脏显示恢复迹象时。即便某些严重受损的肾脏(3期)在供体其他指标尚佳时也可能是合理选择。另一方面,来自既有严重AKI又总体条件较差的供体,或没有肌酐改善迹象的胰肾,存在显著更高的风险,应更加谨慎使用。
对患者与政策的意义
对于在移植等待名单上可能需多年接受透析的患者来说,这项研究提供了既令人鼓舞又需细致判断的信息。利用那些短期受损但正在恢复的供体肾脏,可以在不牺牲长期结局的前提下安全扩大供体来源,帮助更多人获得改变生活的移植。关键在于既不一概拒绝所有AKI肾脏,也不盲目接受,而是权衡肾脏受损的严重程度、是否出现恢复迹象以及供体整体状况。基于这些因素的谨慎选择,尤其在亚洲地区的移植项目中,可以更好地利用稀缺器官。
引用: Na, O., Lee, G., Koo, T.Y. et al. Impact of donor’s acute kidney injury on graft outcomes of deceased donor kidney transplantation. Sci Rep 16, 6071 (2026). https://doi.org/10.1038/s41598-026-37147-0
关键词: 肾移植, 器官短缺, 急性肾损伤, 供体器官质量, 移植物存活率