Clear Sky Science · zh
基于机器学习的定量DSA预测取栓术后出血性演变
这对中风患者为何重要
当患者发生严重中风时,医生有时可以在一项称为机械取栓术的手术中用微小器械将阻塞在脑主动脉内的血栓取出。这一技术已改变中风治疗格局,但许多患者术后仍预后不佳,因为部分人在术后出现新的脑内出血。本文所述的研究提出了一个简单却关键的问题:是否可以利用手术室里医生已常规采集的信息,结合现代机器学习,来预测哪些患者最有可能发生出血并需采取额外保护措施?
超越“动脉是否再通”这一判断
目前,取栓术的成功通常通过血管造影来判断,即观察阻塞血管在实时X光血管影像上是否再次通畅。但这种粗略的判定无法呈现脑内下游微小血管的状况,而正是在这些处发生损伤和出血。有些患者即使大血管看起来完美再通,仍可能发生严重的脑出血——即所谓的出血性演变。作者怀疑,从同一次造影中对这些小血管的更细致血流测量,可能包含预测谁有风险的隐含线索。
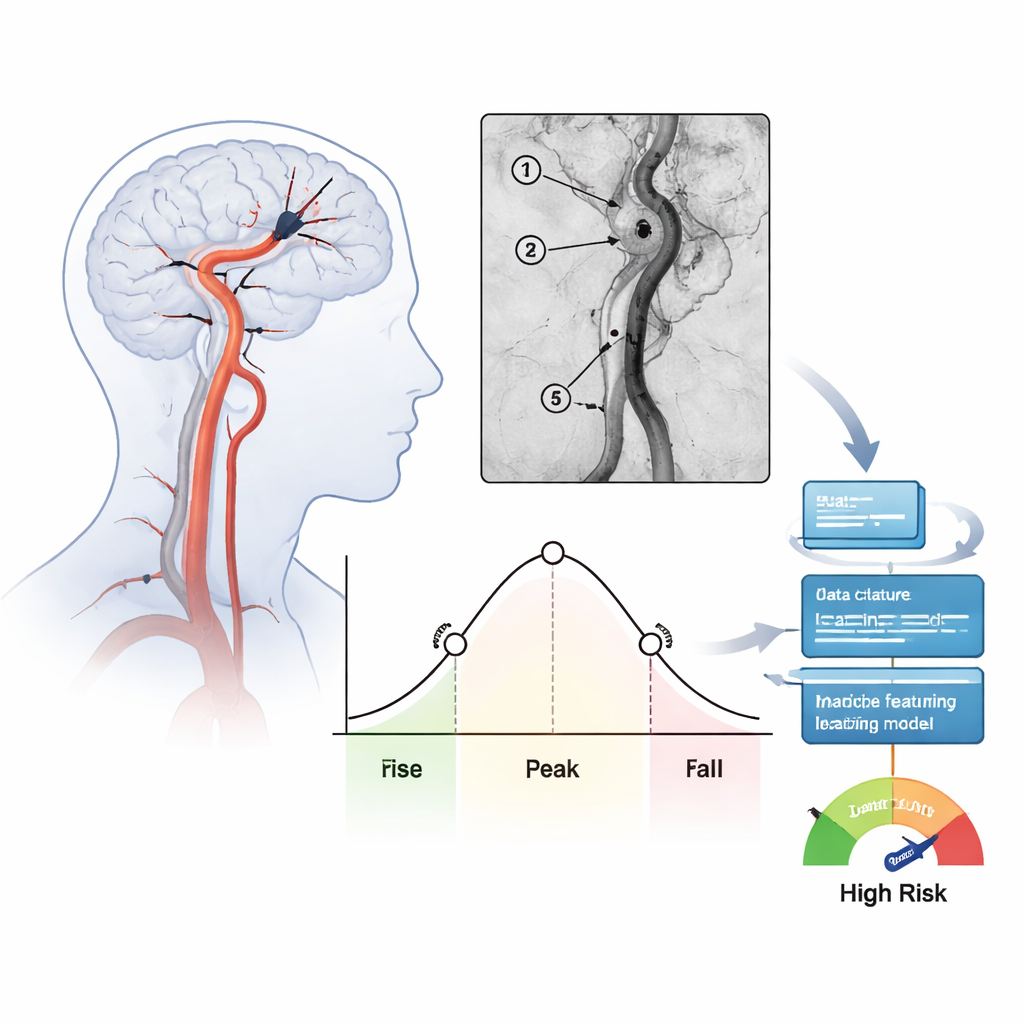
将造影片段转化为数字
研究团队回顾性纳入了在单中心一年内因前循环大血管重度中风接受治疗的171名患者。在医生取栓并恢复血流后,他们记录了标准的血管造影视野,并分析了注入对比剂在治疗动脉沿线若干关键位置的灌注冲洗情况。对每个区域,他们计算了若干时间学指标,如平均通过时间(mean transit time)和主波峰宽度(full width at half maximum),这些数值概括了血流是缓慢而平稳通过,还是以窄而快速的脉冲方式冲过。每位患者共提取了39个此类血流特征,并检验了不同评估者之间的一致性。
教计算机识别高风险模式
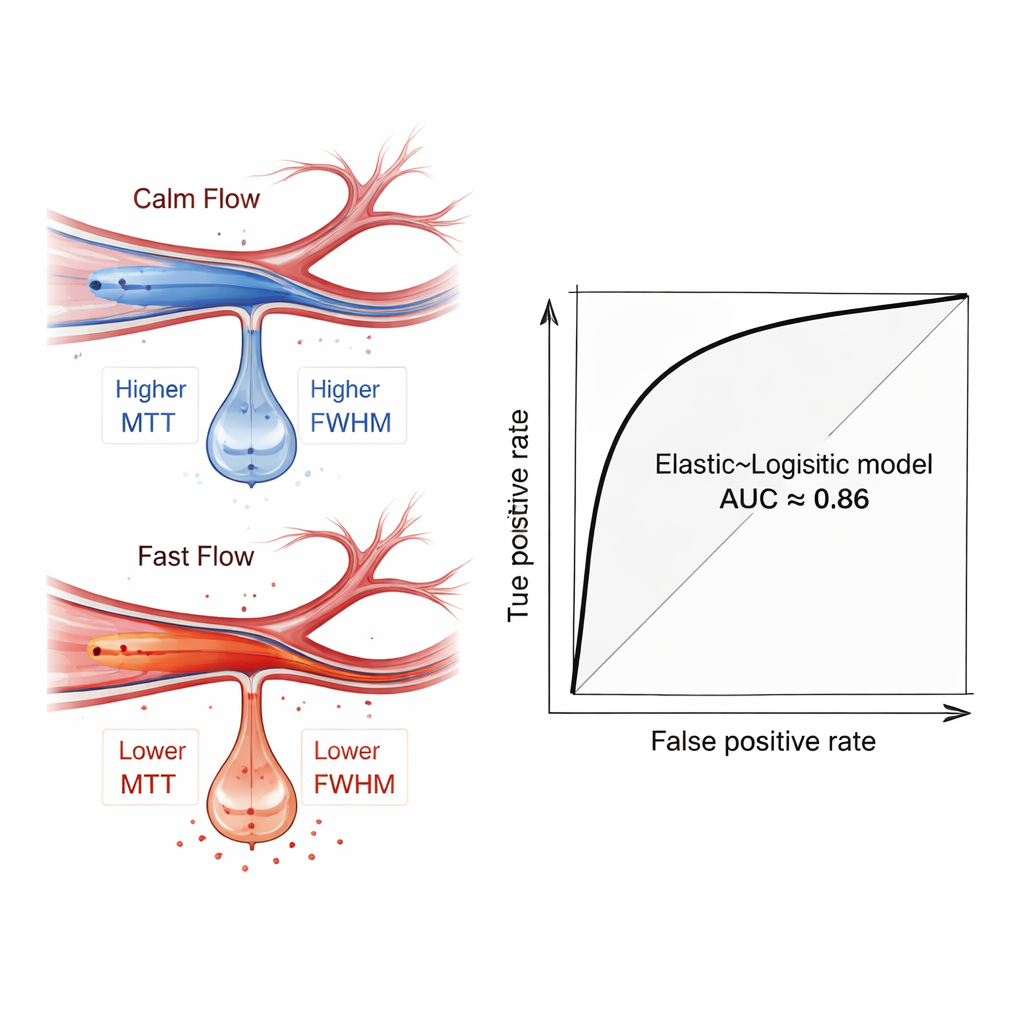
研究者接着使用一组常见的机器学习方法,评估这些血流特征单独或与年龄、卒中严重程度等基础临床资料结合时,能否区分后来发生脑出血与未发生出血的患者。为避免过拟合,他们首先用五种不同的特征选择方法挑出最具信息量的测量值,并通过交叉验证多次将数据分为训练集与测试集。在众多组合中,一种相对简单的模型——使用“弹性网”(Elastic Net)特征筛选并配合逻辑回归——表现最佳。当模型仅依赖造影导出的血流测量时,其平均ROC曲线下面积约为0.81;加入临床因素后,性能提升到约0.86,表明该模型有望成为有力的决策辅助工具。
血流信号揭示了什么
在对训练好的模型进行解读时,作者使用了一种名为SHAP的可解释性技术来识别最重要的特征。表征血流脉冲持续时间和宽度的指标——尤其是在中大脑动脉较远分支处的测量——被突出认为是关键预测因子。后来发生出血的患者倾向于在这些远端血管中表现出更快、更集中的血流,即更短的通过时间和更窄的波峰。这一模式是“过度灌注”(hyperperfusion)在血流动力学上的指纹:在长期缺血后,脆弱的脑组织被快速高流速血液灌注,因而更容易渗漏和出血。值得注意的是,这种信号即便在简单的组间比较中并不总呈显著差异,也能通过多特征的机器分析被识别出来,凸显了该方法的价值。
这如何改变床边临床实践
由于该方法使用的是在取栓术过程中已常规采集的影像,不需要额外的扫描、对比剂或辐射。绘制感兴趣区只是一个当前需几分钟的步骤;之后计算机可自动计算血流测量值并生成个体化的出血风险评估。在原则上,这可帮助医生为患者定制血压目标、决定抗凝或抗血小板药物的使用强度,并对被标记为高风险的患者安排更早的CT复查。作者提醒该研究为回顾性且来自单一中心,因而在将该工具用于常规临床指导前还需更大规模、多中心的验证试验。尽管如此,该研究清晰地证明了一个概念:通过把卒中血管造影片段转化为丰富的数值数据,并让机器学习去筛析,我们可以从仅仅问“动脉是否再通?”迈向问“脑的微循环是否安全?”,这一转变可能最终帮助更多患者避免术后危险性出血。
引用: Li, H., Pang, C., Guo, X. et al. Machine learning-enabled prediction of hemorrhagic transformation post-thrombectomy using quantitative DSA. Sci Rep 16, 6008 (2026). https://doi.org/10.1038/s41598-026-37036-6
关键词: 中风, 机械取栓术, 脑出血, 机器学习, 血管造影