Clear Sky Science · zh
澳大利亚生殖支原体(Mycoplasma genitalium)疾病成本:采用基于发生率并纳入耐药性引导治疗的方法
这种隐蔽感染为何重要
大多数人从未听说过生殖支原体(Mycoplasma genitalium),这种通过性接触传播的微小细菌常常没有症状。然而,它可以悄然引发生殖道炎症,增加女性盆腔炎的风险,并且由于抗生素耐药性上升,治疗变得越来越困难。本研究提出了一个对澳大利亚具有重要意义的简单问题:在确诊感染时,哪种治疗方法不仅疗效更好,而且对卫生系统的花费更少?
影响日益扩大的隐匿病原体
生殖支原体是一种可感染尿道、宫颈,有时也感染直肠的性传播感染病原体。由于许多人常常无症状,许多感染未被发现。与其他一些性传播感染不同,它并不常规纳入国家监测系统,因此澳大利亚的真实感染数量不确定。已知的是,该细菌与男性疼痛性尿道炎以及女性宫颈炎、盆腔炎甚至可能的长期盆腔疼痛有关。这些并发症可能需要门诊就诊、使用抗生素,有时甚至住院治疗,既带来经济负担也带来个人痛苦。
抗生素耐药改变了局面
多年间,医生通常使用单次大剂量的阿奇霉素来治疗生殖支原体。但随着时间推移,病原体逐渐产生适应性。在澳大利亚及西太平洋大部分地区,超过一半的感染现在携带使其对阿奇霉素及相关药物产生耐药性的基因变化。因此,接受标准治疗后仍有较高可能继续感染,需要额外就诊和更强效的抗生素,且可能继续将感染传染给他人。这一趋势迫使临床医师和卫生规划者在更为个体化的新治疗策略的好处与其更高前期成本之间权衡。
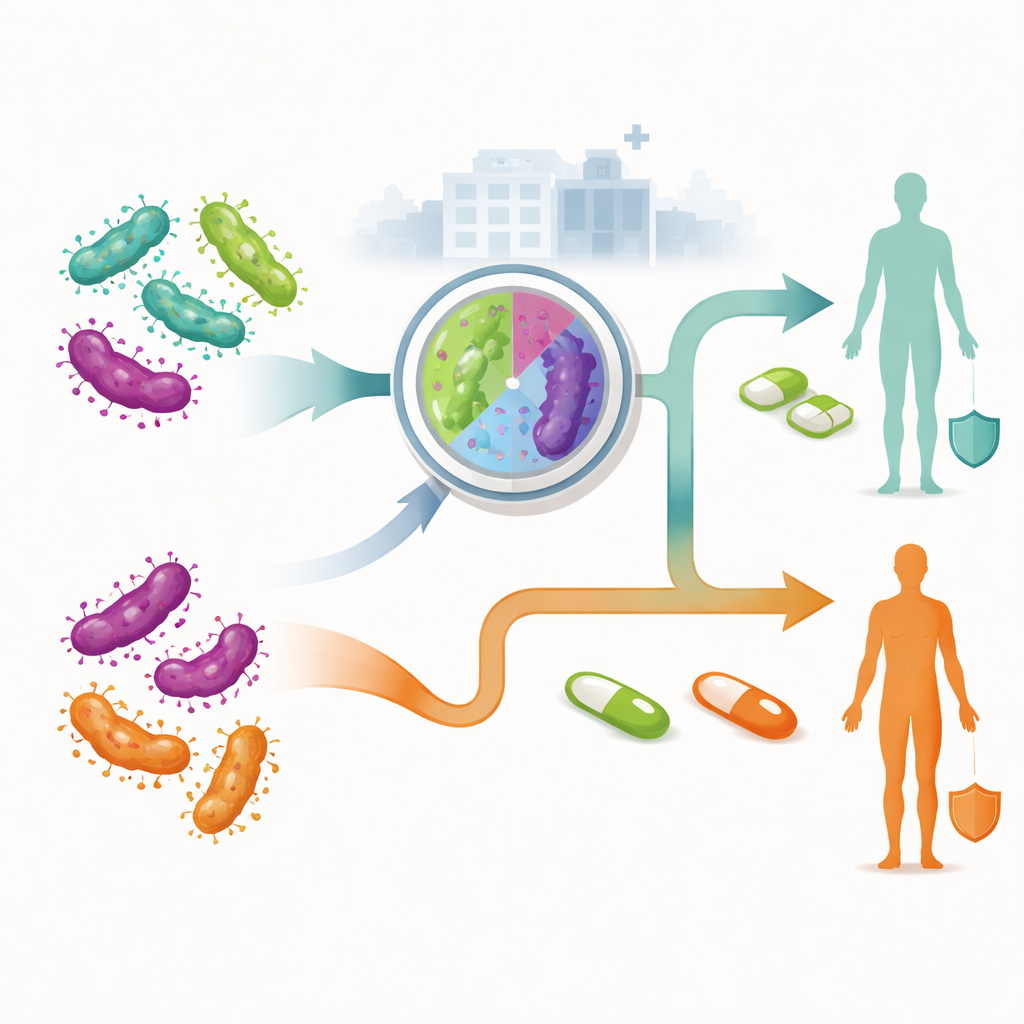
两条治疗路径:盲用与耐药性引导
研究者比较了在澳大利亚医疗服务中为新确诊成人感染管理的两种总体策略。在传统的非引导策略中,所有人都会在未了解其菌株是否耐药的情况下接受相同的首选抗生素疗程。只有当治疗失败时,才转用二线或三线药物。在耐药性引导策略中,诊断时进行实验室检测以判断病原体是否可能对大环内酯类抗生素产生耐药。对易感菌株的人采用一种药物组合治疗,而对耐药菌株的人则采用避开无效药物的另一个方案。研究团队使用决策树模型描绘患者可能走过的每条路径,包括是否接受治疗、是否返回复查、是否需要进一步治疗,或——在女性中——是否发展为盆腔炎和慢性盆腔痛。
核算每个决策背后的费用
为估算从确诊到康复单个感染的成本,研究汇总了直接医疗开支:门诊就诊、实验室检测、药物费用以及并发症的住院费用。价格基于澳大利亚政府费用表、医院成本数据和截至2025年的市场价格。模型分别对三类人群运行:非孕妇女、男男性行为者以及与女性有性行为的男性,因为他们的耐药率和治疗成功率不同。研究者还检验了结果对不确定因素的敏感性,例如耐药的流行程度、患者回访的可能性以及并发症发生的频率。
较少并发症与更低花费
在三组人群中,耐药性引导的护理总体上更便宜,尽管其中一些药物的每次处方成本更高。对女性而言,引导治疗的预期每次感染总成本比传统方法低约34澳元。男男性行为者每人的节省约39澳元,与女性发生性行为的男性约节省23澳元。引导治疗在首次治疗时获得更高的治愈率,意味着更少的复诊、较少的抗生素疗程,并且——在女性中——较少发生盆腔炎和慢性盆腔痛。敏感性分析表明,尽管某些因素(例如一线药物价格和耐药普遍程度)会影响节省金额的大小,但并未改变主要结论:引导治疗仍然是成本较低的选项。
对患者和卫生服务的意义
简言之,在选择抗生素前检测生殖支原体的耐药性可帮助医生为患者匹配正确的药物,更可靠地清除感染,并在长期为卫生系统节省开支。在抗生素耐药性持续上升的背景下,这一做法还有助于通过避免使用已失效的药物来减缓难治菌株的传播。对患者而言,这意味着更少的门诊就诊、更短的病程以及较低的严重并发症风险——这些益处超出了单纯的财务考量。
引用: Cheng, Q., Watts, C., Al Adawiyah, R. et al. Cost of illness of Mycoplasma genitalium in Australia: an incidence-based approach incorporating resistance-guided therapy. Sci Rep 16, 8034 (2026). https://doi.org/10.1038/s41598-026-36992-3
关键词: 生殖支原体, 抗生素耐药, 性传播感染, 医疗保健成本, 耐药性引导治疗