Clear Sky Science · zh
AI 诊断系统 IDx-DR 在糖尿病视网膜病变及其主要混杂因素诊断中的真实世界表现
为何这项新眼检很重要
对于糖尿病患者来说,因眼部损伤导致的视力丧失可能在无声中逐渐发生且不可逆。定期眼检能预防许多失明病例,但眼科医生数量不足以满足每个人所需的检查频率。本研究评估了一种全自动的人工智能(AI)系统——IDx-DR,旨在了解它在日常临床实践中识别糖尿病眼病的效果,以及现实环境中仍存在哪些障碍。
对快速眼检日益增长的需求
糖尿病在全球范围内呈上升趋势,大约三分之一的糖尿病患者会发生后眼部光感组织的损伤,即糖尿病视网膜病变。若及早发现,这种损伤可以治疗,从而大幅降低失明风险。问题在于,对数百万人的筛查需要时间、培训和昂贵设备。IDx-DR 的目标是减轻这种负担:护士或受过训练的助理使用专用相机拍摄视网膜照片,图像传到云端软件,自动将眼睛分类为无病、轻度、中度或重度,无需现场眼科医生。
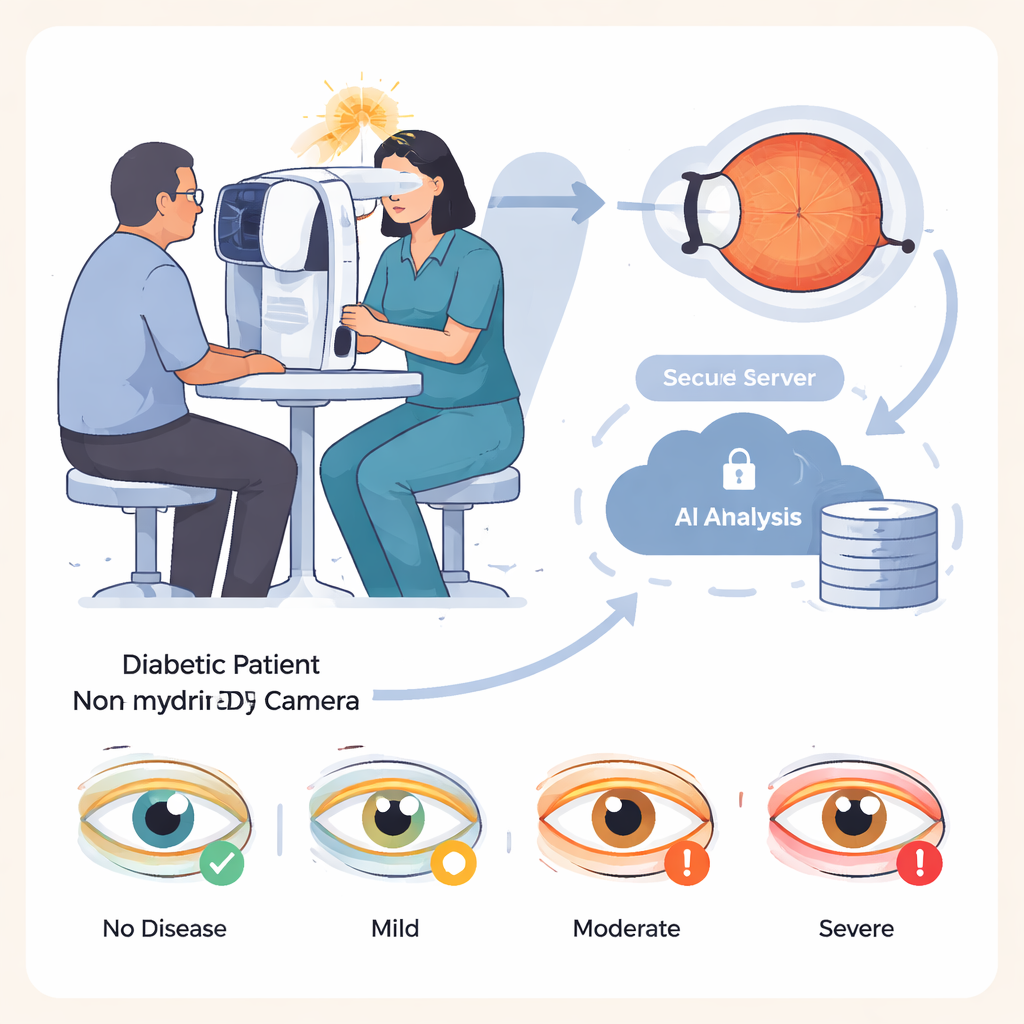
将 AI 系统付诸考验
研究人员在德国一家专科医院对 875 名糖尿病患者评估了 IDx-DR。样本范围广泛,患者年龄从 8 岁到 92 岁不等,涵盖两种主要类型的糖尿病。每位受试者由助理在暗室中拍摄四张视网膜照片,为模拟典型的初级保健筛查流程,未使用扩瞳滴。AI 系统分析这些图像并基于受累较重的眼睛给出每位患者的单一诊断。所有患者也接受了由经验丰富的眼科医生使用扩瞳滴进行的全面眼科检查,作为金标准对照,且保存的照片由不知晓 AI 结果的眼科医生进行后续分级。
AI 识别疾病的表现如何?
在获得高质量照片时,AI 在识别最危险病例方面表现尤为出色。对于重度糖尿病眼病,其敏感性——正确识别出真实患病者的比例——约为 94%,特异性——正确判断无重度病变者的比例——约为 90%。在超过一半拥有可分析图像的患者中,AI 的四级分级与医生扩瞳检查结果完全一致。当出现分歧时,AI 倾向于更为谨慎:比起漏诊严重问题,它更常将病情判定为比实际更严重。低估严重程度(可能延误必要治疗)在有可用图像的患者中不到 5%,在确实患有重度病变的患者中则非常罕见。
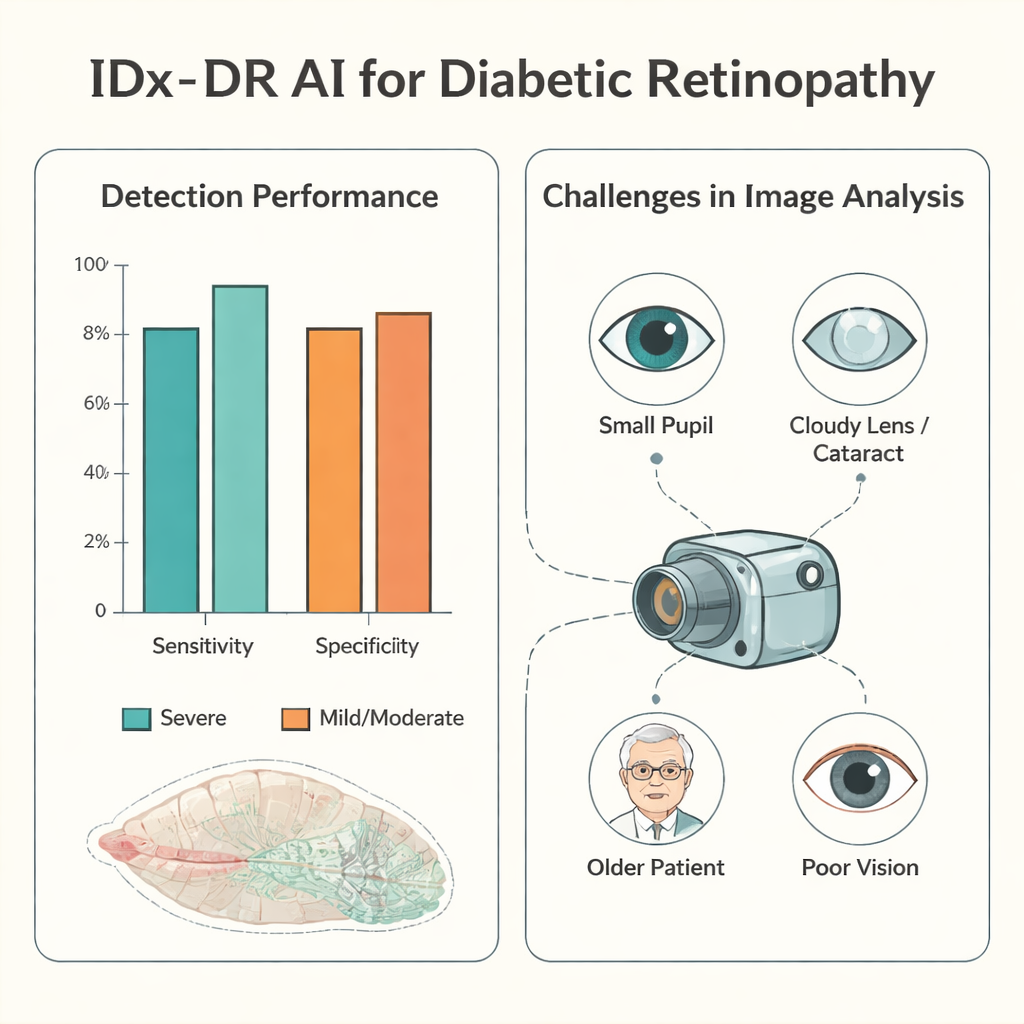
隐形难题:获取可用图像
主要的薄弱环节并非 AI 的决策能力,而是能否获得其可解读的图像。约十分之一的患者根本无法拍摄到视网膜照片,约四分之一的情况下,AI 评估图像质量过差而无法分析。研究探究了原因。瞳孔较小是关键因素:瞳孔直径小于 3 毫米的患者,可用图像明显减少。年龄较大、晶状体混浊(白内障)、已有的糖尿病性黄斑水肿和视力低下也使拍照与分析更困难。拍摄者本身也会影响结果:通过培训和积累经验,拍摄者的不可用图像率显著下降,单人所需时间也减少,但在长时间不练习后,表现会再次下滑。
这对未来眼保健意味着什么
对普通读者而言,主要信息是:自治式 AI 能够在缺乏眼科医生的环境中安全地帮助识别晚期糖尿病性眼损伤的患者。不过,其实用性高度依赖于清晰的视网膜照片,而在高龄患者、瞳孔小或有白内障者,或在匆忙、人手不足的场景中,获得清晰照片更困难。研究表明,改进相机操作规范、加强工作人员培训,或在选择性情况下使用扩瞳滴,可能大幅提升该系统在真实世界中的影响力。目前,IDx-DR 作为一种分诊工具,用于优先安排需要尽快就诊的患者,看来更为合适,而非完全替代人工眼科检查。
引用: Hunfeld, E., Tayar, A., Paul, S. et al. Real-world performance of the AI diagnostic system IDx-DR in the diagnosis of diabetic retinopathy and its main confounders. Sci Rep 16, 4349 (2026). https://doi.org/10.1038/s41598-026-36970-9
关键词: 糖尿病视网膜病变, 人工智能, 视网膜成像, 医学筛查, 眼健康