Clear Sky Science · zh
不同类型胰腺切除术后残余胰腺的体积和功能变化:探寻再生潜能
为什么外科医生和患者关心“残余”胰腺
当胰腺的一部分因治疗癌症、囊肿或严重炎症被外科切除时,患者常常想知道留下的那部分会发生什么。它会再生、萎缩还是以某种方式适应?更重要的是,这对以后发生糖尿病的风险有何影响?本研究随访了接受两种常见胰腺手术的患者两年,观察残余胰腺的体积变化及其继续分泌胰岛素(维持血糖的激素)的能力。
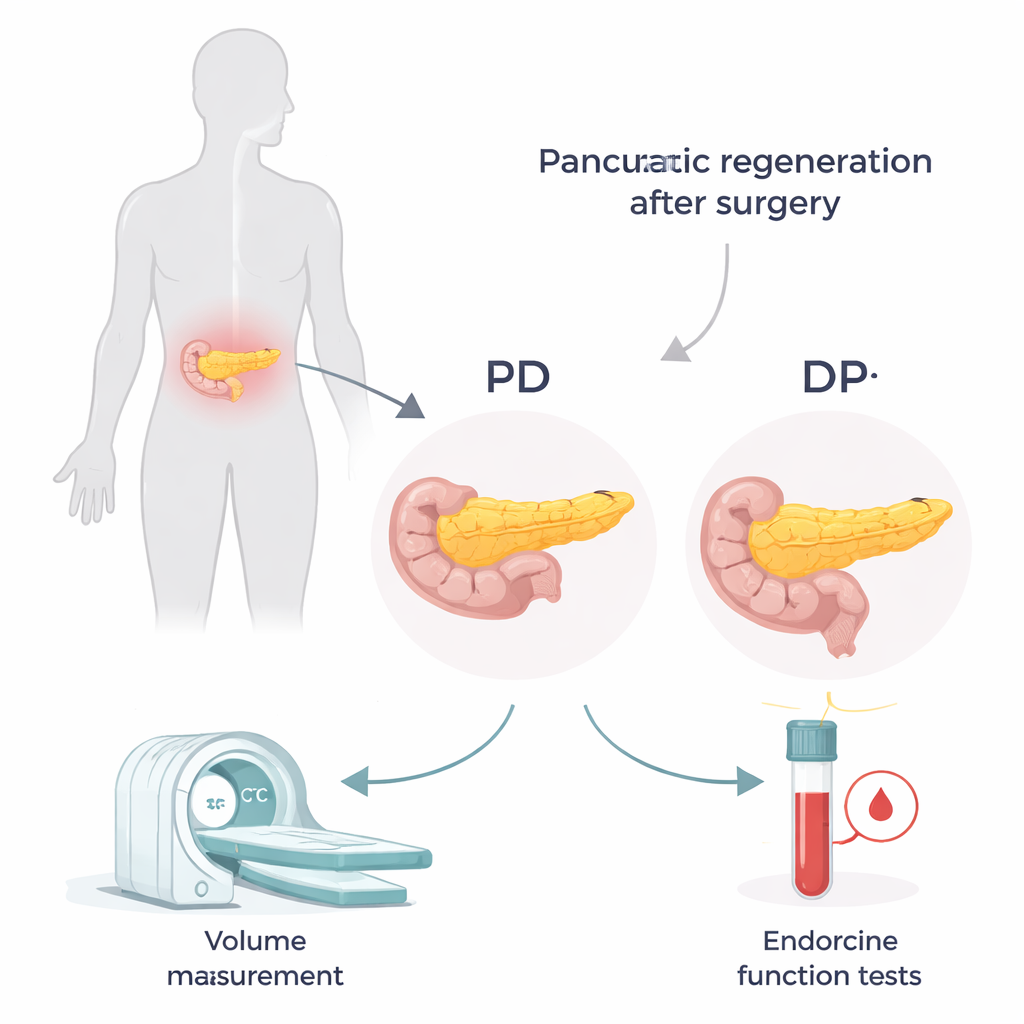
两种不同手术,两种不同的“剩余”
胰腺位于腹腔深处,横跨右侧到左侧。外科医生根据病变位置在两种主要手术间选择。在胰十二指肠切除术(PD,常称Whipple手术)中,右侧的“胰头”被切除,留下中部和左侧的“胰体与胰尾”;在远端胰腺切除术(DP)中,左侧“胰尾”被切除,主要保留胰头。胰头与胰尾并不相同:胰尾富含产生胰岛素的细胞小群(胰岛)。因此即便切除的胰腺总体量相近,失去胰尾对血糖控制的影响可能更大。
随时间测量体积与激素功能
为了追踪术后胰腺的适应情况,研究者回顾了2009年至2017年在单一医院接受治疗的135例患者的病历。他们使用增强CT扫描在术前及术后3个月、1年和2年时测量整个胰腺和残余部分的体积。在相同时点还检测了与糖代谢相关的血液指标,包括C肽——反映体内胰岛素生成量的标志物。通过将C肽与血糖水平结合成一个简单指标,研究者得以估算残余胰腺组织的工作效率。
体积大并不总是更好
两种手术导致的增生与萎缩模式截然不同。远端胰腺切除术后,残余的胰头区域随时间常出现增大:平均到术后两年其体积约为术后即刻体积的110%,且近四分之三的患者表现出明显的肥大或增生。胰十二指肠切除术后则相反:残余的胰体与胰尾逐渐萎缩到初始体积的约三分之二,真实的增大很少见。胰管扩张——提示引流通道可能受狭窄——与PD患者更明显的萎缩有关。然而,尽管保留的组织总量更多,DP患者在代谢方面表现更差:约三分之一先前无糖尿病的DP患者出现新发糖尿病,已有糖尿病的患者没有出现缓解。
残余胰岛细胞的隐性“能量”
更细致地观察激素分泌揭示了为何单看体积不足以说明全部情况。两组患者的胰岛素分泌在术后3个月都有所下降,但随后部分恢复。当研究者将胰岛素产出按照残余胰腺量进行校正后发现,PD后残余的胰腺工作效率出人意料地提高:每单位组织随时间产生更多胰岛素。相比之下,失去胰尾(富含胰岛)的DP患者内分泌功能恢复较弱,即便其残余胰腺体积更大、有时甚至出现增大。这支持解剖学研究的结论:胰尾的胰岛细胞大约是胰头的两倍,并表明幸存的细胞在需要时可以“更努力”地补偿功能损失。
对手术与长期健康的启示
对患者和外科医生而言,这些发现强调了关键不是仅仅保留了多少胰腺组织,而是保留了哪一部分。切除远端、富含胰岛的胰尾比切除胰头带来更高的糖尿病风险,即便保留的总体组织更多。Whipple术后胰管狭窄可能通过造成瘢痕和萎缩进一步损害残余胰腺。作者得出结论:对良性或低风险肿瘤的手术应尽量保留尽可能多的产胰岛素细胞——有时应优先选择保留胰尾的手术方式——以便患者在术后数年内更有可能维持健康的血糖水平。
引用: Lu, WH., Tsai, HM., Liao, TK. et al. Volume and functional changes of remnant pancreas after different types of pancreatectomy: Exploring the regenerative potential. Sci Rep 16, 6947 (2026). https://doi.org/10.1038/s41598-026-36886-4
关键词: 胰腺切除术, 胰腺再生, 胰源性糖尿病, 内分泌功能, 胰十二指肠切除术 vs 远端胰腺切除术