Clear Sky Science · zh
血清Mac-2结合蛋白糖基化异构体在预测直接作用抗病毒药物治愈的丙型肝炎患者肝细胞癌发生中的作用
这项研究与你的关系
现代药物现在可以治愈大多数人的丙型肝炎病毒(HCV)感染,但一些既往患者仍可能在数年后出现肝癌。医生需要更好的方法来识别谁仍然处于高风险,以便对这些人进行更密切的随访。本研究检验了一种名为Mac‑2结合蛋白糖基化异构体(M2BPGi)的血液标志物是否能帮助预测在成功治愈丙肝后发生肝细胞癌(最常见的肝癌类型)的概率。
治愈后仍存在的癌症风险
丙型肝炎影响全球数千万人的健康,可能在许多年中悄然造成肝脏瘢痕。新的直接作用抗病毒药物(DAA)能在超过95%的治疗患者中清除病毒,大幅减少肝脏损伤。然而,即便病毒被清除,既往存在严重瘢痕的人仍可能发生肝癌。现有的筛查工具,如超声检查和甲胎蛋白血检,仍会漏诊相当比例的早期肿瘤。因此迫切需要简单的血液检测,能够将患者分为低风险和高风险组,从而指导各自应接受多密集的监测。
反映肝脏损伤的血液信号
M2BPGi是一种经修饰的天然存在蛋白,当肝脏发生炎症和瘢痕化时其水平升高。与活检不同,它可通过常规血样测定。日本的早期研究提示,丙肝患者中较高的M2BPGi水平与肝癌相关,但尚不清楚同样的阈值是否适用于其他人群以及接受现代DAA治疗的患者。为此,台湾的研究人员随访了704名接受DAA治疗并成功清除病毒的慢性丙肝成人。所有人在治疗前和完成治疗后12周(确证治愈的标准时点)分别测定了M2BPGi。
长期随访患者
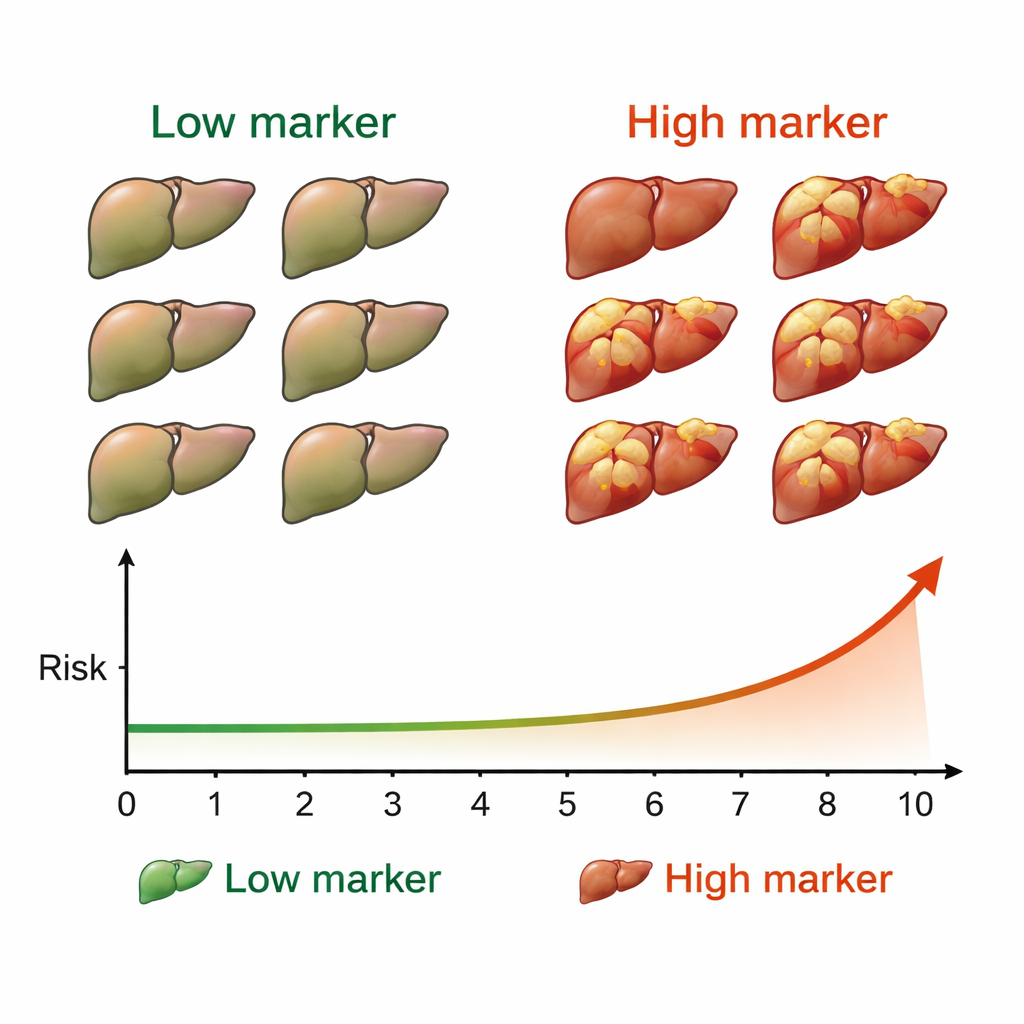
治愈后,患者每六个月接受一次超声和常规血检以查找新发肝肿瘤。在中位随访四年半期间,50人——约占总体的7%——出现了肝癌。当研究组将癌症发生与M2BPGi水平对比时,出现了清晰的模式。治疗前M2BPGi至少为4.0单位的患者比低于该水平的患者发生更多肿瘤。差异显著:他们的十年累计发病率接近53%,而低标志物组的发病率远低得多。另一个阈值是在治愈后测得的2.0单位,也能在随后的十年内将患者区分为高风险和低风险两组。
随时间变化的风险模式
研究人员随后将两个时间点的数据结合起来,查看标志物变化与风险的关系。他们根据治疗前M2BPGi是否高于4.0以及治愈后是否高于2.0,将患者分为四类。两个时点都处于低水平的人具有最低风险;治疗前后均为高水平的人则具有最高的肿瘤风险;从高变低或从低变高的患者风险介于两者之间。即便在调整了年龄、性别、基于超声的肝硬度指标、肝酶检测和甲胎蛋白后,M2BPGi仍然是预测后续发生肝癌的独立指标。
对患者和医生的意义
对于已治愈丙型肝炎的患者,这些发现表明一项简单的血液检测可以帮助明确患者和医生对未来肝癌的担忧程度。高水平的M2BPGi——尤其是在治疗前后持续偏高——提示肝脏仍处于显著风险之中,应进行密切且长期的癌症监测。相反,持续低水平的患者或可获得一定程度的安心,表明其风险相对较小,但仍应规律复查。简言之,M2BPGi在丙肝治愈后可作为肝癌的早期警示信号,为将最密集的监测资源针对真正需要的人群提供了实用方法。
引用: Chang, YP., Chen, YC., Su, TH. et al. Serum Mac-2 binding protein glycosylation isomer in predicting hepatocellular carcinoma occurrence among patients with direct-acting antiviral-induced HCV cure. Sci Rep 16, 5757 (2026). https://doi.org/10.1038/s41598-026-36809-3
关键词: 丙型肝炎, 肝癌, 血液生物标志物, 风险预测, M2BPGi