Clear Sky Science · zh
在宫颈癌筛查中部分 HPV 分型的临床相关性
这对女性健康为何重要
宫颈癌是最容易预防的癌症之一,但全球每年仍有数千名女性被诊断出该病。现代筛查越来越依赖人乳头瘤病毒(HPV)检测——这一病毒导致几乎所有宫颈癌。来自芬兰的这项研究提出了一个具有现实意义的问题:如果医生不仅检测总体 HPV 感染,而是专门识别最危险的型别——HPV16 和 HPV18,是否能更好地决定哪些女性需要更密切随访,哪些可以安全地避免额外检查?
更细致地看 HPV 型别
HPV 不是单一病毒,而是一个包含许多相关型别的大家族。其中有一小群被称为高危型,与宫颈癌相关。即便在这些高危型中,不同型别的危险性也各不相同。HPV16 和 HPV18 在全球范围内被认为是最主要的致病型别。芬兰的国家筛查项目自 2012 年起使用 HPV 检测,但迄今为止在患者管理上对所有高危型均一视同仁。作者研究了将 HPV16 和 HPV18 与其它高危型区分开来,是否能使风险估计更精确并改进 HPV 阳性后对女性的分流策略。
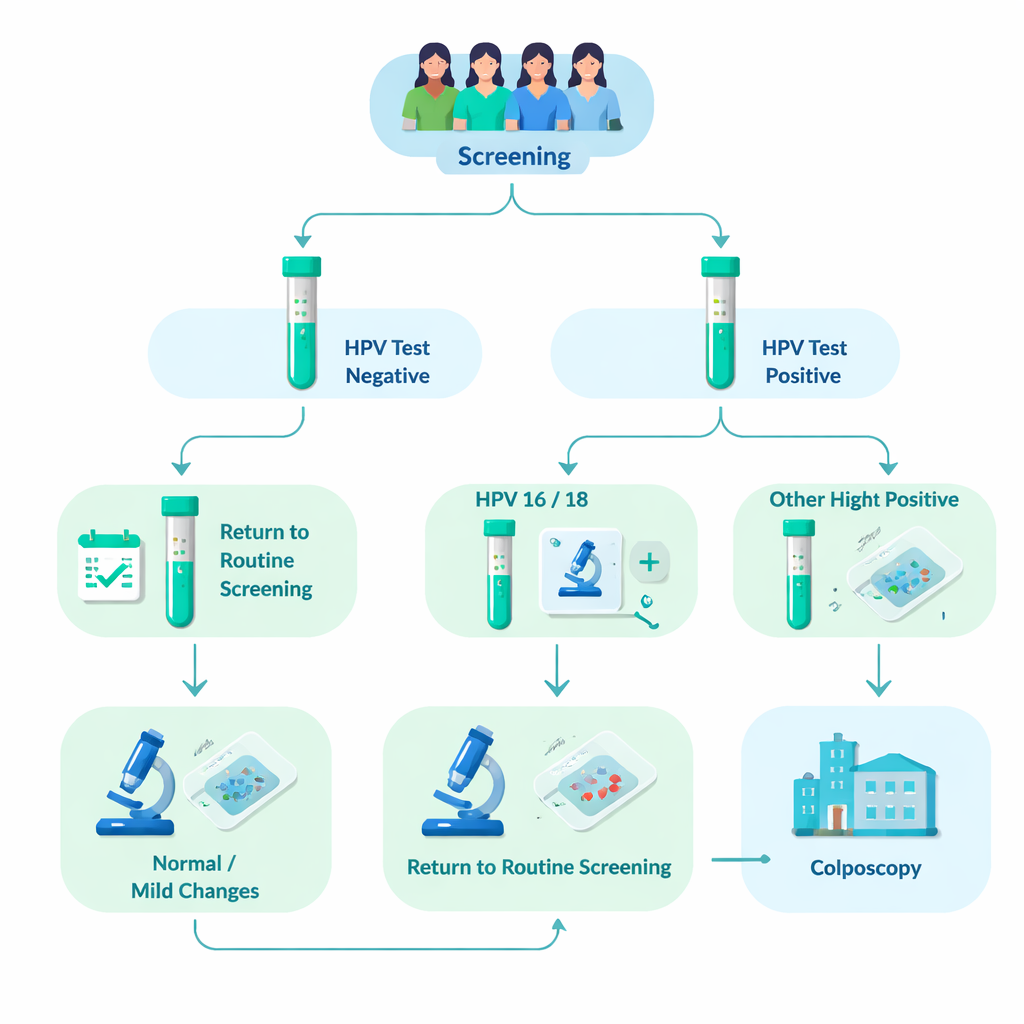
随访超过 76,000 名受筛女性
研究团队分析了 2012–2023 年间在坦佩雷及周边市镇参加组织化宫颈筛查的 76,482 名女性的数据。约 8%(6,031 名)检测到高危 HPV。所有这些女性都接受了额外的宫颈细胞学显微检查(细胞学)。那些细胞学已显示明显异常的女性被直接转诊进行更近一步的检查——阴道镜检查,可在此取小块组织(活检)。细胞学结果正常或仅轻度异常的女性则被要求在 12–24 个月后回访重复 HPV 检测。如果 HPV 持续存在,她们也会被转诊至阴道镜检查。这样的真实世界设计使研究者能够观察不同 HPV 基因型组在数年内出现严重组织学改变的频率。
高危 HPV 的风险并不相同
当团队比较不同结果时,HPV16 明显突出。在 HPV 阳性的女性中,约 37% 的 HPV16 感染者出现了严重组织学改变(即高等级病变或以上),HPV18 约为 26%,而携带其他高危型的女性仅约为 20%。同时携带 HPV16 与另一种高危型的女性风险尤其高。30–40 岁的年轻女性比年长女性有更多高等级病变发现,且 HPV16 与 HPV18 在这些较年轻年龄组更为常见。重要的是,即使初次细胞学看起来正常,HPV16 或 HPV18 阳性的女性发生潜在高等级疾病的可能性仍远高于其他 HPV 型别者。
持续感染及其意义
研究还观察了初次细胞学轻度或正常并回访复查的女性的后续情况。在最初为 HPV16 的人群中,大约三分之二在随访时仍检出相同感染,显示出比大多数其他型别更高的持续性。持续存在的 HPV16 或 HPV18 感染常常随后出现宫颈的高等级病变。研究者提出了一个“如果”问题:如果所有 HPV16 或 HPV18 且细胞学仅轻度异常的女性从一开始就直接送去阴道镜检查,会怎样?他们发现这将使阴道镜检查转诊增加约 7%,但在该队列中只会更早发现一例侵袭性癌症——这表明最大收益可能是通过省去一次重复检测来简化管理,而不是显著改变癌症结局。

对筛查项目的启示
总体而言,研究结果支持在芬兰的宫颈癌筛查项目中使用部分 HPV 分型——将 HPV16 和 HPV18 与其他高危型区分开来。HPV16 或 HPV18 阳性的女性风险明显更高,即便其细胞学结果正常或仅轻度异常,尤其是在较年轻年龄组,也可以合理地直接转诊至阴道镜检查。这样可简化随访、减少重复检测次数,并将更密集的检查集中在风险最高的人群上,同时接受一定程度的侵入性检查增加。随着 HPV 疫苗接种持续降低人群中 HPV16 与 HPV18 的比例,研究也提示未来筛查可能需要对其他高危型别给予更多关注。但就目前而言,采用有针对性的分型为使宫颈癌筛查既更安全又更高效提供了一条务实途径。
引用: Leino, A., Numminen, E., Kares, S. et al. Clinical relevance of partial HPV genotyping in cervical cancer screening. Sci Rep 16, 7204 (2026). https://doi.org/10.1038/s41598-026-36594-z
关键词: HPV16, 宫颈癌筛查, HPV 分型, 阴道镜检查, HPV 疫苗接种