Clear Sky Science · zh
食管癌的肿瘤微环境及其与临床特征和新辅助治疗反应的关联
为何肿瘤的“邻里”重要
食管癌是全球最致命的癌症之一,即便采用现代化疗和放疗,许多患者的反应仍不尽如人意。本研究提出一个看似简单却意义重大的问题:肿瘤周围的“邻里”——即肿瘤微环境——发生了什么,这一微环境的构成能否帮助解释为何部分患者对治疗有反应而另一些患者无效?通过在治疗前后仔细观察免疫细胞和相关标志物,研究者开始绘制机体与肿瘤之间的相互作用图谱,并探讨这种隐秘对话如何为未来更个体化的治疗提供指引。
肿瘤周围的隐秘生态系统
实体肿瘤并非孤立生长,它们位于由免疫细胞、支持细胞和信号分子组成的复杂生态系统中,称为肿瘤微环境。在这项研究中,洛桑的医生和病理学家分析了2009至2021年间68例接受食管癌手术患者的肿瘤样本。大多数患者在手术前接受了强效治疗——化疗、化放疗或两者结合——以缩小肿瘤。研究团队通过对组织切片的特殊染色,计数了若干关键免疫细胞类型(包括总T细胞、杀伤性T细胞和不同类型的巨噬细胞),并测量了可预测免疫治疗反应的标志物,如PD-L1和HER2。
患者特征与测量内容
该系列患者大多为六十出头的男性,且多数为腺癌——常与长期胃酸反流和巴雷特食管相关联。较小一部分为鳞状细胞癌,源自食管的鳞状上皮细胞。研究者将显微镜下观察到的结果与临床信息(如肿瘤分期、吸烟史、体重下降情况以及术前接受的治疗类型)进行了细致关联。他们还使用分级系统追踪每例肿瘤对治疗的完整性反应,将癌细胞完全消失与反应甚微或无反应区分开来。
生活方式、肿瘤类型与较弱的免疫浸润
若干日常与疾病相关因素与肿瘤周围较弱的免疫存在相关。吸烟活跃者总体上巨噬细胞数量较少,所谓的M2样巨噬细胞——常与肿瘤支持和免疫抑制有关——也较少。病情更进展、术前体重下降更多或为鳞状细胞癌的患者,其肿瘤中浸润的T细胞和巨噬细胞通常较少。相反,PD-L1评分高的肿瘤——这一指标常用于筛选免疫治疗人选——表现出“更热”的免疫特征,T细胞和巨噬细胞更多,但这种模式此前已与更差的结局相关,可能因为肿瘤通过PD-L1活跃地关闭免疫攻击。
治疗如何重塑肿瘤的邻里
新辅助(术前)治疗显著重塑了肿瘤微环境。无论是化疗还是化放疗,都会增加巨噬细胞数量,包括M2样细胞,同时显著降低调节性T细胞(通常抑制免疫反应的一类)。总体T细胞和杀伤性T细胞的变化则不那么一致。有趣的是,化放疗倾向于降低肿瘤及周围细胞的PD-L1水平,减少治疗后PD-L1评分较高的患者比例。这提示若仅以化放疗后单次检测为依据,标准治疗可能使肿瘤看起来不太适合PD-1/PD-L1阻断类免疫治疗。
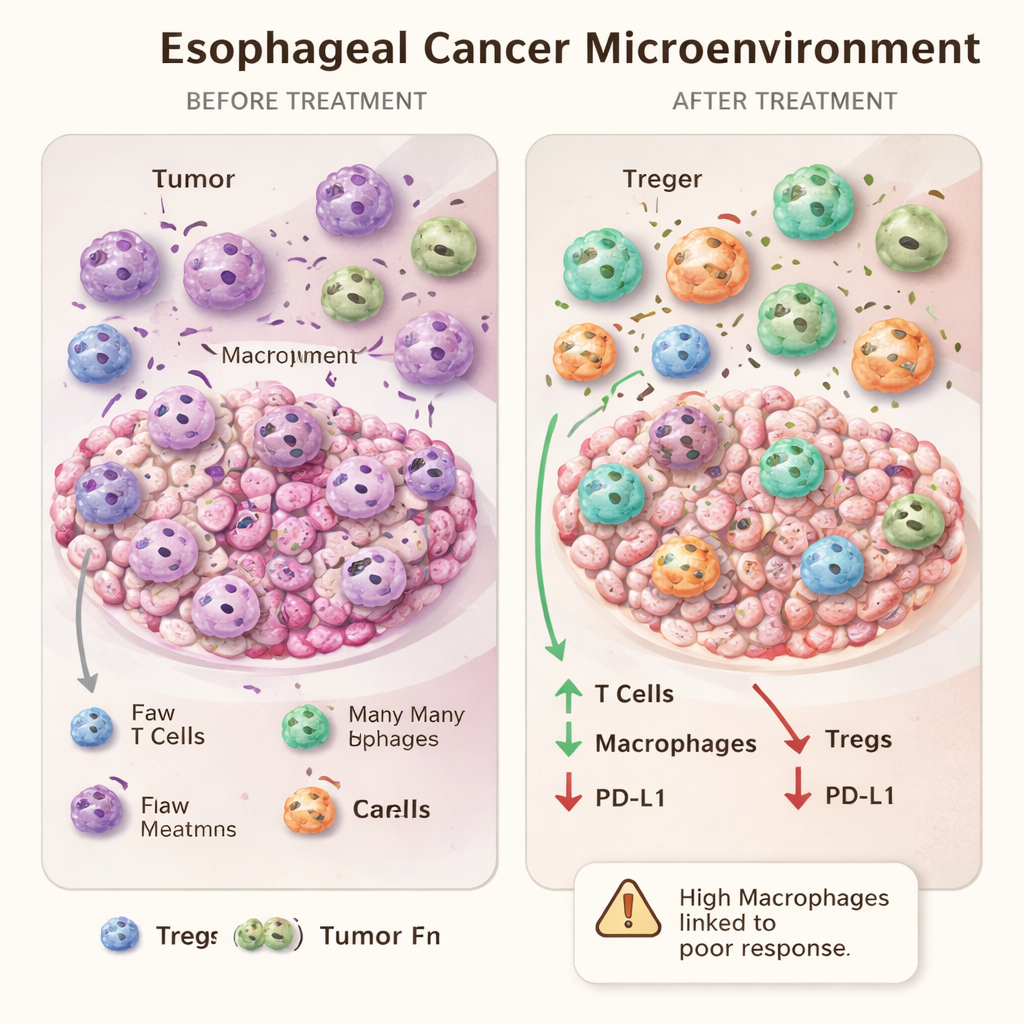
更多免疫细胞何时可能意味着耐药
将治疗反应的极端情况进行比较得出的一项最有趣发现是:在基线时,显微镜下完全消失的病例与反应差的病例在肿瘤周围免疫细胞组成上并无明显差异。然而,治疗后反应差的患者肿瘤区内的巨噬细胞数量高于完全缓解者。巨噬细胞丰度在治疗后并非简单地代表强免疫反应,反而可能标志着一种衰竭或偏向性的反应,被肿瘤学会利用。这进一步支持了某些巨噬细胞,尤其是M2样巨噬细胞,可能促进肿瘤生存和耐药的观点。
这对未来护理的意义
对患者和临床医生来说,核心信息是:围绕食管肿瘤的生物学——其微环境——受吸烟、肿瘤类型、疾病严重程度以及治疗本身影响。标准的化疗和化放疗不仅仅是缩小肿瘤;它们还以可能有利或不利于长期疾病控制的方式召集并重塑免疫细胞。研究表明,术前及术后计数某些免疫细胞,尤其是巨噬细胞,未来或可帮助识别可能耐药的患者,以及可能从靶向这些细胞或PD-1/PD-L1通路的额外药物中受益的人群。尽管仍需更多、更大规模的研究,这项工作使我们更接近于不仅根据肿瘤基因组,还根据其周围动态生态系统来个体化食管癌治疗。
引用: Fasquelle, F., Teixeira Farinha, H., Sempoux, C. et al. The tumor microenvironment in esophageal cancer and its association with clinical features and neoadjuvant treatment response. Sci Rep 16, 5664 (2026). https://doi.org/10.1038/s41598-026-36537-8
关键词: 食管癌, 肿瘤微环境, 免疫细胞, 化放疗, 免疫治疗