Clear Sky Science · zh
在射血分数降低或轻度降低的急性心力衰竭中,循证指南药物治疗的普及率与临床意义
这对有心脏问题的人为什么重要
心力衰竭是老年人住院的主要原因之一,许多患者出院时会同时使用几种旨在保护心脏的药物。但在日常临床实践中,并非所有人都能获得指南推荐的全部药物组合。这项来自日本医院的研究提出了一个简单却重要的问题:对于因心力衰竭急性加重住院的人来说,出院时使用更多这些有指南支持的药物,是否能真正转化为更少的死亡和更少的再入院?
数据背后的人群
该研究基于一个名为京都充血性心力衰竭(KCHF)登记的大型项目,追踪在日本19家医院因急性心力衰竭入院的患者。从四千多名患者中,研究团队聚焦于2086名存在心脏收缩功能减弱(射血分数降低或轻度降低)且出院时存活的患者。研究人员记录了每位患者出院时是否被处方了三类主要的心衰药物:松弛血管的药物(ACE抑制剂或ARB)、减慢并保护心脏的β受体阻滞剂,以及阻断激素作用的醛固酮受体拮抗剂。患者按出院时实际获得的这三类药物数量分为:无、1种、2种或全部3种。
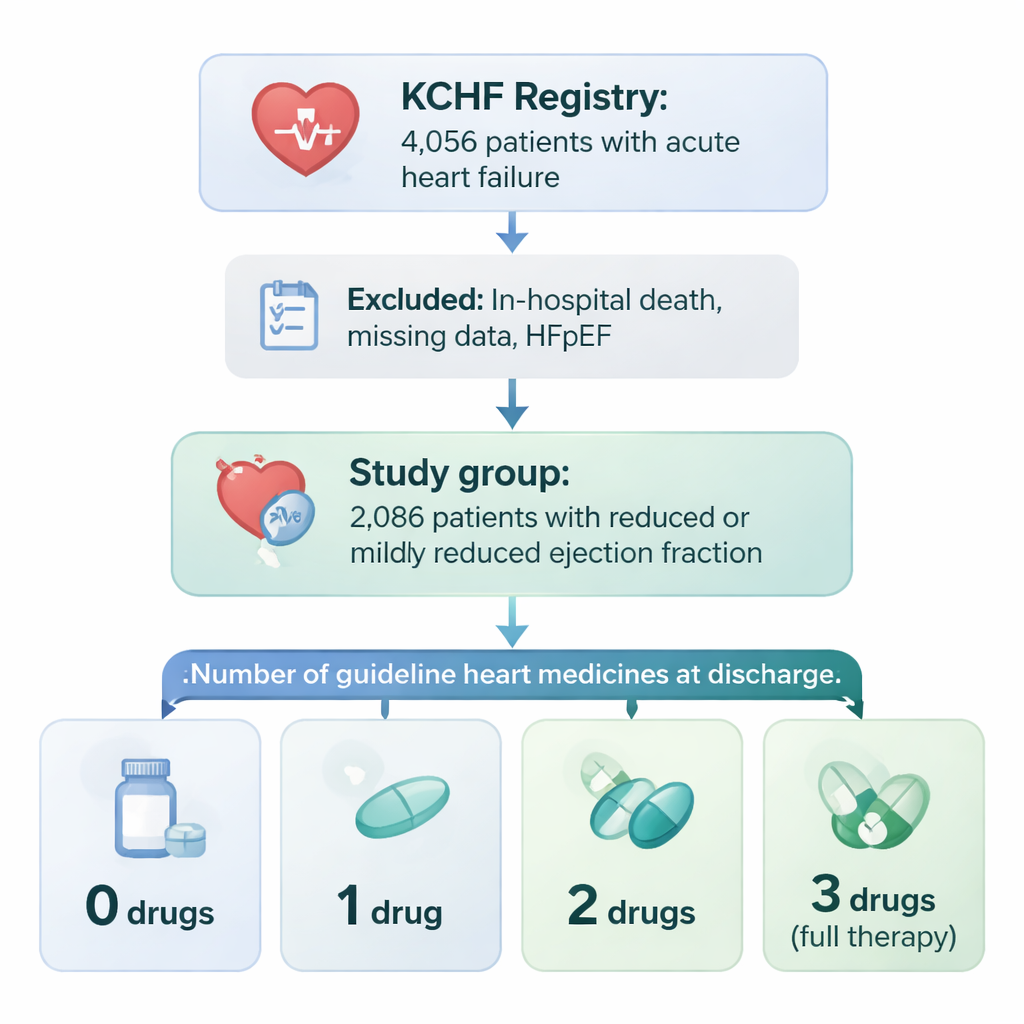
谁能获得完整治疗组合
只有大约三成患者出院时获得了全部三类药物。获得全部三类药物的患者往往更年轻,男性占比更高,能够独立行走,并且合并严重疾病(如肾功能衰竭或重度贫血)较少。年龄在80岁及以上、合并心肌梗死入院或肾功能严重受损的患者,获得完整组合的可能性明显较低。简言之,医生更倾向于或能够在看起来身体条件更好、合并症较少的患者身上开出三药组合,而在体弱或可能无法耐受药物副作用的患者上则更为谨慎。
患者出院后发生了什么
研究者随访了患者出院后大约一年的时间,观察两个关键事件:任何原因的死亡,或因心力衰竭恶化再度住院。结果模式非常明显:在未接受任何指南药物的人群中,超过一半在一年内要么死亡要么再次入院。这一风险随着所用药物种类数的增加而逐步下降。出院时使用全部三类药物的患者结局最好,约只有四分之一在同一时期内面临死亡或再入院。即便在仔细校正年龄、肾功能、贫血及多种其他健康因素后,未使用或仅使用1类药物的患者仍比使用全部三类药物的患者显示出明显更高的风险。使用两类药物者的风险处于两者之间,与全三药组在统计学上相似。
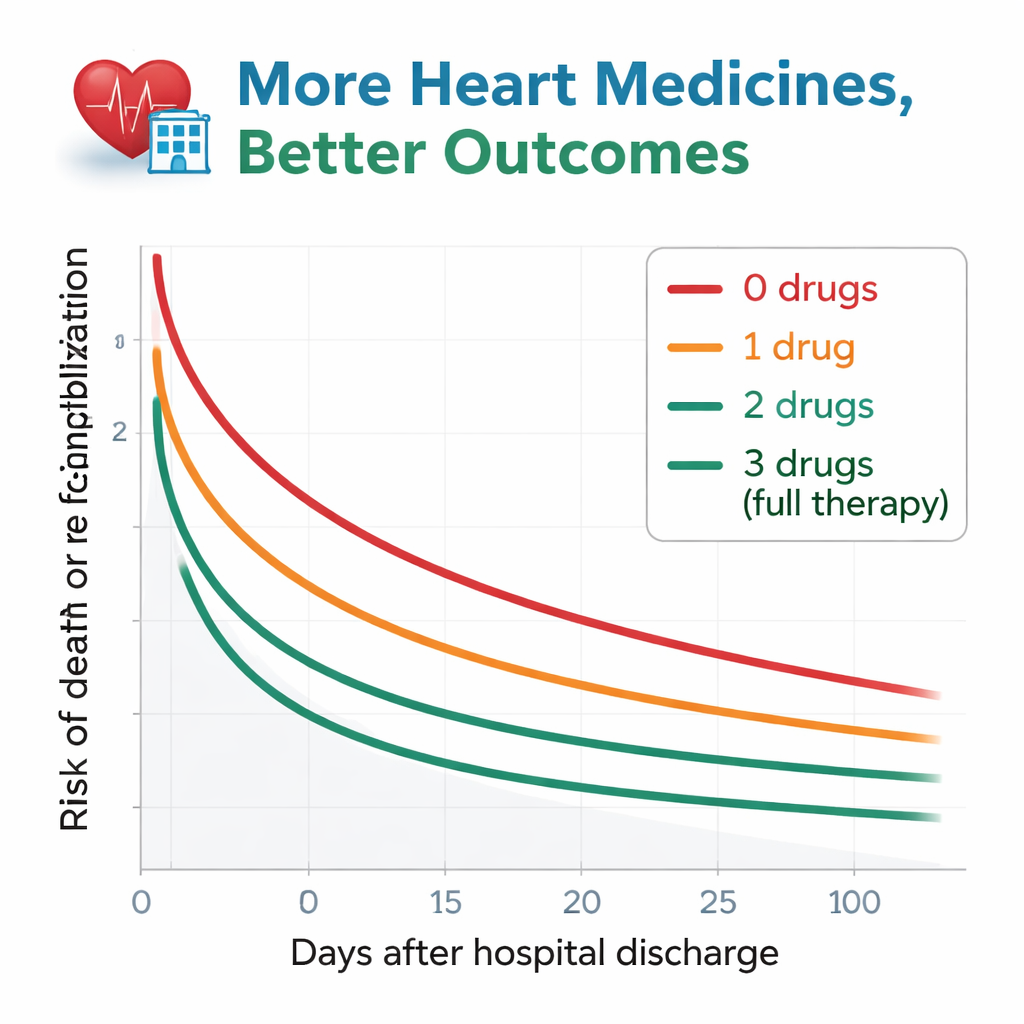
为何还有患者被漏掉
研究还揭示了许多患者未能获得推荐全部药物的原因。其中一些是医学上的:低血压、肾功能问题或异常血液检查可能使某些药物不安全。较高年龄、衰弱以及无法规律服药也会起作用。社会和医疗系统因素同样重要,例如医生对这些药物的熟练程度、出院后能否对患者进行密切随访,以及不同医院之间的治疗差异。作者强调,出院时未使用三类药物的患者虽然比例较小,但属于特别脆弱的一群,可能面临多重治疗障碍。
这对患者和家属意味着什么
对于心力衰竭患者及其照护者而言,结论很明确:在安全可行的情况下,使用更多经过验证的心衰药物似乎可以降低死亡和重复住院的风险。这项研究不能证明因果关系,因为病情最重的患者也最不可能获得全套治疗。不过,在两千多例现实世界的病例中,出院时使用全部三类主要药物的患者在随后的年度内持续显示出更好的结局。与医生和护士讨论哪些药物是被推荐的、应注意哪些副作用以及是否可以安全地增加药物,可能有助于更多患者获得临床指南旨在带来的生存益处。
引用: Miyoshi, Y., Kato, T., Morimoto, T. et al. Prevalence and clinical significance of guideline-directed medical therapy in acute heart failure with reduced or mildly reduced ejection fraction. Sci Rep 16, 5116 (2026). https://doi.org/10.1038/s41598-026-35835-5
关键词: 心力衰竭, 循证指南治疗, 心脏用药, 住院再入院, 心脏结局