Clear Sky Science · zh
综合基因组分析在晚期实体肿瘤中的现实临床效用
为什么解读DNA检测可以改变癌症治疗
医生越来越多地使用强大的DNA检测一次性扫描肿瘤中的数百种基因改变,希望能为每位患者找到能精确针对其癌症的药物。但在临床试验之外,这一策略在多大程度上真实地延长了患者生命仍不清楚。本研究在日本对5.4万多名晚期癌症患者进行了调查,提出一个简单但重要的问题:当我们对肿瘤基因进行全面剖析时,患者到底能得到多少实际获益?
深入数千个肿瘤的内部
研究者利用了一个全国性的数据库,记录了在常规护理中接受综合基因组分析(CGP)患者的基因和临床信息。所有患者均为晚期实体肿瘤,且大多已完成标准治疗。研究团队使用一种可读取324个与癌症相关基因的检测,登记了存在的突变以及每项突变被现有或有力支持的治疗所针对的证据强度。他们将发现按证据从最确凿(A级)到仅有早期实验室研究支持(E级)、或目前与治疗无关的情况进行分组。
基因匹配与生存:谁更有优势?
在所有癌种中,近四分之三的患者至少有一种专家认为可能“可干预”的基因改变——即可能指导治疗的发现。那些肿瘤带有最强证据标记(A 级)的人群,平均而言比肿瘤只有较弱或无证据标记的患者活得更久。例如,与信息性较差的发现相比,与已获批准药物相关的A 级发现者在检测后中位生存期约为16个月,而后者约为12个月。这一模式在包括肺癌、胆管癌和子宫内膜癌等多个癌种中均出现,表明在真实世界的临床实践中,发现高置信度的治疗靶点可以转化为更好的结局。 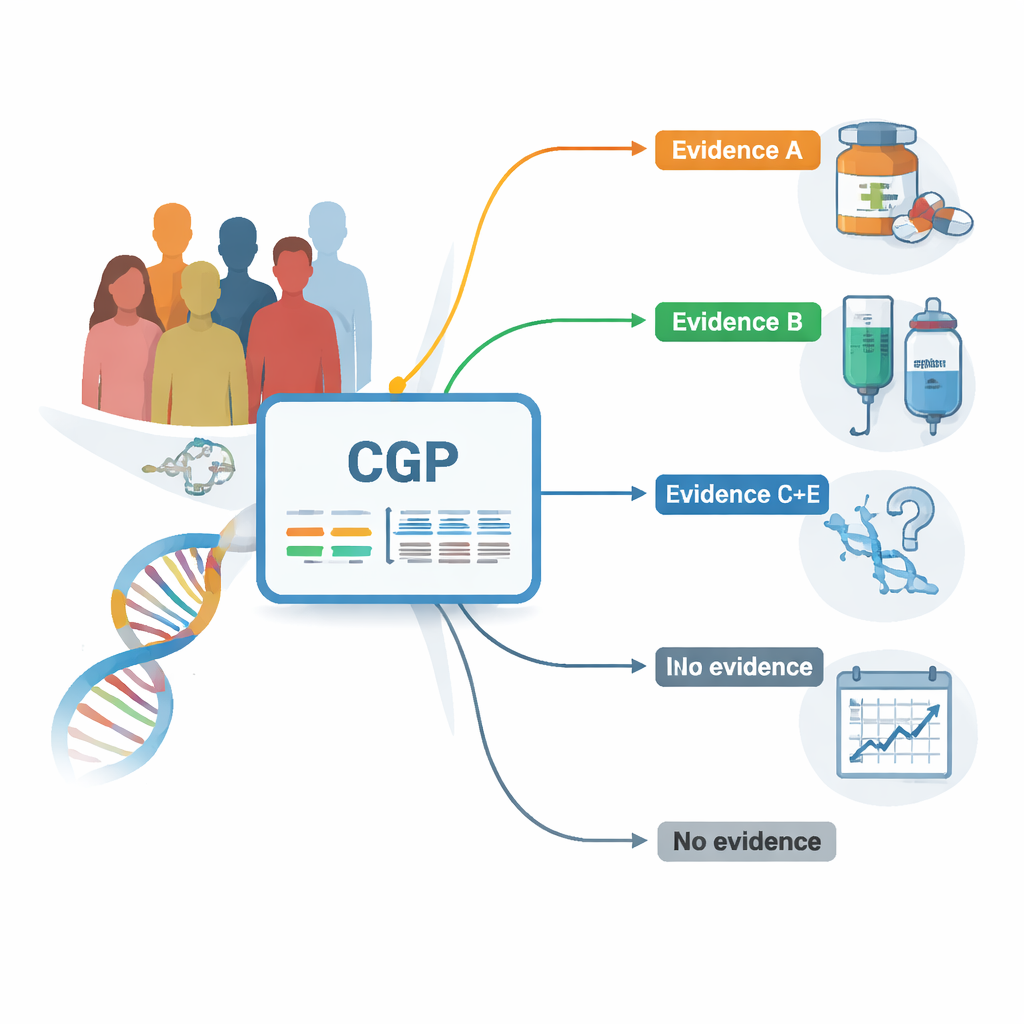
从有希望的突变到实际用药
然而,在肿瘤中发现一个良好靶点与实际接受匹配药物是两码事。约只有8%的患者最终接受了明显由CGP结果指导的治疗——要么是获批的精准药物,要么是在临床试验中或越权使用的实验性疗法。阻碍因素包括年龄较大、总体健康状况较差,以及并非对每种突变都始终有合适的临床试验或药物。随着更多精准药物获批,受益患者的比例确实随时间上升,但不同癌种间差异显著:甲状腺癌或肺癌中超过五分之一的患者接受了CGP指导的治疗,而胰腺癌和肝癌中这一比例仍低于2%。
当“一刀切”并不适用
研究还聚焦于所谓的“肿瘤不可知”标志,它们被认为可跨多种癌症发挥作用。一个关键例子是肿瘤突变负荷(TMB),即肿瘤中DNA变异的计数。具有极高TMB的患者——尤其是每百万个碱基字母中突变数≥20的——在接受免疫药物帕博利珠单抗治疗后,往往反应更好、存活时间更长,这一点不依赖于另一种标志微卫星不稳定性(MSI)。然而,也存在显著例外。在一种罕见的皮肤癌——腋外佩吉特病中,即便肿瘤为TMB高,仍对帕博利珠单抗耐药且患者预后较差,这提示“通用”标志在特定情境下可能失效。研究团队还表明,并非所有涉及NTRK基因的DNA融合对TRK抑制药的反应都相同,而且一些因早期、靶向范围较窄的检测未检出的关键突变患者,在后续CGP检测中被发现后仍获得了益处。 
这对患者和医生意味着什么
对于晚期癌症患者而言,这项研究既带来希望也提出现实考量。CGP显然有助于将患者分层为预后较好或较差的群体,并能发现有力的治疗选择,尤其在特定肿瘤类型和突变丰富的肿瘤中更为明显。与此同时,大多数拥有“可干预”发现的患者仍未获得匹配药物,这受限于药物获批状况、试验可及性以及患者健康状况。结论是:广泛的DNA检测是一个有价值的工具,但其真实效益取决于是否具备相应的药物、临床试验和医疗体系来落实检测所揭示的信息。
引用: Saito, Y., Horie, S., Kogure, Y. et al. Real-world clinical utility of comprehensive genomic profiling in advanced solid tumors. Nat Med 32, 690–701 (2026). https://doi.org/10.1038/s41591-025-04086-8
关键词: 精准肿瘤学, 基因组分析, 肿瘤突变负荷, 靶向治疗, 免疫治疗