Clear Sky Science · zh
微生物群诱导的T细胞可塑性促进免疫介导的肿瘤控制
肠道“友好”细菌如何可能帮助对抗癌症
癌症免疫疗法已经彻底改变了许多患者的治疗,但只有一部分患者的肿瘤能够缩小并长期不复发。这项研究提出了一个看似简单却意义重大的问题:特定肠道细菌能否以某种方式“指导”免疫细胞,使得抗PD‑1等检查点抑制药物更有效?通过追踪从小肠到小鼠肿瘤的免疫细胞轨迹,作者发现了单一肠道微生物与成功肿瘤控制之间直接且可检验的联系。
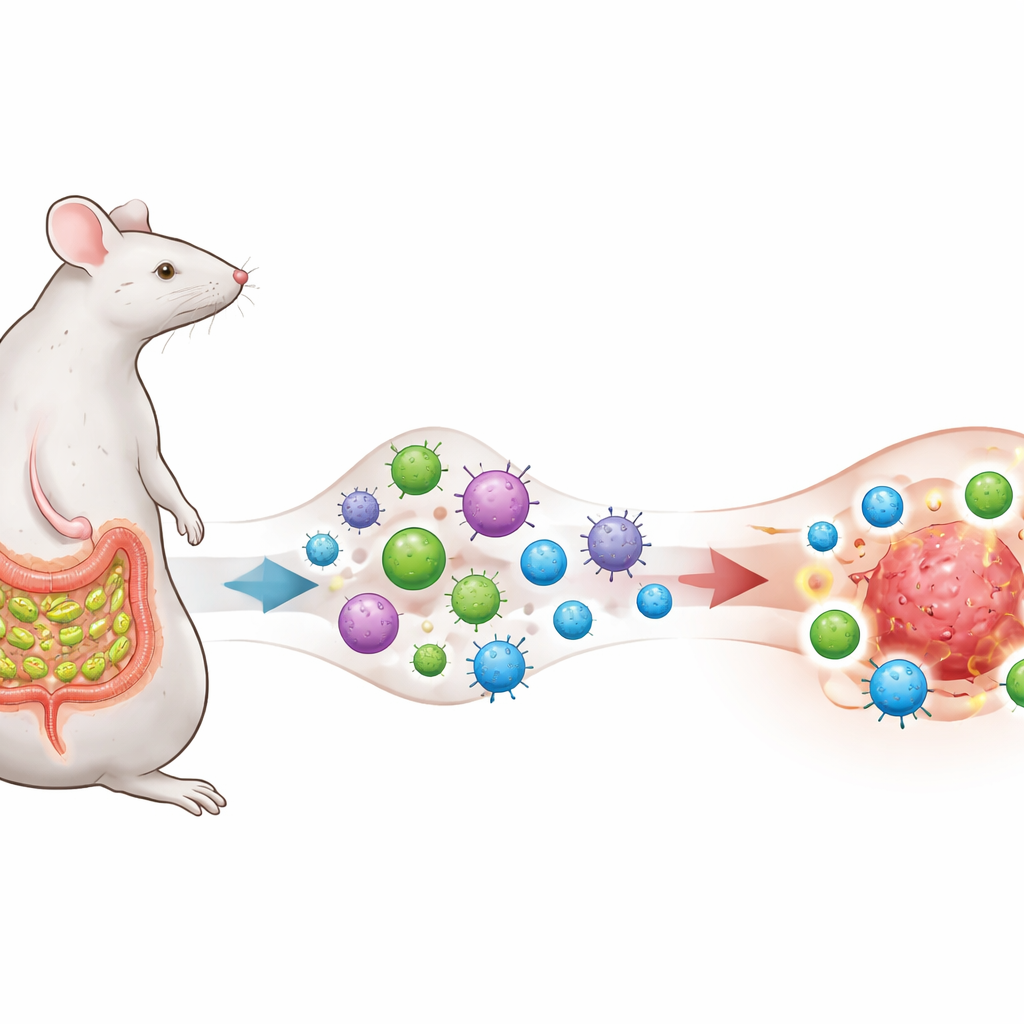
训练免疫系统的一种微生物
研究者聚焦于一种称为分节丝状细菌(SFB)的肠道细菌,这种细菌在小鼠小肠黏膜附近定殖,能激发一种强烈但通常有助于稳态的辅助性T细胞17(TH17)反应。研究团队将黑色素瘤、肺癌和结肠癌细胞工程化,使其展示一种也存在于SFB中的蛋白片段,从而在人为上在微生物与肿瘤之间制造“抗原重叠”。小鼠要么保持无SFB,要么被SFB定殖,所有小鼠均接受抗PD‑1治疗——这是一种广泛使用的检查点抑制抗体,旨在解除T细胞的抑制。
肠道“受训”细胞将肿瘤从冷变热
仅使用抗PD‑1或仅有SFB几乎不能抑制肿瘤生长。但当肿瘤携带来源于SFB的抗原且小鼠被SFB定殖时,抗PD‑1突然变得非常有效:肿瘤缩小,生存率提高,存活的动物在随后再次接种肿瘤时无需额外治疗即可排斥肿瘤,表明存在持久的免疫记忆。在这些成功的个体中,肿瘤中充斥着产生干扰素‑γ和其他毒性分子的侵袭性CD8“杀伤”T细胞,而抑制性调节性T细胞(Treg)在免疫细胞群体中所占比例较小。简言之,癌症局部环境从相对“冷”和无反应被重塑为“热”和炎性。
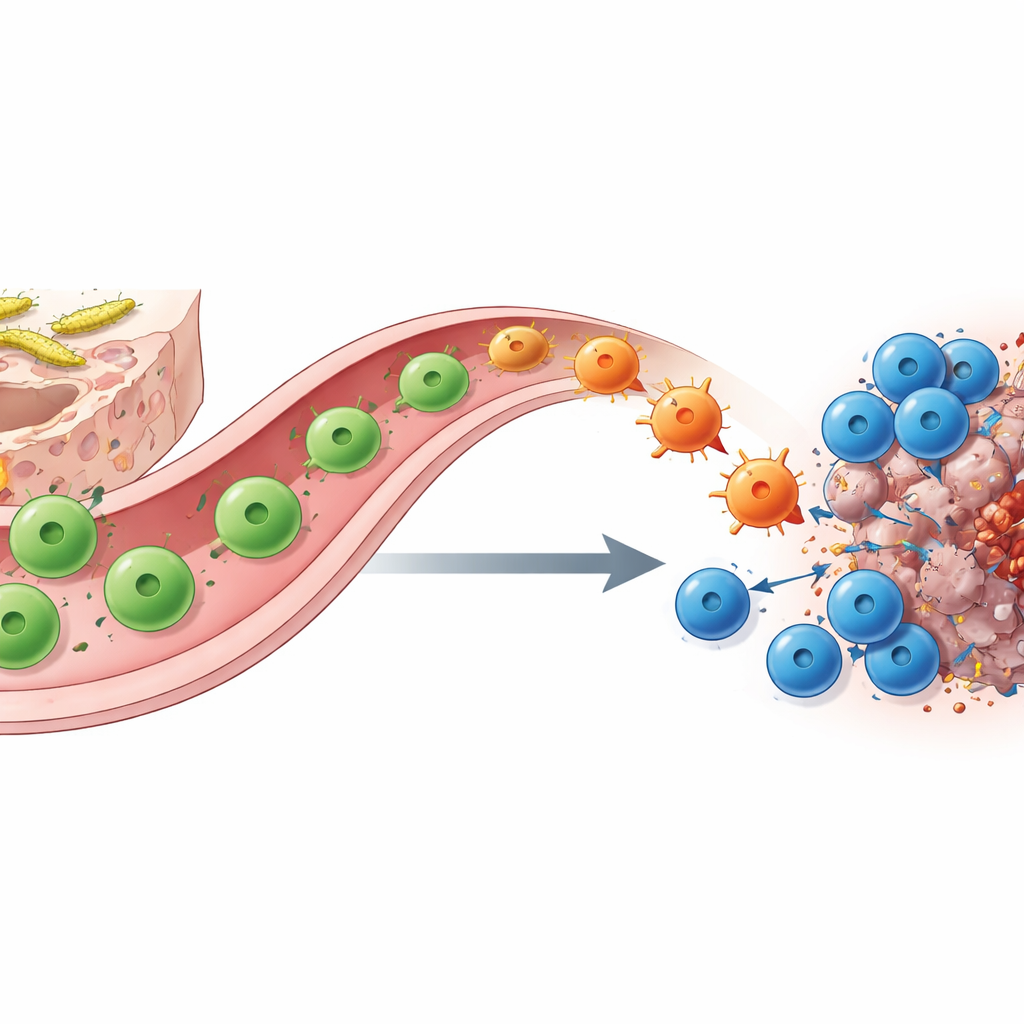
能变形的辅助T细胞搭建肠道与肿瘤的桥梁
SFB定殖如何带来这种转变?通过分子条形码、单细胞测序和巧妙的遗传追踪,作者表明关键角色是识别SFB的CD4辅助T细胞。在小肠中,这些细胞起初为支持屏障功能且通常产生IL‑17A的TH17细胞。当它们在检查点抑制下在肿瘤中遇到匹配抗原时,它们从肠道迁移到肿瘤部位并“再分化”为类似TH1的细胞,转而大量分泌干扰素‑γ和TNF。这些被转换的“前TH17”细胞增强抗原呈递并分泌化学趋化因子,招募并增强CD8杀伤T细胞的功能。去除辅助或杀伤T细胞中的任一类,或遗传性删除作为前体的IL‑17A谱系细胞,都会在很大程度上消除抗PD‑1的益处,强调了它们的协作关系。
并非所有微生物都会给出有益“指令”
为测试是否任何具有重叠抗原的肠道细菌都可行,团队用另一种共生微生物肝脏螺杆菌(Helicobacter hepaticus)重复了实验。该生物同样能驱动强烈的T细胞反应,但主要扩增抑制性类型的细胞以抑制炎症。当肿瘤被工程化展示H. hepaticus抗原且小鼠被该细菌定殖时,抗PD‑1疗法并未带来改善。尽管许多针对H. hepaticus的辅助T细胞也迁移到肿瘤,但它们保持调节性特征并几乎不产生干扰素‑γ,无法激活杀伤性T细胞。这一对比表明,微生物诱导的T细胞程序的质量和可塑性——而不仅仅是抗原匹配——决定了微生物群是助力还是阻碍癌症免疫疗法。
这对未来癌症护理可能意味着什么
总体而言,这项工作在动物模型中提供了直接证据:一种特定的肠道细菌可以在肠道中预先训练辅助T细胞,将它们发送到共享抗原的肿瘤,并在检查点抑制下促使其转换角色,成为强大的抗肿瘤细胞。通过阐明这一路径——从肠道到肿瘤——该研究提示,经过谨慎选择或工程化的微生物有朝一日可能与免疫疗法联用,将更多患者的肿瘤转变为可治疗的炎性靶点——前提是这些微生物驱动的是那种灵活的、促炎的T细胞反应,而不是平抑炎症的调节性反应。
引用: Najar, T.A., Hao, Y., Hao, Y. et al. Microbiota-induced T cell plasticity enables immune-mediated tumour control. Nature 651, 201–210 (2026). https://doi.org/10.1038/s41586-025-09913-z
关键词: 肠道微生物群, 癌症免疫疗法, T细胞可塑性, 检查点抑制, 肿瘤微环境