Clear Sky Science · zh
COVID-19 疫苗效力与流行病感染压力之间的关联
为什么疫苗效果仍会让人感到意外
COVID-19 疫苗曾被誉为改变游戏规则的工具,但人们很快注意到,同一款疫苗在不同地方的表现并不总是相同。有些试验和真实世界研究报告的保护效果非常高;另一些在不同地点或不同时间进行的研究则在接种者中观察到更多感染。本文提出了一个看似简单的问题:社区中爆发的强度——你周围的“感染压力”——在多大程度上影响疫苗看起来的有效性?
衡量疫情的“压力”
为了解答这一问题,研究人员把重点放在感染力(force of infection)上,这个术语描述了社区中易感人群变为感染者的频率。他们不单依赖疫苗试验内部的数据,而是将三项大型 3 期 COVID-19 疫苗研究——Moderna 的 mRNA-1273 (COVE)、AstraZeneca 的 ChAdOx1 nCoV-19 (AZD1222) 和 Janssen 的 Ad26.COV2.S (ENSEMBLE)——与独立的监测估计相连接,后者反映了每个试验地点随时间推移 SARS‑CoV‑2 的传播程度。这些监测数据来自住院、死亡和抗体调查,为从疫情开始直到 2021 年末的当地感染水平提供了逐日图景。 
三项疫苗试验揭示的情况
呈现出的图景并非单一的简单规律,而是随疫苗类型和暴露水平而变化的模式。在 AstraZeneca 试验的美国亚组中,更高的感染压力与测得的疫苗效力上升有关:在该试验总体上属低到中等暴露的美国环境中,随着暴露增加,安慰剂组的感染风险比接种组上升得更快。相反,当研究人员查看 Janssen 试验的美国与非美国合并数据时,观察到的是相反的趋势:感染水平较高的地区往往显示出较低的疫苗效力,尤其是在美国以外社区传播强烈的区域。对于 Moderna 试验、整体 AstraZeneca 试验,以及 Janssen 试验的美国部分,数据未显示出明确的单向关联——在那些参与者经历的感染压力范围内,疫苗表现相对稳定。
疫苗的可能“最佳区间”和“压力测试”
综合结果后,作者提出疫苗效力与感染压力之间可能呈倒 U 型关系。在相对较低的感染水平下,暴露的轻微增加可能更明显地显现出疫苗相对于安慰剂的益处,使得效力看起来上升。但在非常高的感染水平下——人们可能反复或强烈暴露——即便是良好的疫苗也会被“压力测试”,导致突破性感染增多、表观保护下降。 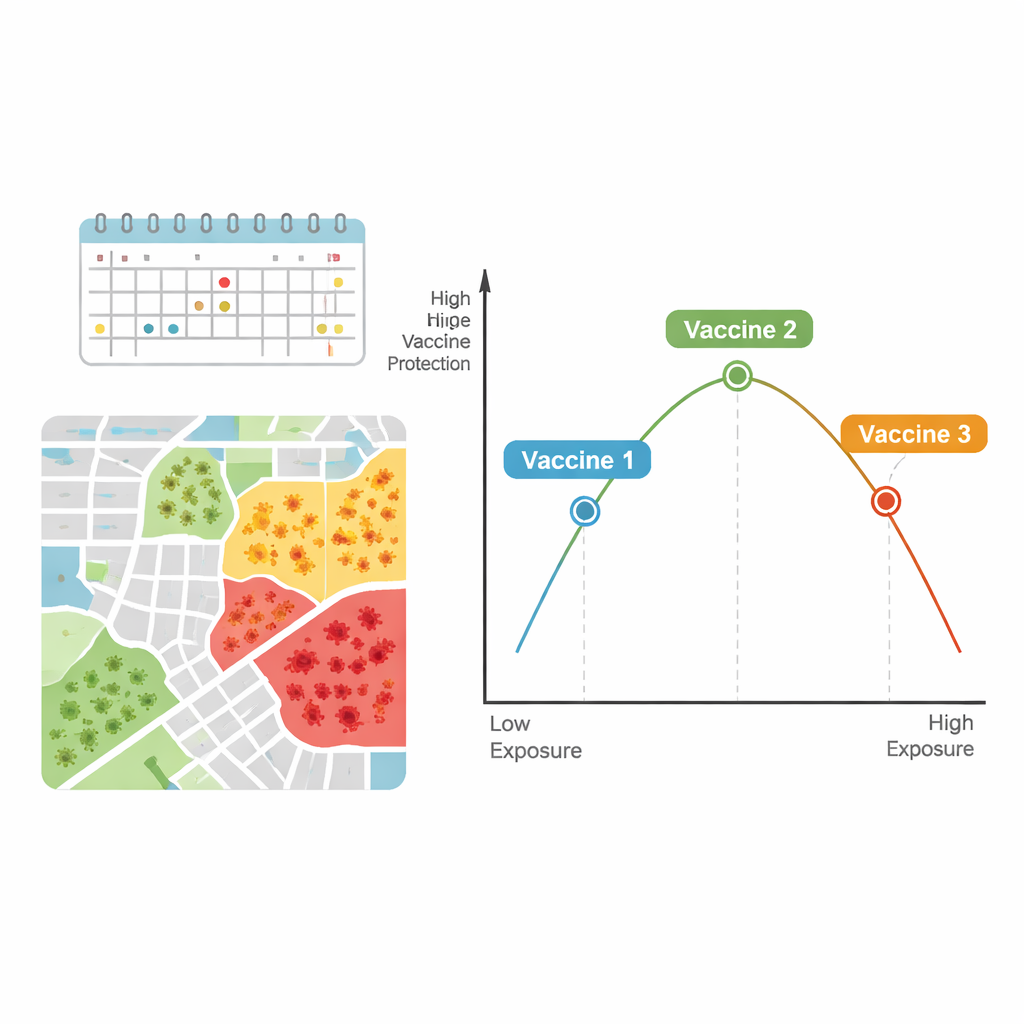
局限性及其对现实决策的含义
作者指出,他们的工作并不能证明因果关系,且受限于试验期间实际出现的感染水平范围,以及无法完全分离变异株影响或疾病严重程度的限制。尽管如此,将逐人试验数据与逐日当地感染估计相链接,仍使他们能够超越早期将每个国家或试验视为单一、不变数值的研究。他们的发现表明,当我们比较疫苗或试图将试验结果应用到新环境时,应密切关注病毒对该社区的冲击程度,而不仅仅关注醒目的效力百分比。对于在单一地点进行的试验,忽视当地感染压力可能会导致对疫苗在其他地方表现的误导性预期。
这对下一个大流行意味着什么
通俗地说,本文认为疫苗“好用”不仅取决于疫苗本身或接种者个人,社区中发生的情况也很重要。在中等规模的暴发中,疫苗的优势可能最为清晰。在爆发性传播中,即便是强效疫苗也可能显得较弱,因为人们面临的感染机会更多。理解这种微妙的、可能为倒 U 型的关系,可以帮助科学家设计更好的试验、选择更具信息量的试验地点,并帮助公共卫生官员在为未来流行病和大流行决定如何保护不同地区时,更明智地解读疫苗数据。
引用: Xu, J., Halloran, M.E., Moore, M. et al. Association between COVID-19 vaccine efficacy and epidemic force of infection. npj Vaccines 11, 54 (2026). https://doi.org/10.1038/s41541-026-01374-3
关键词: COVID-19 疫苗, 疫苗效力, 感染压力, 流行动力学, 临床试验