Clear Sky Science · zh
一种人类脑类器官的西尼罗河病毒脑炎模型显示先天免疫功能
为什么实验室培育的小脑很重要
西尼罗河病毒是一种由蚊子传播的感染,可侵入大脑并引发脑炎,这是一种威胁生命的炎症,会导致部分患者死亡,并使许多幸存者长期出现记忆和运动障碍。然而,目前医生仍然没有针对人的特异性抗病毒药物或疫苗。一个重要原因是很难在人体大脑内研究病毒的真实行为。在这项研究中,研究人员使用“脑类器官”——由干细胞培育而成的小型三维人类脑细胞团——来构建一个逼真的西尼罗河病毒脑炎实验模型,并观察脑细胞如何反击。
在培养皿中构建微型人脑
研究团队起始于人源诱导多能干细胞,这类细胞可以被诱导分化成多种细胞类型。通过分步骤的培养配方,他们将这些细胞培养约100天,生长成豌豆大小的脑类器官,模拟人类大脑外层皮质的关键特征。这些微型大脑包含神经元网络、称为星形胶质细胞的支持细胞,以及被称为小胶质细胞的常驻免疫细胞。一些类器官还形成类似脉络丛的结构,脉络丛产生脑脊液并构成血液与大脑之间的重要屏障。这种多种细胞类型的混合比传统的平面细胞培养更接近真实环境。
西尼罗河病毒在微型大脑中的表现
当类器官暴露于低剂量的西尼罗河病毒时,感染明显建立但并不均一。对培养液中释放的病毒测量显示,有些类器官在最初几天内迅速达到峰值,然后趋于平静;另一些则上升较慢并持续感染长达四周。在若干早期达到峰值的类器官中,病毒水平后来降至检测限以下,表明这些微型大脑有能力自行清除感染。重要的是,类器官并未解体或表现出大范围可见损伤,这表明该系统可以模拟急性与长期感染,而不会简单地瓦解。
病毒侵袭位置与应答者
显微镜图像显示西尼罗河病毒并不均匀地在微型大脑中扩散。相反,病毒蛋白出现在靠近外层、类似皮质的富含神经元和星形胶质细胞的小簇中。病毒物质倾向于集中在细胞核附近,符合这些细胞内的活跃感染。相比之下,小胶质细胞散布在更深的层次,且在病毒阳性区域基本缺失,提示它们并非该模型中早期的主要感染靶细胞,也未向感染点大量聚集。这一模式与患者尸检和动物研究的发现相呼应:神经元是主要靶细胞,但其他脑细胞塑造周围的炎症反应。
脑部炎症的化学信号
为了理解这些微型大脑如何反应,研究者测量了随时间分泌到培养液中的数十种免疫和损伤相关分子。他们观察到与脑炎相关的协调信号波动。早期化学趋化因子CXCL10显著上升,随后是其他呼叫信号如CCL2、CCL17和CX3CL1,这些信号通常会招募循环免疫细胞进入大脑。经典的炎症介质——包括IL‑6、TNF‑α和IL‑18——也有所增加,调节和损伤相关标志物如IL‑1受体拮抗剂、sTREM‑1、sRAGE以及支持神经的因子BDNF也升高。许多这些信号在感染后期仍然保持升高,暗示持久性炎症可能在病毒受控后仍然导致持续症状。
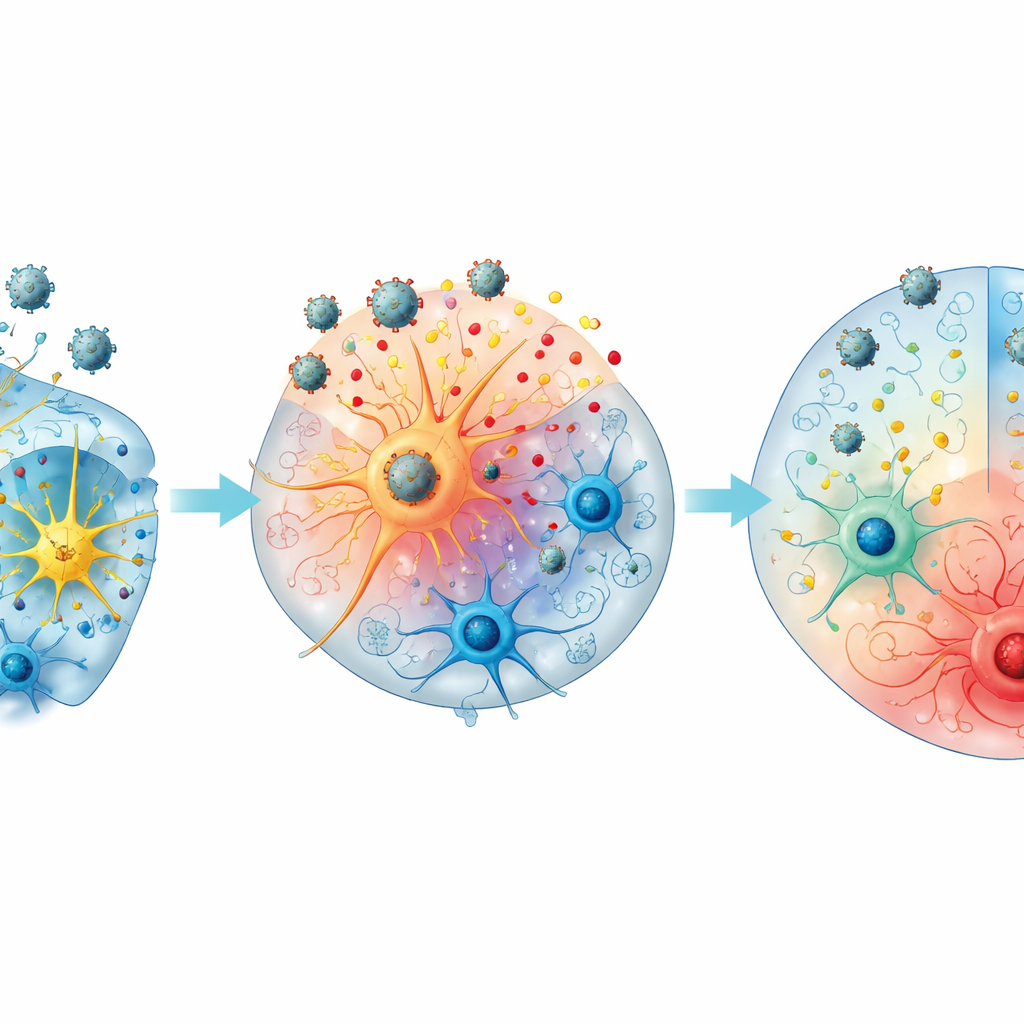
不同路径:清除还是维持感染
团队注意到类器官沿两条大致不同的路径发展。“A型”微型大脑在早期达到病毒峰值,更有可能随后失去可检测到的病毒,并显示某些炎性和调节性信号的更强烈激增,包括CXCL10、IL‑1受体拮抗剂和sTREM‑1。“B型”类器官则在较晚达到峰值,更常维持高病毒水平,并显示相对更高的IL‑18和某些损伤标志物,提示倾向于延长的炎症。形成脉络丛样结构的类器官往往产生更多某些信号,如IL‑6、CXCL10、CX3CL1和β‑NGF,这指向该屏障组织在塑造大脑对感染反应中的可能作用。
这对患者意味着什么
该研究表明人类脑类器官可以被西尼罗河病毒感染、发起复杂的免疫反应,甚至有时清除病毒,从而建立了一个强有力的人类大脑替代模型。对普通读者来说,关键结论是科学家现在可以在不直接对患者施实验的情况下,实时观察类似人类的大脑组织如何对抗一种由蚊子传播的病毒。该模型有助于揭示为何有些感染能够自愈而另一些则持续存在、本地脑细胞如何在保护与损伤之间发挥作用、以及哪些信号通路可能成为预防长期神经学问题的靶点。未来,类似的类器官系统可用于测试抗病毒药物、评估疫苗以及在可控条件下研究其他侵脑病毒。
引用: Steffen, J.F., Widerspick, L., Jansen, S. et al. A human cerebral organoid model of West Nile virus encephalitis shows innate immunocompetency. Nat Commun 17, 2318 (2026). https://doi.org/10.1038/s41467-026-70281-x
关键词: 西尼罗河病毒, 大脑类器官, 病毒性脑炎, 脑部炎症, 趋神经性病毒