Clear Sky Science · zh
同一质粒上blaCTX-M变体的异质多拷贝增强了临床肺炎克雷伯菌的进化适应性
这对现代医学有何意义
耐抗生素感染正在全球医院中成为日益严重的威胁,临床医生越来越依赖最后手段药物来挽救患者。该研究解释了一种常见医院细菌——肺炎克雷伯菌(Klebsiella pneumoniae)如何通过一种微妙的基因手段抵御原本为克服耐药性而设计的强效联合用药。揭示这一策略有助于解释为何有些感染在积极治疗后仍然反复发作,并为临床医生如何抢先一步提出了线索。
处于压力下的医院病原体
故事始于重症监护病房,两名患者被几乎相同的K. pneumoniae菌株感染。其中一株可被现代药物组合头孢他啶/阿维巴坦(ceftazidime/avibactam)轻松清除,而另一株则高度耐药。基因比较表明,两株均在共同的质粒上携带同一大类耐药酶——称为β-内酰胺酶。但在耐药菌株中,其中一种酶发生了微小变化,该变体被命名为CTX-M-249,使细菌得以抵御本应杀死它的药物组合。
小改变,大后果
更精细的生化测试显示,CTX-M-249在一种防御上做了权衡。常见版本CTX-M-65非常擅长水解某些抗生素(如头孢噻肟),但对抑制剂阿维巴坦仍然敏感。CTX-M-249在蛋白的仅两个位置发生改变后,变得擅长应对头孢他啶加阿维巴坦的组合,但对头孢噻肟的活性大幅下降。从理论上看,这像是经典的进化权衡:获得一种防御同时削弱另一种。然而临床菌株通过同时携带多份密切相关的基因拷贝规避了这一缺点,不同版本的酶得以在同一细菌谱系中共存。
多拷贝,多选项
利用长读长测序和精确计数方法,研究人员发现耐药菌株的质粒上存在两个独立的blaCTX-M位点,其中一个位点可存在多个略有差异的版本。在没有药物压力时,大约一半的群体携带较旧的CTX-M-65版本,几乎一半携带CTX-M-249,少部分携带中间形式。当细菌暴露于逐渐增加剂量的头孢他啶/阿维巴坦时,基因拷贝数和CTX-M-249的比例都显著上升。有时这是通过每个细胞内质粒数量的增加实现的;在更高药物浓度下,质粒本身会产生耐药基因的短串联重复。实质上,细菌把DNA复制当作一个旋钮,可以调高或调低以适应周围的抗生素环境。
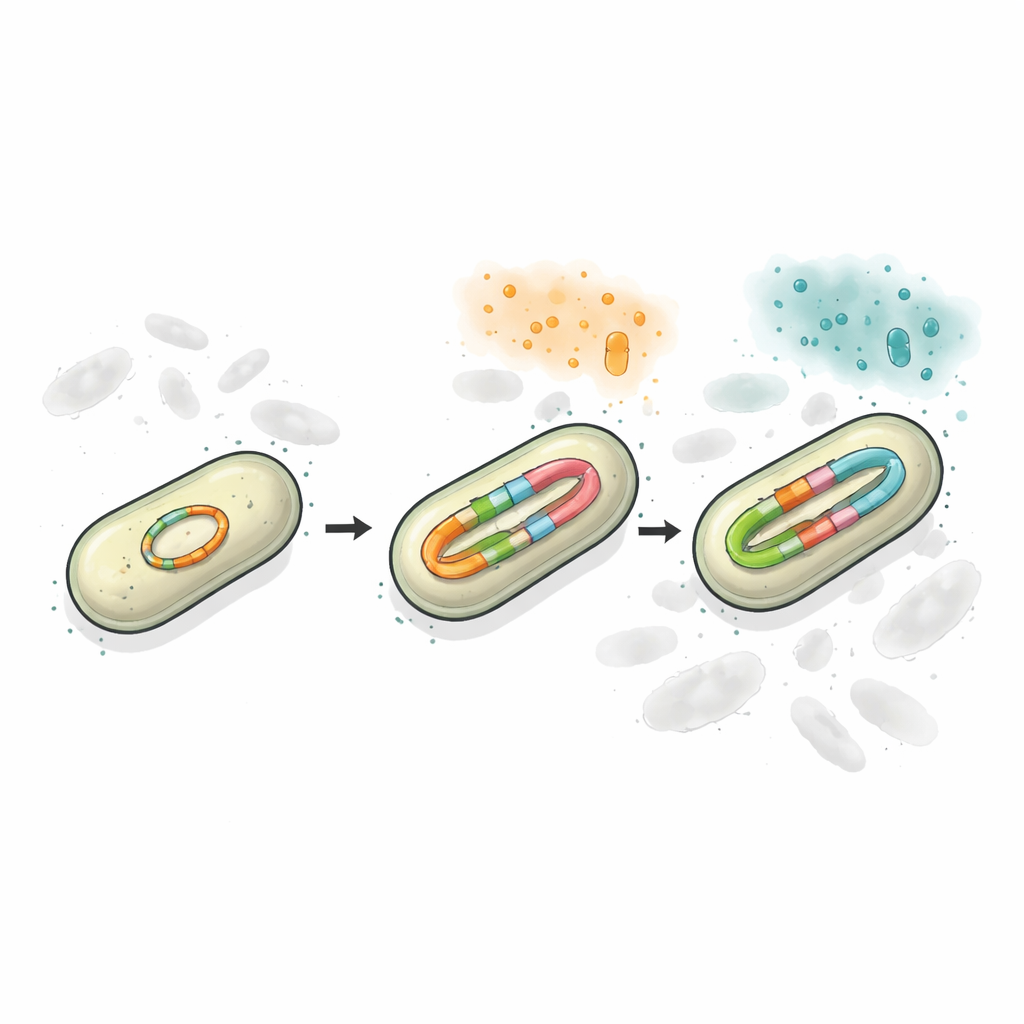
将多样性保留在同一DNA圆环上
为测试这种排列如何影响存活,团队构建了简化的实验室模型:细菌或携带单一耐药版本、或在不同质粒上携带两个版本、或在同一质粒上同时编码两种版本。在面对两种不同头孢类药物时,混合系统优于单基因菌株,因为至少存在一种酶可以应对每种药物。然而,将两种基因变体放在同一质粒上的配置被证明最为稳定。当抗生素持续数天或从一种药物切换到另一种时,携带两份独立质粒的细胞经常丢失其中之一,从而牺牲部分防护。相比之下,“二合一”质粒作为一个整体被继承,保留了两种耐药选项,即便这在短期内带来生长代价。
在危险细菌中更广泛的模式
数学模型重现了这些实验,显示在超过某些抗生素水平时,携带包含多种耐药变体的单一质粒的细菌最终会在混合群体中占优。研究人员随后在来自医院、农场、食品和环境的数千个K. pneumoniae基因组中搜索,常常发现关键耐药基因存在多份略有不同的拷贝——尤其是在面临强烈药物暴露的人类临床分离株中。这表明将“多拷贝异质性”构建到质粒中并非罕见的偶发现象,而是细菌用来对抗变化治疗的一种普遍策略。
对患者和治疗意味着什么
对非专业读者来说,核心信息是:一些细菌并非仅携带单一耐药基因;它们在同一移动DNA元件上捆绑着一组相关的变体,提供了对不同药物的灵活工具包。这种排列使它们能够在医生更换疗法的情况下长期维持耐药性,并有助于解释为什么某些感染难以根除。同时,研究表明经过精心选择的药物组合——例如将头孢他啶/阿维巴坦与头孢噻肟配合使用——可以利用该系统的薄弱环节,抑制即便是这些武装严密的菌株。因此,理解细菌如何构建和利用这些多拷贝质粒,对于设计更聪明的抗生素策略并减缓耐药性扩散至关重要。
引用: Weng, R., Zhu, J., Wu, X. et al. Heterogeneous multicopy of blaCTX-M variants on the same plasmid enhances evolutionary adaptability in clinical Klebsiella pneumoniae. Nat Commun 17, 2460 (2026). https://doi.org/10.1038/s41467-026-69266-7
关键词: 抗生素耐药性, 肺炎克雷伯菌, 质粒, β-内酰胺酶, 多药治疗