Clear Sky Science · zh
18–45岁女性接种HPV‑16/18二价疫苗后高危HPV类型自然史的差异
这项研究为何与日常健康相关
得益于疫苗和定期筛查,宫颈癌是最容易预防的癌症之一。然而,导致宫颈癌的人乳头瘤病毒(HPV)有多种类型,疫苗无法覆盖全部。这项研究对中国7000多名女性随访约十年,观察针对两种主要类型(HPV‑16和HPV‑18)的疫苗不仅如何改变这些特定感染,也如何影响其它高危HPV类型的行为。研究结果提示,随着疫苗普及,宫颈筛查的规则可能也需要相应调整。
十年的随访
研究者开展了一项大型随机临床试验,评估一种用大肠杆菌表达制备的HPV‑16/18二价疫苗。年龄在18–45岁的女性被随机分配接种HPV疫苗或对照(乙型肝炎E)疫苗,并随访最长达十年,包含延长研究期。在定期随访时,医生采集宫颈样本检测高危HPV类型并检查是否存在异常细胞或称为CIN2+(宫颈上皮内瘤样病变2级或更严重)的癌前病变。由于采用随机分配,后期观察到的差异可以较为自信地归因于疫苗接种,而非生活方式或其他背景因素。
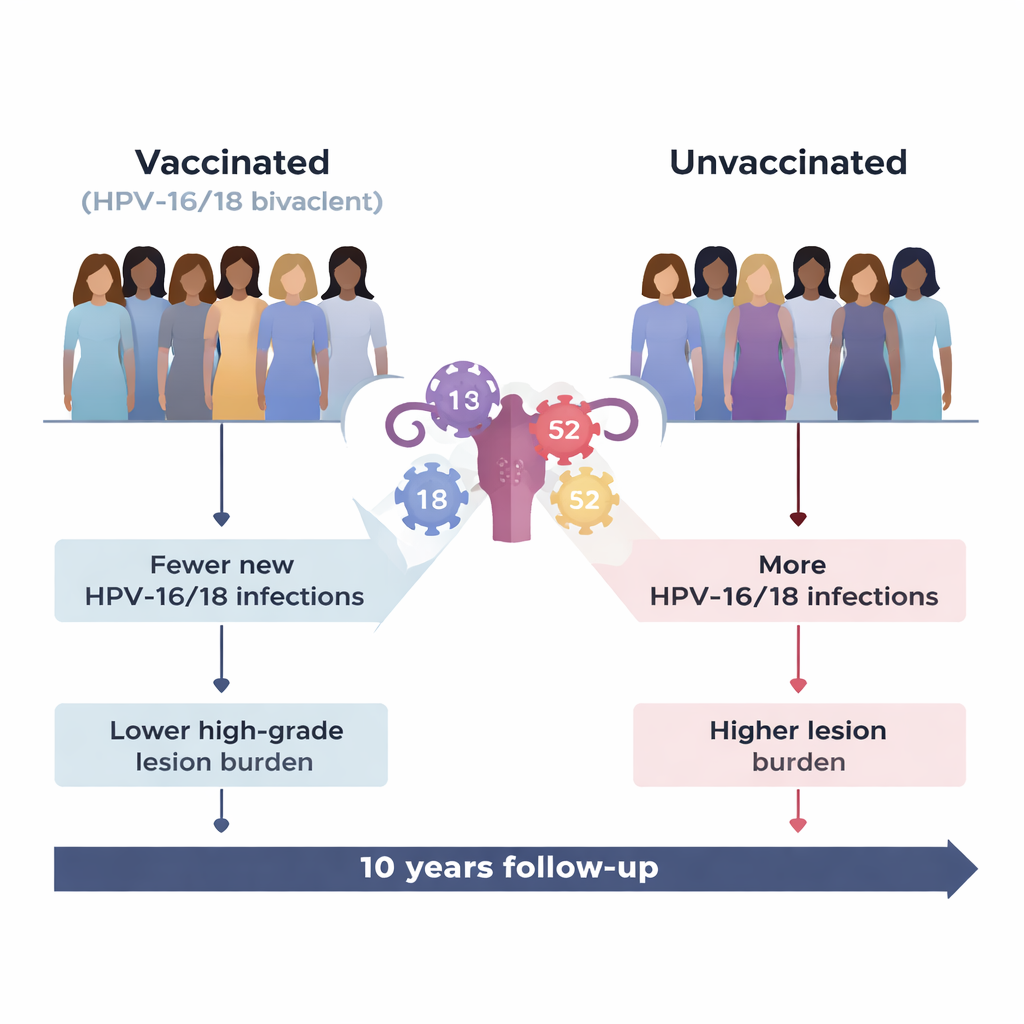
疫苗按预期发挥的作用
疫苗对其靶向的类型——HPV‑16和HPV‑18——保护效果显著,这两种类型共同导致全球大多数宫颈癌。与未接种者相比,接种者新发这两种类型的感染明显减少,相关的高等级癌前病变也大幅下降。即便接种者出现突破性感染,HPV‑16/18感染也更容易自清、较少进展为严重宫颈病变。总体而言,接种组与HPV‑16/18相关的CIN2+负担减少了近90%。
另一种高危类型的意外上升
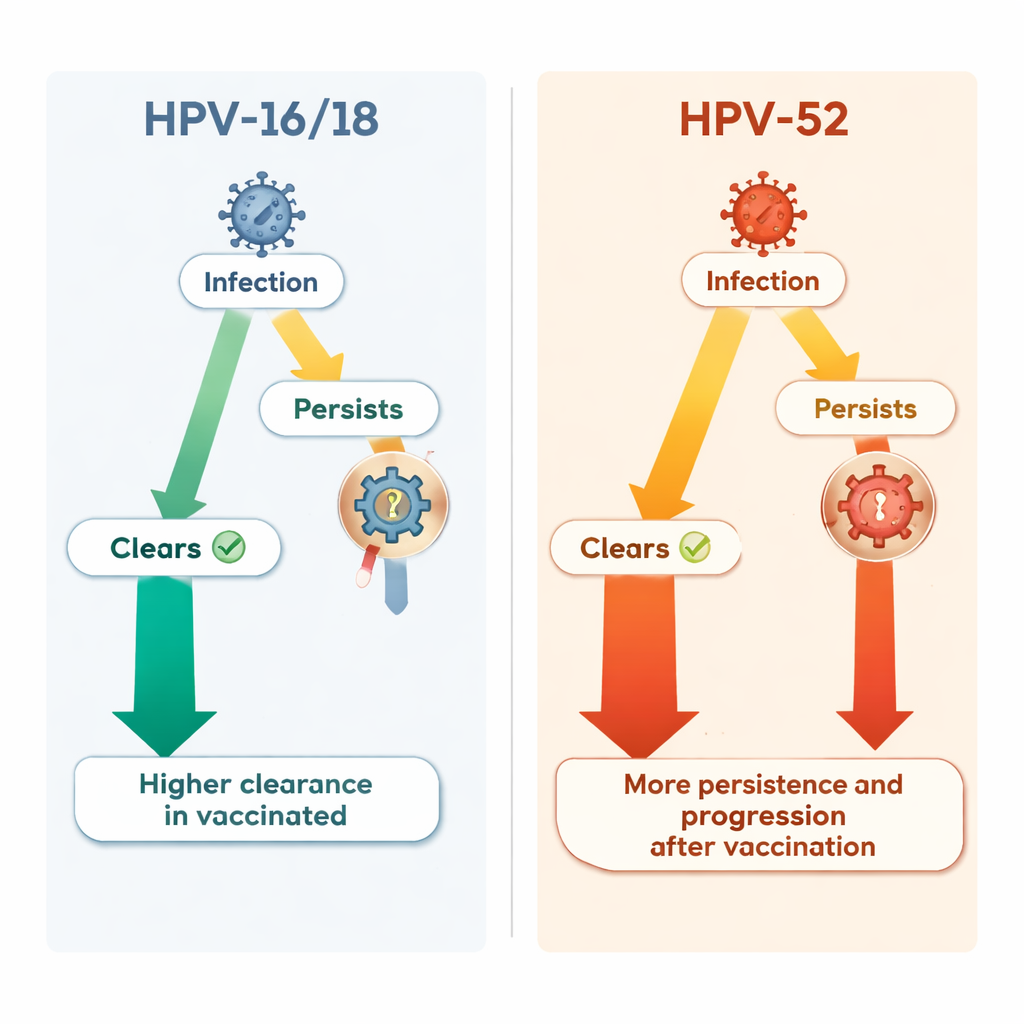
当研究者将视角扩展到非疫苗靶向类型时,情况变得更复杂。一个非疫苗的高危类型HPV‑52在接种组中相对变得更重要。两组首次感染HPV‑52的总体概率相近,但一旦感染发生,接种状态似乎改变了该感染的进程。在接种者中,HPV‑52感染较少清除、持续时间更长、更容易进展为高等级癌前病变,而在未接种者中则不然。在研究期间,HPV‑52成为接种组中导致严重宫颈病变的最常见单一类型,约占近五成的新发高等级病例中的两成左右(近二成到三成范围)。
重新审视简单解释
长期以来,科学界争论抑制某些HPV类型是否会在生态上“留下空隙”,使其他类型更易传播,或在共感染时类型间相互作用是否改变了它们的行为。本研究未发现HPV‑52总体感染率明显上升的明确证据,也未发现共感染能说明其行为的变化。相反,数据提示疫苗可能以尚不清楚的机制,微妙地影响某些非疫苗HPV类型的持续性感染与进展。重要的是,尽管出现这种类型结构的变化,所有高危类型合并的严重病变总数在接种者中仍低于对照组。
对筛查和疫苗策略的启示
对于今天该如何行动,结论仍然令人放心:对HPV‑16和HPV‑18的接种提供了重大的保护,明显降低了危险性宫颈病变的总体风险。然而,随着更多接种过疫苗的世代进入筛查体系,仅检测并仅对HPV‑16/18阳性者采取紧急随访的策略可能已不再充分。鉴于HPV‑52在接种人群中扮演更大的角色,HPV检测和随访指南可能需要更新,以便识别和妥善处理高危的非疫苗类型。作者认为未来疫苗应力求覆盖更多高危HPV类型,同时卫生系统应调整筛查策略以适应疫苗普及后的现实。
引用: Chen, Q., Quan, J., Zhu, K. et al. Variations in the Natural History of High-Risk HPV Types Following HPV-16/18 Bivalent Vaccination in Females Aged 18-45 Years. Nat Commun 17, 1677 (2026). https://doi.org/10.1038/s41467-026-68379-3
关键词: HPV 疫苗, 宫颈癌筛查, HPV‑16/18 二价疫苗, HPV‑52, 宫颈癌前病变