Clear Sky Science · zh
破解GBM(IDH野生型)中STAT3‑PXN正反馈环路:转录调控与YB‑1泛素化抑制
这项脑癌研究为何重要
胶质母细胞瘤是侵袭性最强的脑部肿瘤之一,即便经过手术、放疗和化疗,大多数患者的生存期仍仅略超一年。本研究深入剖析胶质母细胞瘤细胞内部的分子连线,旨在找出它们为何增殖迅速并对常用药物替莫唑胺产生耐受。研究者揭示了维持肿瘤存活与恶性表型的自我强化分子环路,指明了未来治疗可着力的潜在薄弱环节。
致命肿瘤且治疗选择有限
该研究聚焦于一种称为IDH‑野生型的胶质母细胞瘤,这一亚型目前是成年患者中最主要的类别。此类患者通常仅能存活12到21个月,且几乎所有肿瘤随时间都会对替莫唑胺产生耐药。为寻找新的治疗靶点,研究团队利用大型癌症数据库和生存数据,筛选在这些肿瘤中高表达并与预后不良相关的基因。一条基因脱颖而出:paxillin(缩写PXN),一种参与细胞与基质黏附并感知生长信号的蛋白。
锁定关键诱因
通过患者样本和脑肿瘤细胞系,研究者证实PXN在胶质母细胞瘤组织中的表达显著高于邻近正常脑组织和非肿瘤脑细胞。PXN表达高的肿瘤与更差的患者预后相关。当团队用基因学工具下调胶母细胞瘤细胞中的PXN时,癌细胞增殖变慢、克隆形成减少,迁移与侵袭能力在培养皿中下降。在小鼠体内,缺少PXN的肿瘤生长受限,动物存活延长。相反,强制过表达PXN会促进细胞生长、扩散并在动物中增强肿瘤形成能力,强调PXN是驱动恶性进展的要因而非被动旁观者。
肿瘤细胞内的自我强化生长回路
研究接着探讨是什么调控PXN,以及PXN如何与其他信号通路相互作用。团队聚焦于STAT3——一个在多种癌症中转导生长与存活信号的著名开关。来自患者肿瘤的数据表明STAT3活性与PXN水平高度相关。用遗传或化学抑制STAT3都会降低PXN并削弱PXN基因启动子的活性。结合实验进一步确认STAT3可物理结合PXN的调控区,直接激活其转录。出人意料的是,调控也向相反方向进行:当PXN被下调时,活化形式的STAT3下降,尽管总STAT3量未见改变。研究人员发现PXN能够进入细胞核并结合另一基因SRC的调控区,SRC编码能激活STAT3的蛋白。通过上调SRC产量,PXN提升了STAT3活性,STAT3又进一步提高PXN——形成典型的正反馈环路,使增殖信号持续开启。
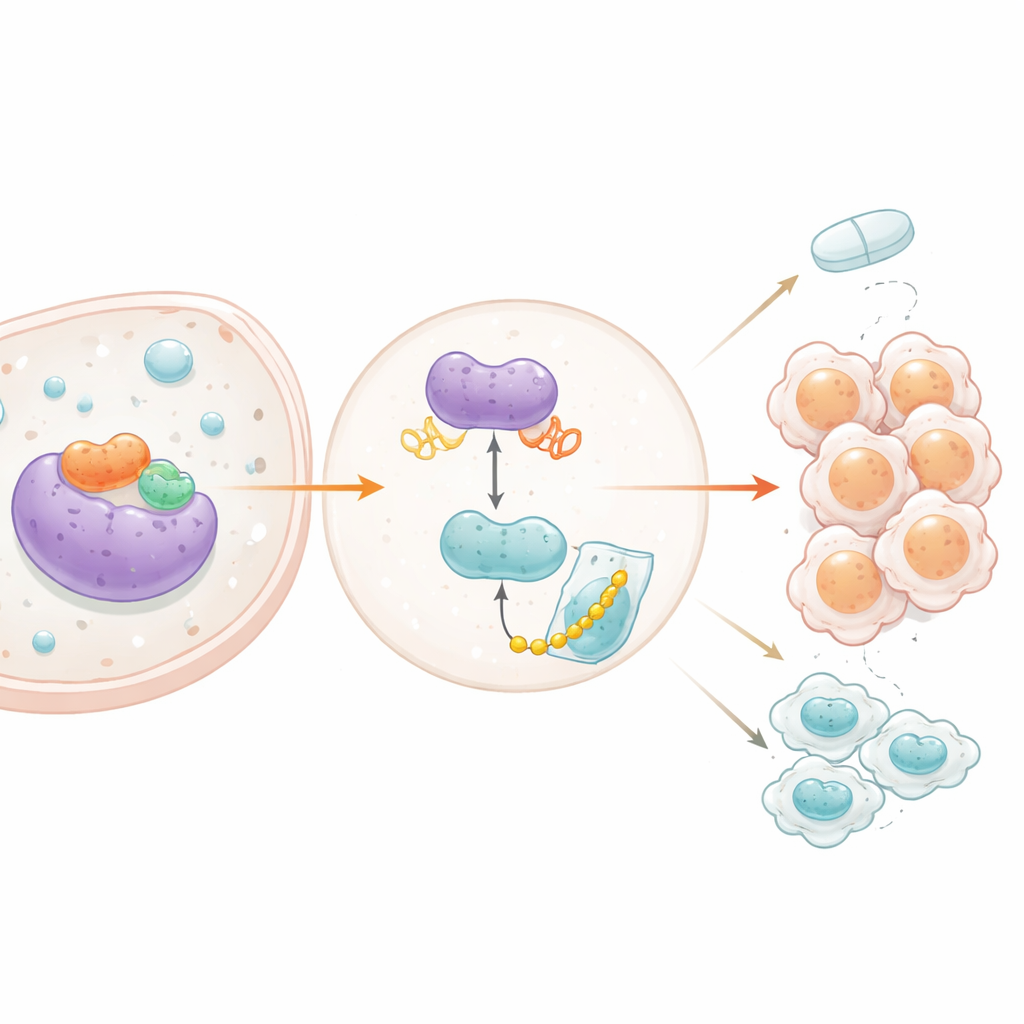
保护一个强有力的辅助蛋白
除了该环路外,PXN还稳定另一种影响深远的分子YB‑1,后者已知促进脑肿瘤生长并增强治疗耐受性。PXN与YB‑1发生物理结合;当PXN被沉默时,尽管YB‑1的RNA水平不变,其蛋白水平却下降,这提示是蛋白寿命而非转录改变。后续实验显示,在缺失PXN的条件下,YB‑1更快被细胞的蛋白降解系统分解。阻断该降解体系可恢复YB‑1水平,而缺PXN的细胞中YB‑1上用于标记其被摧毁的小型修饰标签增多。换言之,PXN像一面保护盾,阻止YB‑1被标记并降解。对YB‑1调控的基因进行全局谱系分析表明,它维持了多条促癌通路,并支持与替莫唑胺耐药相关的基因网络,包括知名标志物CD44。
未来治疗的新切入点
综合来看,这些发现将PXN描绘为胶质母细胞瘤中的核心放大器:它处于STAT3–SRC反馈回路的交汇点,使生长信号持续开启;同时保护YB‑1免于降解,从而保持多条癌症相关通路和耐药程序的活跃。对患者而言,这意味着PXN及其相关因子是极具吸引力的新疗法靶点,尤其可与替莫唑胺联用。尽管将这些分子学发现转化为能穿透血脑屏障且安全的药物存在挑战,本研究勾勒出一张具体的脆弱网络,供未来治疗策略与智能药物递送系统尝试突破。
引用: Li, X., Guo, H., Liu, Z. et al. Deciphering the STAT3-PXN positive feedback loop in GBM, IDH-wildtype: transcriptional regulation and inhibition of YB-1 ubiquitination. Cell Death Discov. 12, 168 (2026). https://doi.org/10.1038/s41420-026-03035-9
关键词: 胶质母细胞瘤, paxillin, STAT3 信号, YB‑1, 替莫唑胺耐药