Clear Sky Science · zh
在胰腺导管腺癌中驾驭铁死亡的复杂性:作用、机制与潜在应用
为何这种致命癌症与一种新型细胞死亡方式重要
胰腺导管腺癌(PDAC)是最致命的癌症之一;大多数患者在晚期才被诊断,治疗通常不能长期奏效,生存期以月计而非年计。本文综述探讨了一个相对新近的发现——铁死亡,这是一种由铁和脂质损伤驱动的细胞死亡形式——并探问我们是否能将其转化为对抗PDAC的武器。对于读者而言,文章展示了研究者如何通过利用肿瘤本身的代谢弱点来试图智胜这一顽固肿瘤。
铁、脂质与细胞内部的“生锈”
铁死亡不同于更为人所知的细胞死亡形式如凋亡。与将细胞有序拆解不同,铁死亡本质上使细胞“从内而外生锈”。细胞内的铁促成高活性分子,这些分子攻击细胞膜中的特定脂质,导致脂质断裂。为维持快速生长而需额外铁和能量的PDAC细胞,尤其容易受到此类损伤的影响。为求生存,它们依赖若干内在防御系统来清除这些有害的副产物。综述描述了四个主要的保护回路:解毒受损脂质的谷胱甘肽–GPX4系统、位于细胞膜的FSP1–辅酶Q及维生素K系统、线粒体中的DHODH–辅酶Q系统,以及维持脆弱脂质的BH4依赖通路。它们共同作用,类似多层防火系统以阻止铁死亡发生。
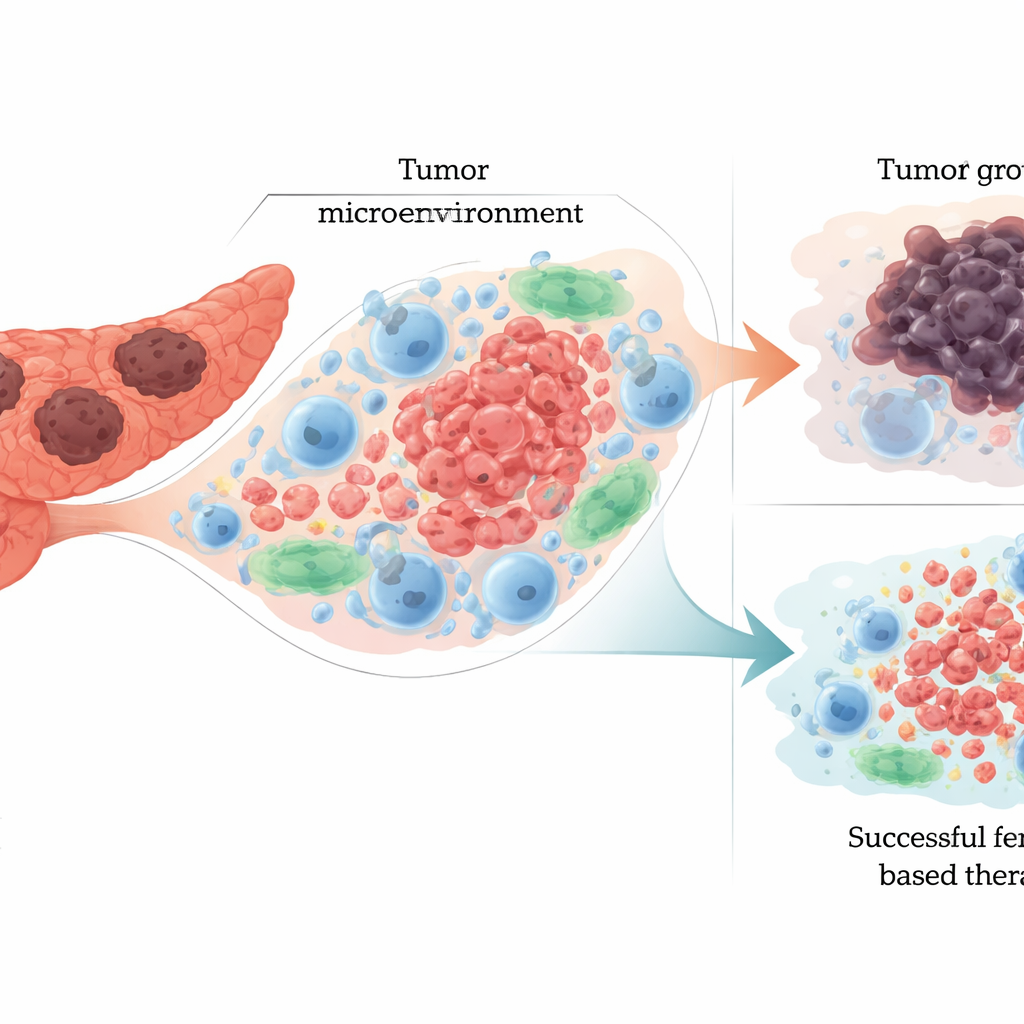
胰腺肿瘤如何倾斜这种平衡
PDAC重编程基本代谢——铁处理、脂质利用和对氧化应激的反应,以利于生长并抵抗治疗。肿瘤细胞通常摄取更多铁、以不同方式储存铁,并通过铁蛋白降解等过程释放铁,这既能促成生长又能使细胞易于发生铁死亡。它们还改变脂质组成:增加某些易被氧化的多不饱和脂肪酸,同时增强修复或保护膜的酶和抗氧化体系。关键癌基因如KRAS和p53,以及Keap1–Nrf2与Hippo等通路,参与调节此平衡,有时使细胞对铁死亡更敏感,有时则强化其防御。文章指出,这些通路既驱动PDAC的侵袭性和药物抗性,也提示将它们推向铁死亡可能有选择性地损伤肿瘤细胞。
朋友与敌人:肿瘤邻域中的铁死亡
铁死亡不是孤立发生的;它在充满免疫细胞、结缔组织细胞和血管的拥挤肿瘤微环境中展开。当癌细胞经历铁死亡时,会释放铁、氧化脂质和求救信号,这些信号可能产生双重效应。积极方面,这些信号能唤醒某些免疫细胞,促使其攻击肿瘤;消极方面,它们可将其他免疫细胞推向抑制性、滋养肿瘤的状态,或直接杀伤关键防御细胞如自然杀伤细胞、B细胞和细胞毒性T细胞。综述强调了这一双重作用:铁死亡可以通过杀死癌细胞缩小肿瘤,但若控制不当,也可能重塑周围生态,使免疫力减弱并促进肿瘤进展。

从生物学洞见到诊断与治疗
因为铁死亡涉及铁、脂质与应激反应,它留下可测量的分子痕迹。研究者已开始识别血液和肿瘤组织中与铁死亡相关的基因、蛋白和RNA分子,这些标志与PDAC的存在、分期和患者预后相关。升高的铁蛋白、改变的调铁激素以及特定基因签名,可能有助于改进诊断与预后评估。在治疗方面,多种实验性药物与组合旨在将PDAC细胞推向铁死亡——要么阻断其防御(如抑制GPX4或半胱氨酸转运系统Xc−),要么通过铁和活性分子过载来压倒它们。一些策略将铁死亡诱导剂与吉西他滨等标准化疗联合,以克服耐药;另一些则将这些药物封装入纳米颗粒和类生物囊泡,以更精确地递送并减少周围损伤。
希望、风险与前路
作者总结认为,靶向铁死亡可能通过利用PDAC难以治疗的特征,开辟一条新的对抗线路。然而他们也警告说,铁死亡是一把双刃剑。相同的机制既能杀死肿瘤细胞,也可能损伤健康干细胞、肝肾组织及关键免疫细胞,若使用不当可能导致严重副作用甚至使结局恶化。未来的进展取决于精确描绘铁死亡如何与PDAC的遗传学、代谢及免疫微环境相互作用;开发能将作用聚焦于肿瘤的递送系统;以及在设计严谨的临床试验中验证基于铁死亡的生物标志物与药物组合。如果这些挑战得以克服,铁死亡有望成为胰腺癌更精准、更有效且个体化治疗的重要组成部分。
引用: Xiao, Y., Wang, W., Wang, G. et al. Navigating the complexities of ferroptosis in pancreatic ductal adenocarcinoma: roles, mechanisms and potential applications. Cell Death Discov. 12, 117 (2026). https://doi.org/10.1038/s41420-026-02987-2
关键词: 胰腺癌, 铁死亡, 肿瘤微环境, 癌症代谢, 纳米颗粒疗法