Clear Sky Science · zh
同时靶向 PI3Kδ 和 PPARα 通过激活 FoxO1 提高滤泡性淋巴瘤的抗肿瘤活性
为何将“聪明药”配对可能对淋巴瘤有意义
滤泡性淋巴瘤是一种常见的血液恶性肿瘤,常在最初治疗成功后复发。许多新药旨在切断淋巴瘤细胞依赖的生存信号,但肿瘤可以适应并再次生长。本研究探讨了一种同时从两个角度打击癌症的策略——一方面阻断关键的生长信号,另一方面重塑肿瘤的能量利用,以将淋巴瘤细胞推向更深、更持久的停滞状态。
一种顽固且易复发的淋巴瘤
滤泡性淋巴瘤在淋巴结中发生,通常生长缓慢,但用标准的化疗‑抗体组合很少治愈。超过一半的患者在十年内复发,部分病例会转化为生长更快的疾病。一类有前景的药物是抑制 PI3Kδ,这是一种帮助在 B 细胞内传递生长和生存信号的分子,滤泡性淋巴瘤即起源于这种白细胞类型。PI3Kδ 抑制剂林培利昔(linperlisib)能使已经接受多种治疗的患者肿瘤缩小。然而,应答常会衰减,因为癌细胞会找到替代的生存途径,突显了需要配合药物来封堵这些逃逸线路。
把癌症代谢当作第二个薄弱环节
癌细胞不仅依赖错误的生长信号;它们还重塑能量的生成与利用方式。滤泡性淋巴瘤细胞倾向于偏向快速的糖酵解,这有利于其存活。药物齐格利塔扎(chiglitazar)能激活一种名为 PPARα 的蛋白,它是细胞处理脂肪和糖类代谢的主要调控因子。通过将细胞从糖酵解转向更有序的能量产生,PPARα 的激活可以对依赖灵活代谢的肿瘤施加压力。研究者推测,把切断生长信号的林培利昔与收紧代谢控制的齐格利塔扎联合使用,可能会减少淋巴瘤细胞适应的空间。
两药联用抑制生长并诱导细胞死亡
在三种不同的滤泡性淋巴瘤细胞系中,单独使用任一药物都能减缓增殖,但两药联合的效果始终优于任一单药。联合用药显著减少了 DNA 复制,使细胞滞留在决定是否分裂的检查点,并触发了更高水平的程序性细胞死亡。蛋白质水平的详细测定显示,促凋亡蛋白增加、生存相关蛋白下降,以及细胞周期推进的关键驱动因子被关闭。在携带人源淋巴瘤的小鼠模型(包括细胞系移植和患者样本移植)中,联合用药能更强地缩小肿瘤、降低细胞增殖标志,同时未见明显体重下降或其他重大毒性迹象。
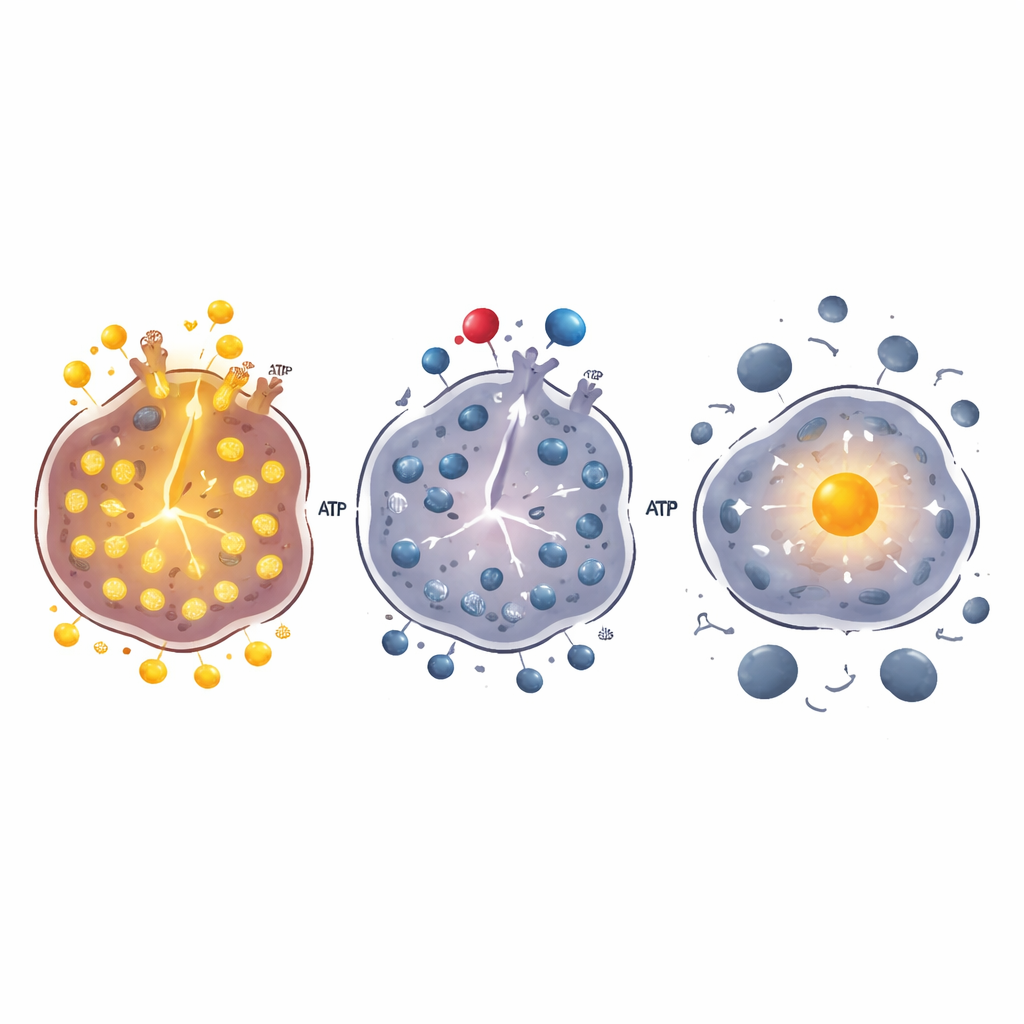
唤醒癌细胞内部的安全开关
研究团队随后探查了能解释这些效应的统一机制。通过扫描基因活性和细胞代谢的变化,他们将注意力集中在一种名为 FoxO1 的转录因子上,这种蛋白像细胞的内部安全开关,当需要时可促进有序的细胞死亡并阻止分裂。在许多 B 细胞肿瘤中,FoxO1 被 PI3K/AKT 信号所抑制,而这正是林培利昔作用的靶点。研究人员发现,这对药物不仅削弱了该信号通路,还增强了 PPARα 的活性,后者又直接启动 FoxO1 基因并减少通常抑制 FoxO1 的糖代谢通路。因此,FoxO1 转移到细胞核内,在那里它可以开启驱动细胞死亡和细胞周期停滞的基因。
证明 FoxO1 是关键纽带
为测试 FoxO1 是否真正必需,科学家们将淋巴瘤细胞工程化处理,使其产生显著减少的该蛋白。在这些 FoxO1 降低的细胞中,联合治疗的效果大幅减弱:死亡细胞更少,继续分裂的细胞更多,促凋亡和细胞周期相关蛋白的典型变化也被削弱。在携带患者来源肿瘤的小鼠中,最强的肿瘤控制与最大的 FoxO1 激活及最低的 PI3K/AKT 通路活性相一致。总体结果表明,FoxO1 处于信号阻断与代谢收紧的交汇点,将双药作用转化为强有力的抗肿瘤反应。
这对患者可能意味着什么
对非专业读者而言,结论是该研究为通过将靶向淋巴瘤的药物与重塑癌细胞能量供应的药物配对来增强和延长疗效提供了蓝图。通过同时阻断生长开关(PI3Kδ)并通过 PPARα 重塑代谢,林培利昔与齐格利塔扎的组合重新激活了细胞自身的刹车装置 FoxO1,迫使淋巴瘤细胞停止分裂并走向自毁。由于这一策略在前临床模型中比单药更好地控制了肿瘤且耐受性良好,作者认为该组合已具备进入临床试验的条件,且 FoxO1 水平可能成为识别最可能受益患者的潜在生物标志物。
引用: Wang, W., Zhou, H., Tan, S. et al. Dual targeting of PI3Kδ and PPARα enhances antitumor activity via FoxO1 activation in follicular lymphoma. Cell Death Dis 17, 341 (2026). https://doi.org/10.1038/s41419-026-08593-5
关键词: 滤泡性淋巴瘤, 靶向治疗, 癌症代谢, PI3K 抑制剂, FoxO1