Clear Sky Science · zh
抑制 RRM1 提高地西他滨对肺腺癌的敏感性
把一个不温不火的药变成更有力的帮手
肺癌仍然是致死率极高的癌症之一,许多患者最终会耗尽有效的治疗选择。医生长期以来一直希望,能够通过温和地重编程癌细胞 DNA(而不是单纯毒杀分裂细胞)的药物,可以带来帮助。地西他滨就是这样一种药物,在血液系统恶性肿瘤中疗效显著,但在肺癌等实体瘤中表现令人失望。本研究提出了一个简单且务实的问题,但其影响深远:有没有办法利用我们已经了解的手段,使肺肿瘤最终对地西他滨产生反应?
经过验证的药为何在实体瘤失效
地西他滨是 DNA 一种碱基的类似物。当它在 DNA 复制过程中被掺入时,可以消除异常的化学标记,从而恢复被沉默的保护性基因,包括抑癌基因和免疫相关基因。在白血病中,这有助于将细胞重置为更健康的状态。然而在肺肿瘤中,这种药物几乎无效。作者怀疑问题不在于地西他滨的作用机理,而在于进入实体瘤细胞 DNA 的药量太少。通过在多种癌细胞系中测量掺入 DNA 的微量药物,他们证实了:掺入地西他滨较多的细胞对该药更敏感,更容易被杀伤。
阻挡药物进入的细胞看门人
为了找出限制药物进入 DNA 的因素,研究者检查了参与核苷(DNA 原料)代谢的基因。其中一个酶 RRM1 脱颖而出。RRM1 是将普通构件转化为可用于合成 DNA 的活性形式的复合体的一部分。在肺腺癌中,该酶在肿瘤组织中比正常肺组织显著富集,且 RRM1 水平较低的患者通常预后更好。在一组癌细胞系中,RRM1 水平越高,地西他滨在 DNA 中的掺入越少,这强烈提示该酶充当了一个将药物排挤在外的看门人角色。
解除看门人以增强药效
随后团队探究了部分抑制 RRM1 会产生何种后果。他们利用遗传学工具在不直接致死细胞的情况下下调 RRM1。单独下调对细胞增殖影响轻微,但与低剂量地西他滨联合时,效果显著:体外培养中肺癌细胞克隆明显缩小,小鼠体内肿瘤生长速度显著减慢。重要的是,这些有效剂量在动物中耐受性良好,未见明显的血液学、肝或肾功能损伤。在分子层面,抑制 RRM1 使更多地西他滨被掺入 DNA,导致添加甲基的酶 DNMT1 更强烈地丢失,并引起全基因组 DNA 甲基化水平更大幅度的下降。反过来,这重新激活了那些被沉默的抑癌基因。
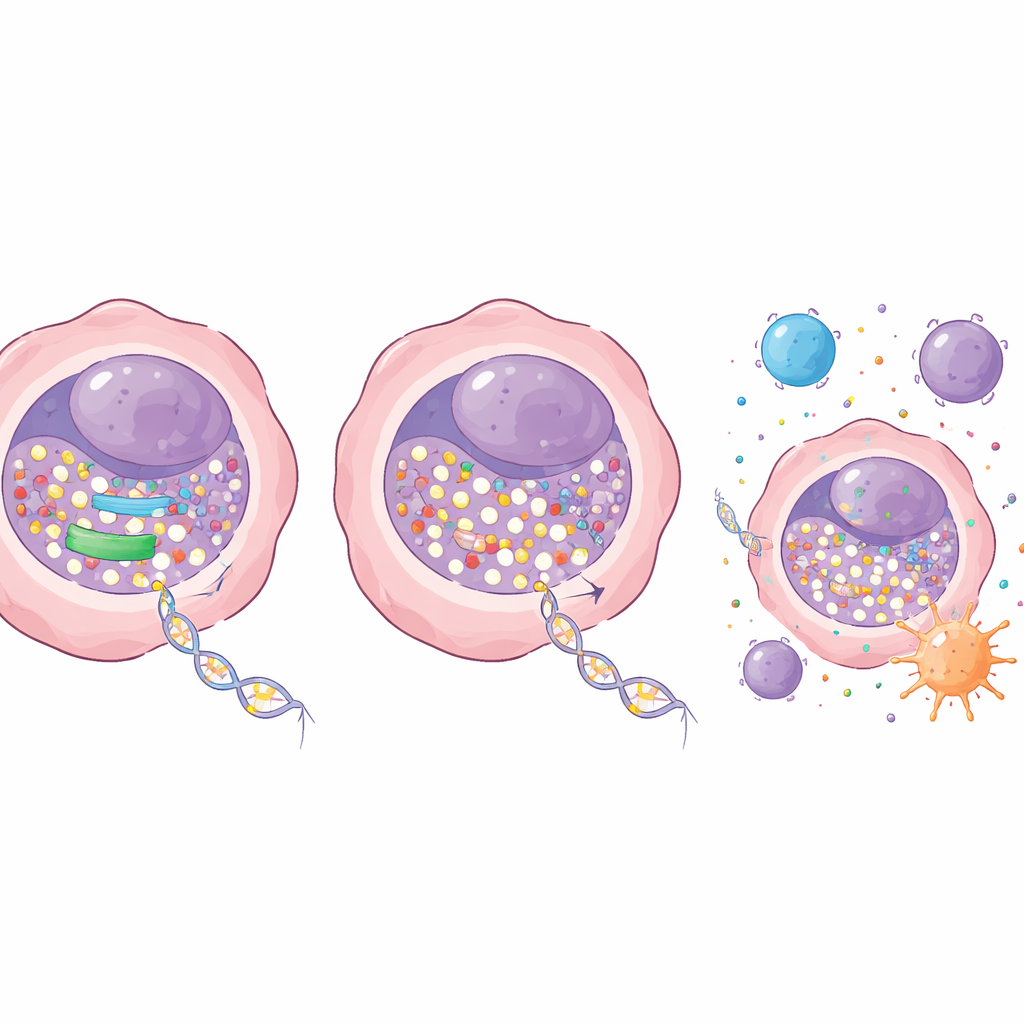
在肿瘤内开启免疫报警
除了抑制细胞增殖外,联合疗法还改变了癌细胞与免疫系统的相互作用。DNA 中额外的地西他滨增加了细胞内的 DNA 损伤信号并推动细胞走向程序性死亡。同时,它增强了以 STING 通路为核心的内部报警系统的活性,该通路能感知错位的 DNA 并触发类似抗病毒的免疫反应。当 RRM1 被抑制时,地西他滨更强烈地激活该通路及其下游基因,包括那些召集和激活免疫细胞的基因。在具有完整免疫系统的小鼠肺癌模型中,将地西他滨与抑制 RRM1 的药物联用比单独任一疗法产生了更强的肿瘤控制,且未见明显毒性。作者还发现,这种抑酶策略对地西他滨有增强作用,但对另一种相关药物阿扎胞苷可能并不适用,甚至有相反效应,这强调了配对合适药物的重要性。
这对患者意味着什么
综上所述,研究描绘了一个清晰的图景:肺肿瘤中过度活跃的 DNA 合成酶限制了地西他滨到达其靶点的量。通过部分阻断该酶,癌细胞被迫在构建 DNA 时更多地使用地西他滨替代其常规的构件。这一转变使低剂量地西他滨能够更有效地解除对保护性基因的沉默、损伤癌细胞 DNA 并唤醒免疫防线,同时在动物模型中仍保持可耐受性。对于患者而言,这提示了一条现实可行的路线:将 RRM1 抑制剂重新定位或优化,与低剂量地西他滨——并可能配合现代免疫疗法——联用,从而把这一曾经表现平平的药物变为肺癌治疗中的有用组成部分。
引用: Jiang, N., Liu, J., Vaghasia, A. et al. RRM1 inhibition sensitizes lung adenocarcinoma to decitabine treatment. Cell Death Dis 17, 275 (2026). https://doi.org/10.1038/s41419-026-08522-6
关键词: 肺腺癌, 地西他滨, DNA 甲基化, 核苷酸还原酶, 癌症免疫疗法