Clear Sky Science · zh
在集中化肿瘤服务中,切除后胰腺癌辅助化疗的真实世界结局
这对面临胰腺癌的人有何意义
胰腺癌是死亡率极高的癌症之一,即便可以手术切除,许多人仍会出现疾病复发。本研究考察了在严格控制的临床试验之外的日常临床实践中,当患者在英格兰西北部一家大型专科中心接受术后辅助化疗时的实际情况。其发现帮助患者、家属和医生理解,不仅要提供化疗,更要组织好护理,使尽可能多的人能够安全完成治疗,这一点有多重要。
研究者想弄清的是什么
研究团队审查了2009年至2020年间超过400名接受常见类型胰腺癌手术患者的病历。他们想知道有多少患者在术后实际接受了化疗、耐受性如何、以及哪些治疗方面对生存影响最大。他们还利用了本地区卫生体系的一项变革:研究期间,胰腺癌护理被集中到单一专科癌症中心,从而可以观察这一结构性变化如何影响治疗的可及性。
如何给药以及谁接受了治疗
尽管手术创伤大且术后并发症常见,超过五分之四的符合条件患者(82%)接受了化疗。约三分之二的患者完成了计划的全部疗程。随着临床试验证据的出现,化疗方案也随时间演变,从单药治疗向更强化的联合方案转变。重要的是,研究者发现年龄、手术类型、住院时长甚至严重的手术并发症,并不是决定患者是否接受化疗的强有力因素。相反,主要障碍是术后总体身体状况:术后仍然非常虚弱或身体状况不佳的患者开始治疗的可能性明显较低。
对生存影响最大的因素
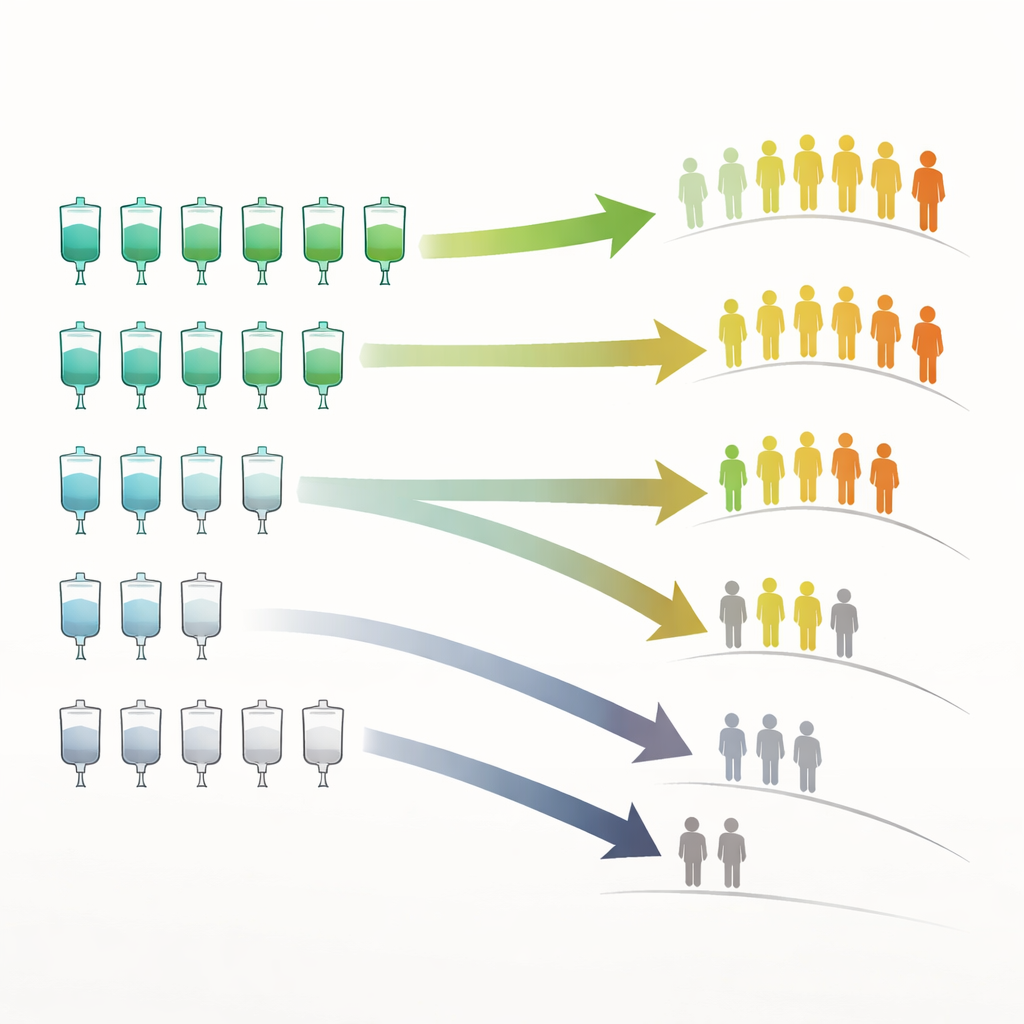
术后接受化疗的患者比未接受的患者生存时间明显更长——平均约25个月对比9个月。但在接受化疗的患者中,一个关键结论出现:完成整个疗程比服用最高剂量更为重要。无论是否需要减量,完成所有计划周期的患者预后相似。相比之下,提前停止治疗的患者生存明显更差,不论其剂量是否被降低。开始化疗的时机比人们常假设的要不那么关键:只要最终接受了治疗,是否在术后八周内开始并未带来更好的结局。
集中化护理如何改变了治疗可及性
自2013年将胰腺癌化疗集中到单一专科癌症中心以来,能够启动术后化疗的患者比例增加(从69%上升到86%)。这种集中模式将术后随访、肿瘤学专长和营养师、物理治疗师及专科护士等支持服务集中在同一机构。这些团队能够快速识别谁足够健康可以接受治疗,帮助边缘患者恢复体力,并更有效地管理副作用。尽管在研究期间总体生存并未显著提高——这可能因为影响结局的因素远不止化疗——但在更广泛的患者群体中提高治疗实施率是在不损害生存的前提下实现的。
这对患者和卫生系统意味着什么
对患者而言,研究的信息既让人有希望又现实。胰腺癌术后化疗在真实世界实践中可以显著延长生命,而不仅限于临床试验。最重要的目标是帮助患者启动并完成全部疗程,即便需要在过程中减量以管理副作用。对卫生系统而言,这些发现支持将胰腺癌护理组织到能够整合手术、肿瘤学和支持性护理的专科中心。这样的协调性方法似乎能让更多人真正有机会从治疗中获益,并可能有助于缩小地区间的结局差距。
引用: Hale, J., Gilbert, T., Stott, M. et al. Real-world outcomes following adjuvant chemotherapy for resected pancreatic cancer in a centralised oncology service. Br J Cancer 134, 1183–1189 (2026). https://doi.org/10.1038/s41416-026-03341-0
关键词: 胰腺癌, 辅助化疗, 集中化肿瘤护理, 治疗完成率, 真实世界结局